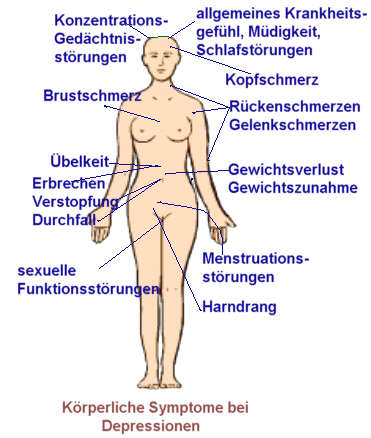
Bei typischen leichten, mittelgradigen oder schweren depressiven Episoden, leidet der betroffene Patient unter einer gedrückten Stimmung und einer Verminderung von Antrieb und Aktivität. Die Fähigkeit zu Freude, das Interesse und die Konzentration sind vermindert. Ausgeprägte Müdigkeit kann nach jeder kleinsten Anstrengung auftreten. Der Schlaf ist meist gestört, der Appetit vermindert. Selbstwertgefühl und Selbstvertrauen sind fast immer beeinträchtigt.
Sogar bei der leichten Form kommen Schuldgefühle oder Gedanken über eigene Wertlosigkeit vor. Die gedrückte Stimmung verändert sich von Tag zu Tag wenig, reagiert nicht auf Lebensumstände und kann von so genannten „somatischen“ Symptomen begleitet werden, wie Interessenverlust oder Verlust der Freude, Früherwachen, Morgentief, deutliche psychomotorische Hemmung, Agitiertheit, Appetitverlust, Gewichtsverlust und Libidoverlust.
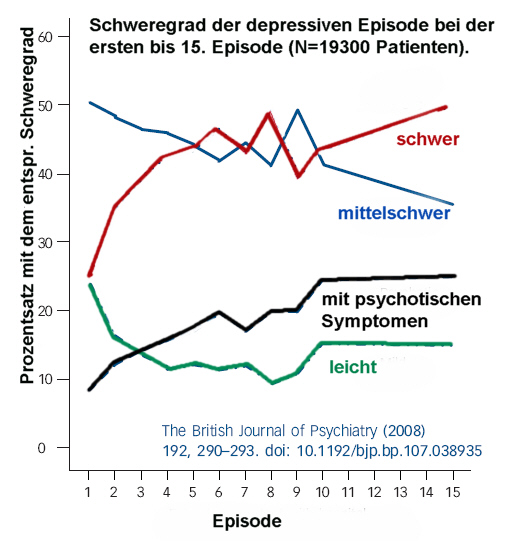
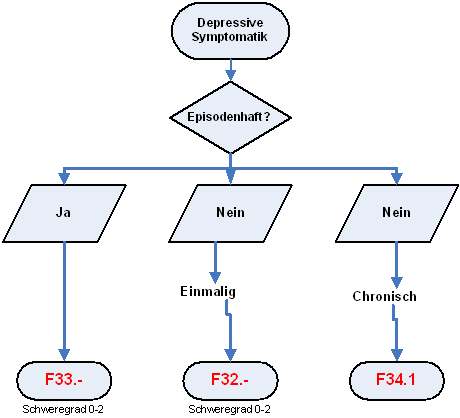
Abhängig von Anzahl und Schwere der Symptome ist eine depressive Episode als leicht, mittelgradig oder schwer zu bezeichnen.
- Leichte: Gewöhnlich sind mindestens zwei oder drei der oben angegebenen Symptome vorhanden. Der betroffene Patient ist im allgemeinen davon beeinträchtigt, aber oft in der Lage, die meisten Aktivitäten fortzusetzen.
- Mittelgradige: Gewöhnlich sind vier oder mehr der oben angegebenen Symptome vorhanden und der betroffene Patient hat meist große Schwierigkeiten, alltägliche Aktivitäten fortzusetzen.
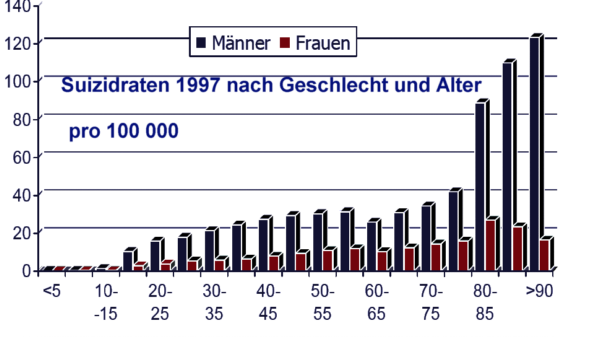
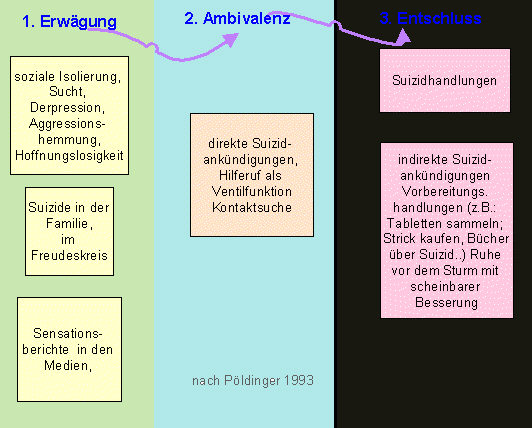
- Schwere: Eine depressive Episode mit mehreren oben angegebenen, quälenden Symptomen. Typischerweise bestehen ein Verlust des Selbstwertgefühls und Gefühle von Wertlosigkeit und Schuld. Suizidgedanken und -handlungen sind häufig und meist liegen einige somatische Symptome vor.
- Mit psychotischen Symptomen: Eine schwere depressive Episode, wie unter F32.2 beschrieben, bei der aber Halluzinationen, Wahnideen, psychomotorische Hemmung oder ein Stupor so schwer ausgeprägt sind, dass alltägliche soziale Aktivitäten unmöglich sind und Lebensgefahr durch Suizid und mangelhafte Flüssigkeits- und Nahrungsaufnahme bestehen kann. Halluzinationen und Wahn können, müssen aber nicht, synthym sein.
- Rezidivierende: Hierbei handelt es sich um eine Störung, die durch wiederholte depressive Episoden (F32.-) charakterisiert ist. In der Anamnese finden sich dabei keine unabhängigen Episoden mit gehobener Stimmung und vermehrtem Antrieb (Manie). Kurze Episoden von leicht gehobener Stimmung und Überaktivität (Hypomanie) können allerdings unmittelbar nach einer depressiven Episode, manchmal durch eine antidepressive Behandlung mitbedingt, aufgetreten sein.
Die schwereren Formen der rezidivierenden depressiven Störung (F33.2 und .3) haben viel mit den früheren Konzepten der manisch-depressiven Krankheit, der Melancholie, der vitalen Depression und der endogenen Depression gemeinsam. Die erste Episode kann in jedem Alter zwischen Kindheit und Senium auftreten, der Beginn kann akut oder schleichend sein, die Dauer reicht von wenigen Wochen bis zu vielen Monaten. Das Risiko, dass ein Patient mit rezidivierender depressiver Störung eine manische Episode entwickelt, wird niemals vollständig aufgehoben, gleichgültig, wie viele depressive Episoden aufgetreten sind. Bei Auftreten einer manischen Episode ist die Diagnose in bipolare affektive Störung zu ändern (F31.-).
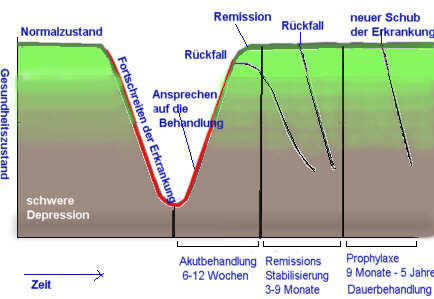
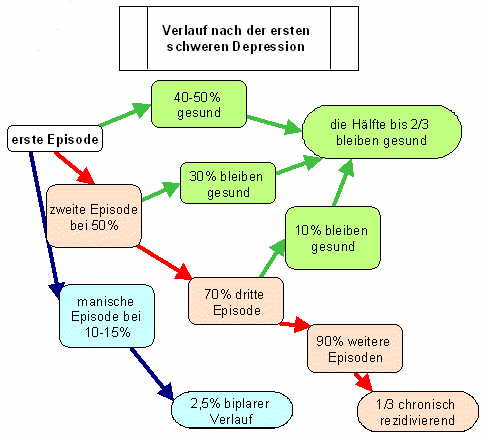
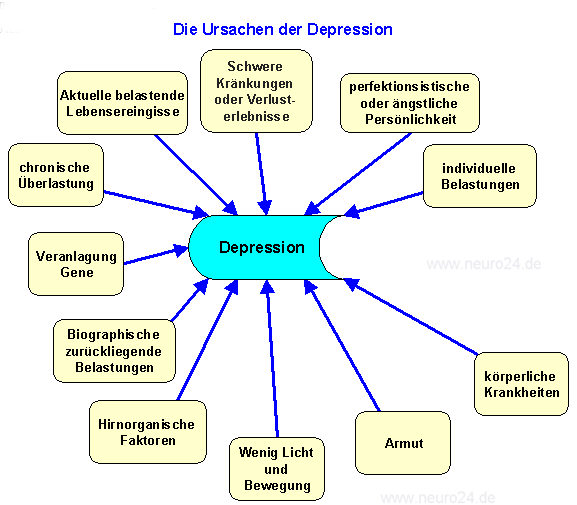
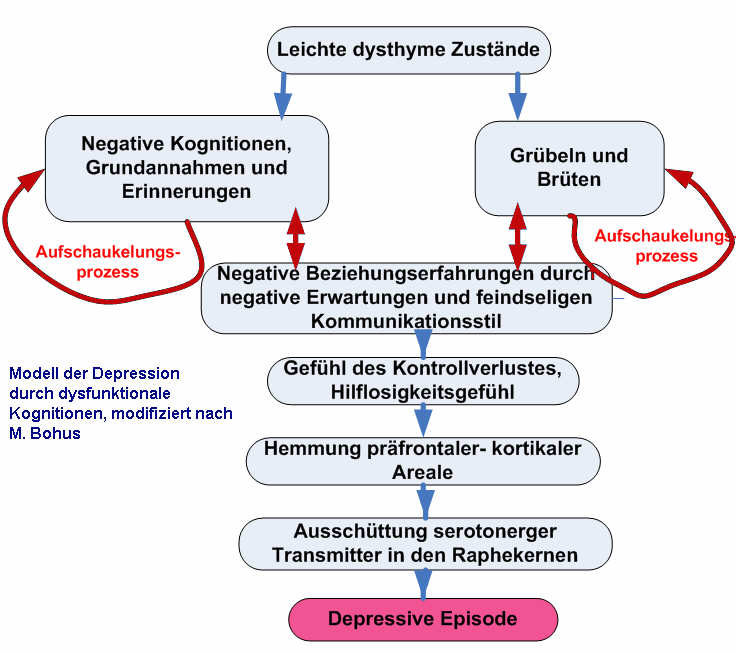
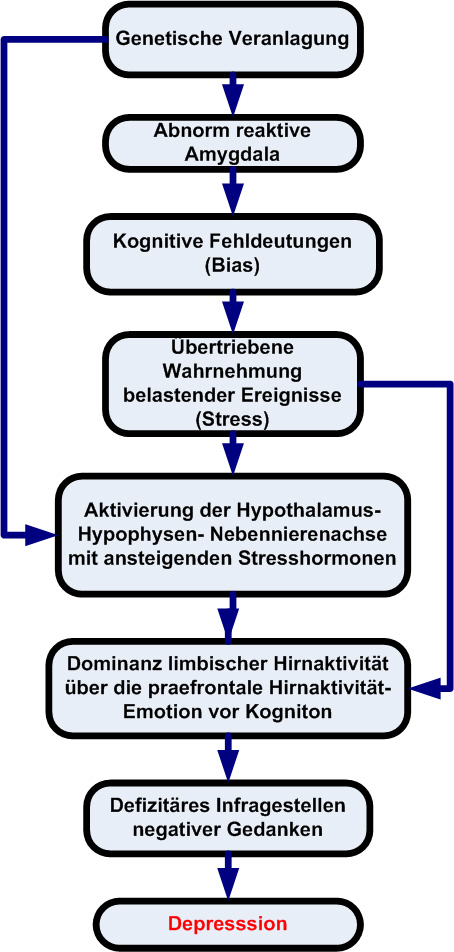
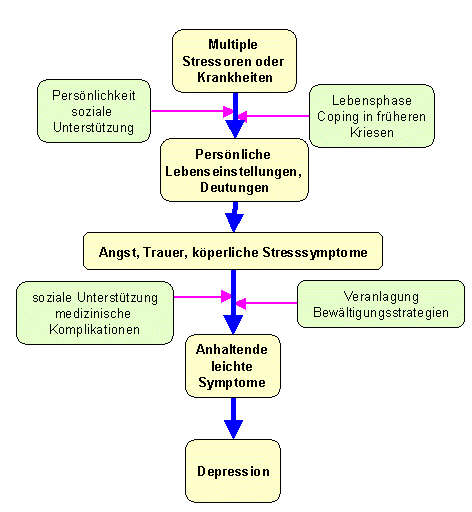
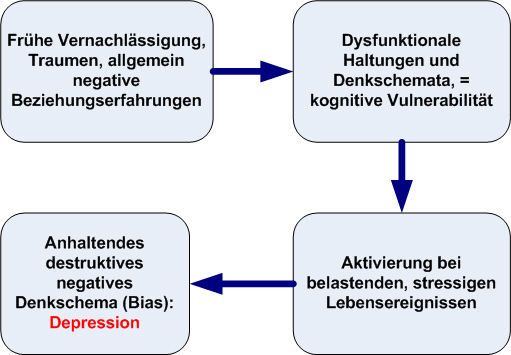
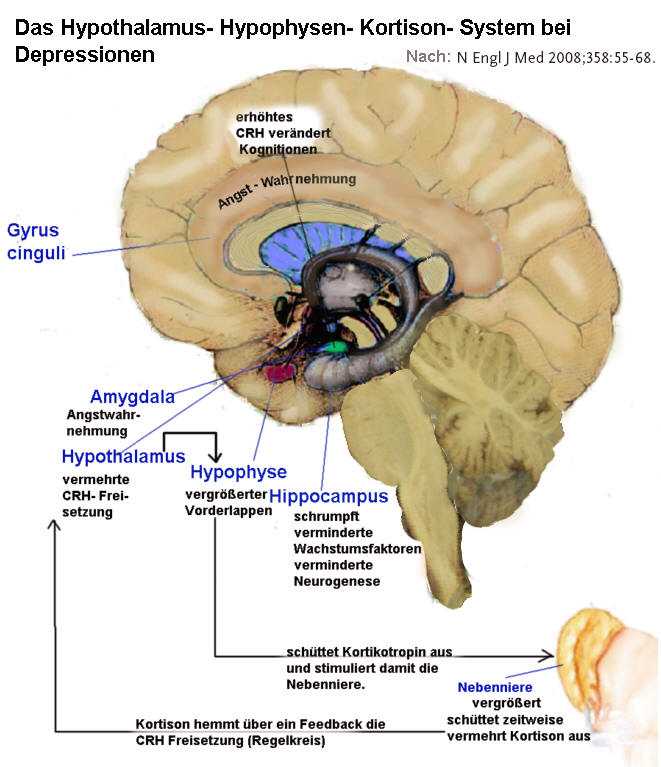
Bildersammlung zum Thema Depression: