Synonym: Riesenzellarteriitis (RZA)
Wenn Kopfschmerzen blind machen können. Um schlimmes zu verhüten, muss bei Älteren an diese Krankheit immer gedacht werden.
Allgemeines / Häufigkeit
Besonders bei über 50-jährigen Menschen mit schweren Nackenschmerzen, Schulterschmerzen und Schmerzen im Beckengürtel sollte nicht nur an die Orthopädie oder an Akupunktur gedacht werden, sondern diese ernsthafte Erkrankung ausgeschlossen werden. Andernfalls können schwere, nicht reparable Schäden entstehen.
Die Patienten klagen oft, dass sie morgens wegen der Schmerzen kaum aus dem Bett kommen. Manche brauchen hierbei Hilfe. Sie können sich oft im Bett kaum drehen. Sie haben Schwierigkeiten beim Kämmen, Anziehen, die Schwäche ist meist nur Ausdruck der Schmerzen. Manchmal ist wegen der Schonung dennoch bereits eine Muskelverschmächtigung (-atrophie) eingetreten. Letztere sollte nicht auf eine HWS- Schädigung geschoben werden.
Die meisten Autoren sehen in der Arteriitis temporalis oder Riesenzellarteriitis (RZA) und der Polymyalgia rheumatika zwei verschiedene Manifestationen einer Erkrankung, hiervon wird auch hier ausgegangen.
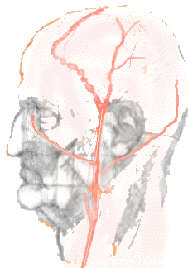
Die Arteriitis temporalis tritt bevorzugt nach dem 60sten Lebensjahr auf, sie ist bei Frauen zweimal häufiger als bei Männern und bei 80-Jährigen zehnmal häufiger als bei 60-Jährigen. Es handelt sich dabei um einen chronisch entzündlichen Prozess der großen Blutgefäße. Sie befällt vor allem die mittleren und größeren Gefäße des Kopfes und Nackens, verursacht dort ein lymphozytisches Infiltrat, wobei sich Riesenzellen um das Lumen einer durchbrochenen elastischen Gefäßschicht sammeln.. Sie ist auch als Riesenzellarteriitis oder Polymyalgia rheumatika bekannt. Die Inzidenz (Neuerkrankungen) beträgt nach großen Studien für die über 50-jährigen 22 bis 24.2 pro 100.000 bei Frauen und 8.2 pro 100.000 bei Männern. Die Prävalenz beträgt bei den über 50-Jährigen 200 pro 100.000 und 1100 pro 100.000 bei den über 85-Jährigen. Unter Behandlung ist die Sterblichkeit nicht erhöht (Smetana et al. 2002).
Ursachen und Pathogenese
Die Ursachen sind noch nicht bekannt- es gibt aber Hinweise auf Risikofaktoren. Ein besonders großes Risiko eine Riesenzellarteriitis zu bekommen haben nach einer Studie Raucher und Exraucher (odds ratio (OR) = 6.324 (95% Konfidenzinterval (CI), 3.503 – 11.418), p<0.0001), Untergewichtige (eine Verminderung des Body mass index um 1.0 kg/m² erhöhte in der Studie das Risiko um 10% (OR = 0.898 (0.846 – 0.952), p = 0.0003); und Frauen mit Eintritt der Menopause vor dem Alter von 43 Jahren (OR = 3.521 (1.717-7.220), p = 0.0006) (Larsson et al. 2006). Die Autoren nehmen an, dass Östrogenmangel bei der Entstehung eine Rolle spielt.
Vorstellungen zur Entstehung / Pathogenese:
Die Krankheit tritt in Skandinavien und bei Menschen, die von dort stammen, häufiger auf. Genetische Faktoren werden hierfür verantwortlich gemacht. Ein Zusammenhang mit Infekten wurde häufiger angenommen, konnte aber nie wirklich bestätigt werden. Molekularbiologische Verfahren konnten in den letzten Jahren zur Aufklärung der Riesenzellarteriitis beitragen. Das aktuelle Krankheitsmodell geht davon aus, dass die Vaskulitis Folge einer Antigenerkennung in der Gefäßwand durch T-Zellen ist. Krankheitsrelevante T-Zellen mit identischer T-Zell-Rezeptor-Struktur konnten reproduzierbar aus Arterien verschiedener Patienten isoliert werden. Diese T-Zellen produzieren Interferon-gamma, werden lokal in der Arterie aktiviert und kommen nur in der Adventitia vor. Diese Befunde sprechen dafür, dass das Antigen in der Adventitia lokalisiert ist und dort von T-Zellen erkannt wird, die die Gefäßwand von den Vasa vasorum aus infiltrieren. Die eigentliche Gewebszerstörung erfolgt durch verschiedene Makrophagensubpopulatioen in den einzelnen Wandschichten. Eine erhöhte Krebsinzidenz scheint bei diesen Krankheiten nach neueren Studien (398 Patienten über 11 Jahre) nicht zu bestehen.
Symptome der Arteriitis temporalis
Ein schwerer, andauernder, pulsierender, über Wochen zunehmender Kopfschmerz, meist über einer oder beiden Schläfenarterien, ist das typischste Symptom. Das betroffene Gefäß ist dabei meist druckempfindlich, knötchenförmig verdickt und oft pulslos, mitunter auch als geröteter Strang in der Schläfengegend tastbar. Unspezifische Sehstörungen gehen oft dem Sehverlust voraus. Der Muskelschmerz wird als vaskulärchemische Reaktion eingeschätzt, obwohl Muskelbiopsie und EMG unauffällig bleiben.
Klinisch finden sich weiterhin flüchtige Gelenkknopelentzündungen, besonders an Schulter-, Sternoklavikular- und Kniegelenken, sodass die Abgrenzung zur im höheren Lebensalter mit ähnlichen Symptomen beginnenden Rheumatoiden Arthritis oftmals schwierig wird. Hinterkopfschmerzen mit Druckempfindlichkeit können ebenfalls auftreten. Schwellungen der Hände sind keine Seltenheit, hierdurch kann auch ein Karpaltunnelsyndrom mit begünstigt werden. Kieferschmerzen (Claudikatio) beim Reden, Kauen oder Schlucken entstehen dadurch, dass auch die Gefäße der Kaumuskeln, der Zunge und des Gaumens betroffen sein können. Es kann aber der ganze Körper betroffen sein. Schilddrüsenunterfunktion, Blut im Urin, Hörverlust, Husten, Heiserkeit, können ebenso selten dabei auftreten, wie schwere Darmsymptome oder Gebährmutterentzündungen. Leichtes Fieber ist häufig dabei.
Beidseitige Hautnekrosen am Schädel (auch unter den Haaren) kommen vor, über Verwechslungen mit einem Herpes zoster (Gürtelrose) in solchen Fällen wird berichtet. Die Diagnose ist nicht immer einfach, die Allgemeinsymptome sind vieldeutig und bestehen in Abgeschlagenheit, Gewichtsabnahme, Appetitlosigkeit, subfebrilen Temperaturen und/oder psychischen Veränderungen, sie können bei einer Vielzahl anderer organischer oder psychiatrischer Erkrankungen vorkommen.
Deshalb muss auf jeden Fall eine Riesenzellarteriitis erwogen werden, wenn bei einem älteren Patienten ein neuer, meist bohrender Kopfschmerz, Sehstörungen, unklares Fieber mit oder ohne Muskelschmerz- Symptomatik auftreten und eine erhöhte BKS (Blutkörperchen-Senkungsgeschwindigkeit) gefunden wird.
| Symptome der Arteriitis temporalis: |
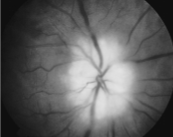
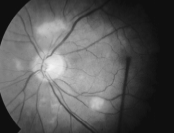
| – Schwere, pulsierende Kopfschmerzen (77%) – Sehstörungen, einschließlich Verschwommensehen und Doppeltsehen, Halluzinationen, und Augen- und Augenhöhlenschmerzen; Symptome die ohne Behandlung rasch in eine Erblindung übergehen können (29%) – Kieferschmerzen beim Reden, Kauen oder Schlucken (51%) – Fieber (26%) – Berührungsempfindlichkeit der Kopfes – allgemeines Krankheitsgefühl – Morgensteifigkeit (34%) – Arthritische Schmerzen – Depression |
| Untypische Symptome, die vorkommen können: |
| – Atemwegssymptome: trockener Husten, Halsschmerzen, Zungenschmerzen, Gefühl zu Ersticken, unklares Fieber. – Wenn auch die großen Arterien betroffen sind: Claudikatio intermittens, Thorakale oder abdominale Aortenaneurysmen. – Peripheres Nervensystem: Mononeuritis multiplex (Besonders am Plexus brachialis), – Zentralnervensystem-Symptome: Schlaganfall, TIA, Demenz, Halluzinationen. – Syndrom der inadäquaten ADH- Sekretion – Tumorartige Läsionen – Brustknoten – Ovarialzysten – Mikroangiopathische hämolytische Anämie |
Diagnostik
Bei typischem Schmerz bei älteren Patienten muss die Blutkörperchen-Senkungs-Geschwindigkeit (BKS) (= Blutsenkungsgeschwindigkeit, BSG) kontrolliert werden. Ist sie deutlich erhöht, ist die Diagnose schon wahrscheinlich. In 4-13% (Durchschnitt 5% nach Literatur) der Fälle soll die BKS zu Beginn noch normal sein und erst im Verlauf ansteigen. Andere Laborwerte wie ANA, Elektrophorese, Blutkultur und CK, Leberwert, TSH dienen der Auschlussdiagnostik.
Gesichert werden kann sie durch mikroskopische Untersuchung eines betroffenen Gefäßes. Eine Biopsie der Temporalarterien sollte vor Beginn der Cortisontherapie stattfinden, ist aber bis zu 2 Wochen nach deren Beginn noch positiv. Je eindeutiger der Tastbefund an den Temporalarterien, um so einfacher ist es, histologisch die Diagnose zu sichern.
Wenn keine Druckschmerz vorhanden ist und keine Verhärtungen tastbar sind, müssen manchmal beiderseits längere Abschnitte der Arterien untersucht werden, um einen Befund zu erhalten. Bei Patienten mit Polymyalgia rheumatika ist die Biospsie nur dann sinnvoll, wenn auch die Kopfarterien betroffen sind.
Die Krankheit muss bereits bei Verdacht behandelt werden, da sonst erhebliche Komplikationen drohen, die gefürchtetste Komplikation ist eine Erblindung.

| Diagnosekriterien der Riesenzellarteriitis (RZA) |
|---|
| 1. Alter über 50 Jahre |
| 2. Neu aufgetretener Kopfschmerz |
| 3. Palpabel veränderte A. temporalis oder Pulsabschwächung, Dabei druckschmerzhaft und nicht durch eine Arteriosklerose der Halsarterien erklärt |
| 4. BKS >50 mm/h |
| 5. Histologisch granulomatöse Veränderung |
| Eine RZA ist gesichert, wenn 3 von 5 Kriterien erfüllt sind (Sensitivität 93%, Spezifität 91 %). (Hunder et al 1990) |
Therapie der Arteriitis temporalis
Die Behandlung beginnt wegen der Erblindungsgefahr bei Verdacht. 2-4 Wochen Behandlung mit hoch dosiertem Prednison bringt die Beschwerden meist zum Verschwinden. Nach Normalisation der BKS wird das Kortisonpräparat schrittweise reduziert, weiterhin unter Kontrolle des Ansprechens. Mit einer solchen Behandlung können die oft schlimmen Komplikationen meist verhindert werden.
Behandelt werden muss meist 2-3 Jahre (dann ist die Erkrankung meist ausgeheilt). Manchmal reichen aber Monate, seltene Verläufe bis zu 5 Jahren sind berichtet worden. Bei Ausschleichen wird hierbei versucht den optimalen Kompromiss zwischen Kortisonnebenwirkungen und Risiko des Rückfalls zu finden.
Differentialdiagnosen
Wichtige Differentialdiagnosen der Arteriitis Temporalis sind:
- Zahnleiden
- Trigeminusneuralgie
- Sinusitis
- Otologische Erkrankungen (Ohrenerkrankungen)
- Netzhautgefäßschäden
- andere Erkrankungen mit Ophthalmoplegie

