Allgemeines und Häufigkeit
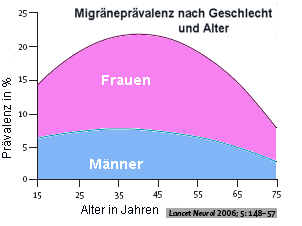
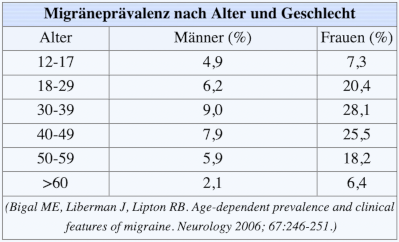
Migräne ist nach Spannungskopfschmerzen die zweithäufigste Kopfschmerzform. Im Laufe ihres Lebens erkrankt etwa jede vierte Frau und zehnte Mann zeitweise an Migräne. Migräne ist bei Frauen 2-3x so häufig wie bei Männern. Vor der Pubertät sind Mädchen und Jungen gleich häufig betroffen (etwa 4-5% der Kinder).
Am häufigsten sind die Migräneattacken zwischen dem 35. und 45. Lebensjahr, in dieser Altersgruppe soll bis zu ein Drittel aller Frauen betroffen sein. Die Häufigkeit der Migränediagnosen nimmt in den letzten Jahrzehnten zu, was allerdings vermutlich vor allem auf eine verbesserte Diagnostik zurückgeht (Le et al. 2012).
Ein Neubeginn einer Migräne bei über 40-50-Jährigen ist ungewöhnlich und bedarf der besonderen neurologischen Ausschlussdiagnostik. Das gilt auch, wenn sich bei bestehender Migräne die Kopfschmerzsymptomatik ändert. Hat die Migräne-Erkrankung allerdings bereits vor diesem Alter begonnen, kann aber auch bis ins hohe Alter persistieren. Insgesamt nimmt jedoch die Häufigkeit der Migräne wie auch die Schmerzintensität der Migräneattacken im Alter ab.
Etwa die Hälfte aller Migränepatienten geht wegen ihrer Kopfschmerzen nicht zum Arzt. Sie behandeln ihre Kopfschmerzen selbst mit frei verkäuflichen Medikamenten. Wenn die Diagnose eindeutig ist und die Medikamente nicht zu häufig gebraucht werden, ist dagegen nichts einzuwenden. Bei vielen dieser Betroffenen lässt sich die Migräne damit soweit bessern, dass sie nicht mehr wesentlich beeinträchtigend ist. Im Zweifel oder bei ausbleibender Besserung sollte aber immer eine neurologische Diagnosestellung erfolgen.
Da die Behandlungsmöglichkeiten oft nicht ausgeschöpft werden, wären hier oft für das Leiden der Betroffenen wie auch für die Folgekosten große Verbesserungsmöglichkeiten gegeben.
Symptome
Typische Merkmale eines Migräne-Kopfschmerzes sind:

- Migräne ist ein attackenartiger Kopfschmerzt. Eine Schmerzattacke dauert zwischen 4 und 72 Stunden.
- Meist einseitiges Auftreten
- Pochender oder pulsierender Schmerzcharakter
- Die Schmerzen nehmen bei Bewegung, durch laute Geräusche oder Licht zu. Betroffene verspüren oft den Drang, sich in eine reizarme Umgebung, etwa einen abgedunkelten ruhigen Raum zurückzuziehen.
- Die Schmerzintensität ist mäßig bis schwer.
- Übelkeit und Erbrechen ist ein häufiges Begleitsymptom.
Kopfschmerzen, die Migräneattacken ähnlich sind, aber nicht die Kriterien zur Diagnosestellung einer Migräne erfüllen (und sich auch nicht als Spannungskopfschmerz einordnen lassen), werden auch „Migränischer Kopfschmerz“ genannt.
Migräne-Aura
In einigen Fällen (etwa 10% der Migräne-Patienten) werden die Migräne-Attacken von einer so genannten Aura begleitet. Dabei treten zusätzlich zum Kopfschmerz (mitunter auch bereits vor dem Kopfschmerz beginnend, selten auch ganz ohne Kopfschmerz) weitere neurologische Symptome auf. Am häufigsten sind hierbei Sehstörungen, insbesondere so genannte Flimmerskotome. Dabei wird in einem bestimmten Anteil des Sichtbereiches (auch: Gesichtsfeldes) kein normales Bild mehr wahrgenommen, sondern ein Flimmern oder Lichtblitze. Seltener kommen Gefühlsstörungen und Störungen der Sprache als Aura vor.
Die Aurasymptome entwickeln sich in der Regel allmählich über mehrere Minuten. Die Aura dauert typischerweise etwa 30 Minuten lang an, nur selten länger als eine Stunde. Der Kopfschmerz folgt der Aura nach maximal 60 Minuten.
Ursachen und Trigger
Genetische Ursachen
Nach Zwillingsstudien ist das Auftreten von Migräne zu 30 bis 50 % genetisch mitbestimmt. Es besteht also eine eindeutige erbliche Bereitschaft, an Migräne zu erkranken. Die Konkordanzrate für monozygote Zwillinge mit Migräne liegt bei ca. 0,3 -0,5 und liegt und damit doppelt so hoch wie die für heterozygote Zwillinge.
Inzwischen konnten auch einige Gene identifiziert werden, die eine Prädisposition für eine Migräne-Erkrankung darstellen. Meist handelt es sich um ein polygenetisches Geschehen. D.h. ein einzelnes „Risiko-Gen“ reicht nicht aus, um eine Migräne-Erkrankung auszulösen. Nur wenn mehrere genetische Varianten zusammenkommen, besteht ein signifikant erhöhtes Risiko im Laufe des Lebens eine Migräne zu entwickeln.
Umweltfaktoren
Auch unser Lebensstil und weitere Umweltfaktoren spielen vermutlich eine Rolle für die Entstehung der Migräne. Zu wenig Bewegung, übermäßige Bildschirmarbeit und ein ungünstiger Schlaf-Wach-Rhythmus werden als begünstigende Faktoren für die Entstehung einer Migräne diskutiert. Entsprechend kann moderate sportliche Betätigung sowie regelmäßiger und ausreichender Schlaf der Entstehung einer chronischen Migräne vorbeugen. Auch regelmäßiges gesundes Essen hat vermutlich einen schützenden Effekt vor der Entwicklung einer Migräne (Marmura 2018).
Achten Sie hierbei nicht nur auf eine gesunde und ausgewogene Ernährung, sondern versuchen Sie auch ein „nebenbei Essen“ im Stress zu vermeiden, sondern nehmen Sie sich Zeit bewusst und in Ruhe zu essen.
Nackenschmerzen als Ursache?
Sehr viele Migränepatienten erleben den Schmerz anfangs im Nacken einsetzend und dann halbseitig zur Stirn ausstrahlend. Viele geben zusätzlich eine Nackenverspannung an. Die Ursache der Migräne ist nicht eine Erkrankung der Halswirbelsäule (cervikogene Kopfschmerzen). Bis zu 2/3 aller Migränepatienten haben zumindest zeitweise die Fehldiagnose zervikogene Kopfschmerzen.
Die Migräne projiziert Schmerz in den Nacken, d. h. Nackenverspannungen sind Folge der Attacke und nicht umgekehrt. Das häufige „Einrenken“ der Halswirbelsäule ist also bei Migräne keine zielführende Therapie.
Zervikogene Kopfschmerzen sind deutlich seltener als Migräne, sie sind meist mechanisch auslösbar durch Druck auf paravertebrale Triggerpunkte. Mehr zu zervikogenem Kopfschmerz.
Trigger
Zu den Faktoren, die eine akute Migräneattacke auslösen können, den so genannten „Triggern“, gehören unter anderem:
Stress, menstrual cycle changes, weather changes, sleep disturbances, alcohol, and other foods are among the most common factors mentioned. Clinical studies have verified that fasting, premenstrual periods in women, „letdown“ after stress, and most likely low barometric pressures are migraine triggers.
- Stress: Häufig tritt der Migräneattacke dabei nicht direkt in der Stressphase auf, sondern erst in der Erholungsphase unmittelbar nach der Stressphase.
- Menstruation
- Veränderter Schlaf-Wach-Rhythmus: Schlafstörungen, gestörter Schlaf oder wechselnder Schlaf-Wach-Rhythmus wie bei Schichtarbeit.
- Ernährung: Zu wenig Flüssigkeit, unregelmäßiges Essen, auslassen von Mahlzeiten, bestimmte Nahrungsmittel (s.u.).
- Medikamente: z.b. Bestimmte Blutdruckmedikamente wie ACE-Hemmer, Magenschutztabletten (Protonenpumpeninhibitoren) und andere
- Nahrungsmittel wie bestimmte Käsesorten, Schokolade, chinesisches Essen und der Genuss von Rotwein können selten ein Auslöser für eine Attacke sein.
Auslöser sind immer individuell. Oft sind es Kombinationen verschiedener Triggerfaktoren, die eine Migräneattacke auslösen. Die Auslösung durch bestimmte Nahrungsmittel bleibt strittig, wird aber von vielen Betroffenen berichtet.
Begleit- und Folgeerkrankungen
Migräne und Psyche
Migräne ist eine organische Erkrankung, unabhängig davon, dass sowohl positiver wie auch negativer Stress und Emotionen eine Migräneattacke auslösen können. Psychische Auffälligkeiten sind nicht die Ursache der Migräne. Migränepatienten haben ein erhöhtes Risiko für das Auftreten von Depressionen und einer Vielzahl anderer körperlicher Erkrankungen. Hier scheint eine gemeinsame Veranlagung eine Rolle zu spielen. Das Risiko für weitere Erkrankungen ist umso höher, je schwerer die Migräne verläuft.
Die Migräne kommt gleich häufig in verschiedenen sozialen Schichten vor, ist unabhängig von Intelligenz oder Bildungsniveau. Auch als Folge der chronischen Schmerzerkrankung , insbesondere dann, wenn sie ungenügend behandelt ist, können sekundär psychische Störungen auftreten. Migräne ist keine psychiatrische Erkrankung, aber mit solchen etwas überzufällig vergesellschaftet (siehe Grafik).
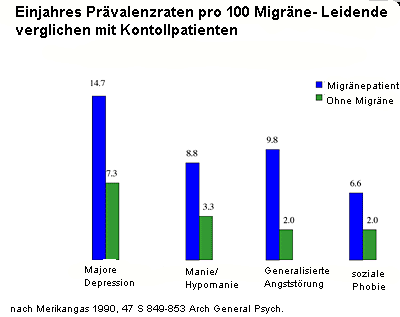
Die lebenslange Prävalenz schwerer Depressionen ist bei Personen mit Migräne etwa dreimal so hoch wie bei Kontrollpersonen. Dabei besteht eine signifikante bidirektionale Korrelation zwischen schwesen Depressionen und Migräne, wobei die Migräne einen Prädiktor für eine Neuerkrankung an einer schweren Depression und schwere Depressionen einen Prädiktor für eine Neuerkrankung an Migräne darstellen.
Andere schwere Kopfschmerzformen weisen dagegen nicht auf ein erhöhtes Risiko hin, an einer schweren Depression zu erkranken. Gemeinsame genetischen Grundlagen sind vermutlich die Ursache (Samaan et al. 2009).
Jugendliche, die unter Migräne leiden, haben in Abhängigkeit von der Schwere der Kopfschmerzerkrankung auch häufiger Suizdigedanken und sollten ggf. diesbezüglich auch psychiatrisch untersucht und behandelt werden (Wang et al. 2009).
Migräne und Schlaganfälle
Migräne mit Aura kann ein erhöhtes Risiko für einen Schlaganfall bedeuten (Schürks et al. 2011).
Dies gilt insbesondere, wenn bei Frauen über 30 Lebensjahren weitere Risikofaktoren wie medikamentöse Empfängnisverhütung, übermäßiger Nikotingenuss und hoher Blutdruck hinzukommen.
Für Migräne ohne Aura lässt sich ein erhöhtes Risiko nicht nachweisen. Auf jeden Fall kann aber der Schluss gezogen werden, dass Frauen, die unter einer Migräne mit Aura leiden und hormonelle Kontrazeptiva einnehmen, mit dem Rauchen aufhören sollten und dass eine bestehende Hypertonie konsequent behandelt werden sollte.
Bei Migräne mit Aura kann, insbesondere bei zusätzlichen Risikofaktoren, auch eine Schlaganfallvorbeugung mit Acetylsalizylsäure erwogen werden (Merikangas et al 1997).
Möglicherweise haben schwangere Frauen, die um die Geburt herum unter Migräne leiden, ein höheres Risiko einen Schlaganfall oder einen Herzinfarkt zu erleiden (Bushnell et al. 2009).
Migräne und Schwangerschaft
- Migräne bessert sich meist in der Schwangerschaft. Bei mehr als der Hälfte der Patientinnen verschwindet die Migräne im 2. Schwangerschaftsdrittel ganz oder sie wird zumindest wesentlich besser.
- Dies trifft besonders auf die Frauen mit menstrueller Migräne zu.
- Wenn überhaupt eine Verschlechterung der Migräne in der Schwangerschaft auftritt, betrifft dies meist nur die ersten 3 Monate.
- Bei einem Viertel der Frauen ändert sich die Häufigkeit der Migräneattacken in der Schwangerschaft nicht.
Nach der Geburt kommen die Migräneattacken leider oft wieder. In der Schwangerschaft sollten besonders die nicht-medikamentösen Vorbeugemaßnahmen beachtet werden, um mit möglichst wenig Medikamenten auszukommen (Meiden von Überanstrengung, regelmäßige Mahlzeiten, regelmäßiges Schlafen, Entspannungsverfahren, Massage, Eis).
Die Migräne selbst vergrößert nicht das Missbildungsrisiko und ist für den Fötus nicht gefährlich. Wenn Medikamente unbedingt notwendig sind, kommt z.B. Paracetamol zur Attackenbehandlung in Betracht. Bevor in der Schwangerschaft Medikamente eingenommen werden, sollte allerdings immer zunächst der behandelnde Frauenarzt und ggf. Neurologe um Rat gefragt werden.
Acetylsalicylsäure (Aspirin) kann die Blutungsneigung bei Mutter und Kind verstärken, zu einem Verschluss des Duktus arteriosus botalli führen und darüber hinaus eine Verlängerung der Schwangerschaft und des Geburtsvorganges bewirken. Ergotamintartrat und Dihydroergotamintartrat sind in der Schwangerschaft absolut kontraindiziert. Auch Metoclopramid (MCP) kann teratogene Effekte haben, also dem Fetus schaden.
Für Triptane deuten einzelne Studien auf eine mögliche schädliche Wirkung auf die neuronale Entwicklung des Foetus hin, die Ergebisse sind hier jedoch bislang nicht eindeutig (Harris et al. 2022). Hier müssen Nutzen und Risiken sorgfältig zusammen mit dem betreuenden Arzt abgewogen werden.
Menstruelle Migräne
Eine rein menstruationsbezogene Migräne ist mit 3% relativ selten.
Migräne ohne Aura tritt im Gegensatz zu Migräne mit Aura deutlich häufiger an den 2 Tagen vor und den ersten beiden Tagen der Regelblutung bei Frauen auf. Diese Kopfschmerzen im Rahmen der Periode unterscheidend sich ansonsten nicht von Kopfschmerzereignissen außerhalb der Periode (Stewart et al. 2000).
Fallende Östogenspiegel scheinen eine ursächliche Rolle zu spielen. Daher können neben den üblichen Schmerzmedikamenten hierbei auch weibliche Geschlechtshormone in Form von Östrogenpflastern (z. B. Estraderm TTS) therapeutisch zur Anwendung kommen.
Chronische Migräne
Von einer chronischen Migräne spricht man (nach den Kriterien der International Headache Society, IHS), wenn bei einem Patienten, der bereits mindestens 5 Migräneattacken hatte, migränetypische Kopfschmerzen an mindestens 15 Tagen im Monat für mehr als 3 Monate auftreten. Andere Ursachen der Kopfschmerzen müssen hierfür ausgeschlossen sein.
Eine chronsiche Migräne entwickelt sich also immer aus einer zuvor bestehenden episodischen Migräne. Die Risikofaktoren für die Chronifizierung der Migräne sind dabei ähnlich wie die für die Entstehung einer chronischen Migräne.
- Geschlecht: Bei Frauen chronifizierte eine Migräne häufiger.
- Genetik: Einige genetische Faktoren, die eine chronische Migräne begünstigen wurden bereits identifizeirt.
- Übergewicht: Starkes Übergewicht begünstigt eine chronsiche Migräne, Sport und Bewegung hingegen schützen vor chronsicher Migräne.
- Belastande Lebensereignisse: So genannte ’stressful life events‘ etwa schwere Trennungen, Todesfälle nahestehender Personen, Jobverlust u.a. können zur Chronifizierung einer Migräne beitragen (Gribbin et al 2021).
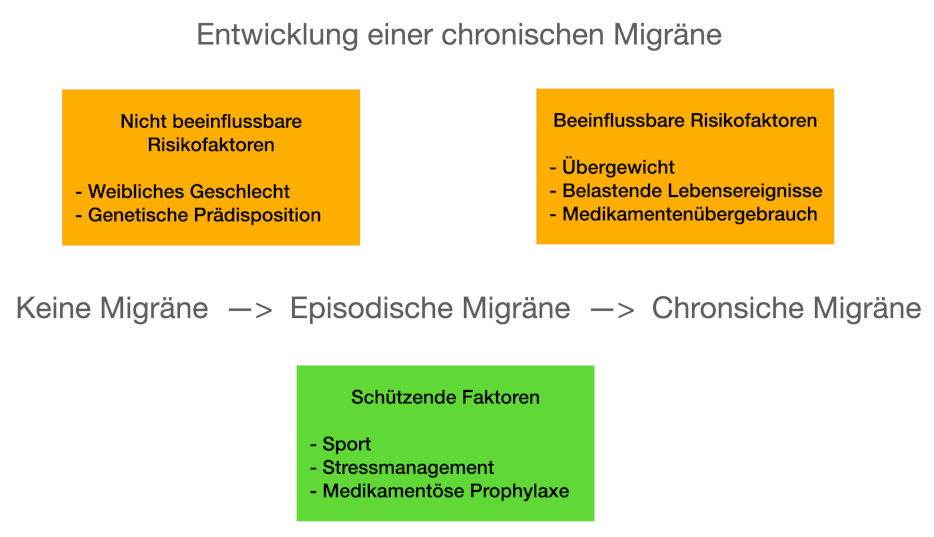
Bei 70-80% der Patienten, bei denen sich aus einer Migräne eine chronische Migräne entwickelt, ist die zu häufige Einnahme von Schmerzmitteln zumindest mitbeteiligt. Sinnvoller als die häufige Einnahme herkömmlicher Schmerzmittel ist bei chronischer Migräne eine spezifische Prophylaxe. So zeigt etwas der Wirkstoff Onabotulinumtoxin A eine relativ gute prophylaktische Wirkung (Domitrz et al. 2022).
Gleichzeitig zur Prophylaxe sollte wenn notwendig ein Entzugsbehandlung mit oder vor Beginn einer Entzugsbehandlung von den herkömmlichen Schmerzmedikamenten eingeleitet werden. Ein ambulanter Entzug kann dabei genauso erfolgreich sein wie ein stationärer Entzug.
Therapie der Migräne
Behandlung leichter bis mittelschwerer Attacken
Bei leichten bis mittelschweren Attacken gilt: Je zeitiger Medikamente eingenommen werden, umso eher wirken sie auch. Die Kombination von Antiemetika also Medikamenten gegen Übelkeit (z. B. Metoclopramid) mit Acetylsalizylsäure (als Brause- oder Kautablette) oder Paracetamol, Ibuprofen oder Naproxen ist meistens wirksam. Als Ausweichmedikation kann auch Metamizol dienen (Achtung: in seltenen Fällen kann es hierbei zu einer lebensgefährlichen Agranulozytose kommen, Besprechen Sie Nutzen und Risiken unbedingt mit Ihrem behandelnden Arzt).
Die Vorbehandlung mit einem Antiemtikum wie Metoclopramid oder Domperidon ist nötig, um die im Migräneanfall verminderte Magen- und Darmbeweglichkeit anzuregen und damit die Aufnahme des Schmerzmittels aus dem Darm zu fördern. Medikamenten gegen Übelkeit helfen also auch dann bei der Migräneattacke, wenn keine Übelkeit vorhanden ist.
Generell spielt bei der Therapie der Migräne der Placebofaktor eine große Rolle. Die Erfolgsquoten von Placebos liegen in den meisten Studien um 40%. Dort, wo die Placeboerfolgsrate kleiner ist, ist meist auch die Wirkung in der Therapiegruppe geringer. Als wirksam gilt ein Medikament in der Behandlung nur, wenn es eindeutig Placebos überlegen ist. Als Erfolgskriterien für eine erfolgreiche Behandlung einer Migräneattacke wird meist eine Besserung der Kopfschmerzen von schwer oder mittelschwer auf leicht oder Kopfschmerzfrei innerhalb zwei Stunden nach Verabreichung des entsprechenden Präparates und eine reproduzierbare Wirkung bei 2 von 3 Migräneattacken definiert.
Bei schweren Migräneattacken oder bei Versagen der anderen Therapieoptionen können unter Umständen Triptane zum Einsatz kommen. Nur bei etwa sieben Prozent der Migräne-Attacken sind Triptane notwendig.
Therapie schwerer Attacken
Bei schweren Migräneattacken oder bei Versagen der anderen Therapieoptionen (wenn einfache Schmerzmittel mit Antiemetikum nicht ausreichen) kann unter Umständen eine Behandlung mit den sog. Triptanen erfolgen, die neben der Hemmung der neurovaskulären Entzündung auch eine vasokonstriktorische Wirkung haben. 3 der 7 in Deutschland verfügbaren Triptane: Naratriptan, Almotriptan und Zolmitriptan sind inzwischen rezeptfrei in Kleinpackungen in der Apotheke erhältlich. Triptane sind wesentlich teurer als einfache Schmerzmittel.
Die Tatsache, dass ein Triptan gegen den Kopfschmerz wirkt, bedeutet im Umkehrschluss nicht, dass der Kopfschmerz eine Migräne war. Ein Triptan sollte nur eingenommen werden, wenn die Diagnose einer Migräne gesichert ist, was bei Weitem nicht in allen Fällen, in denen sie eingenommen werden, der Fall ist.
Hauptproblem der Triptane ist neben dem hohen Preis häufig das Wiederauftreten der Kopfschmerzen (im Durchschnitt zwischen 20 und 40% der Patienten) nach zwölf bis 24 Stunden. Daneben gelten für die Triptane einige Kontraindikationen wie Co-Medikation mit Ergotaminen, Zustand nach Schlaganfall, koronare Herzkrankheit, Herzinfarktanamnese, Herzrhythmusstörungen, schwere Leber- und Niereninsuffizienz sowie schwere unbehandelte arterielle Hypertonie.
Ob Triptane tatsächlich das Herzinfarktrisiko erhöhen ist unklar, erwiesen ist dies bisher nicht. Insbesondere bei gesicherten Durchblutungsstörungen des Gehirns sollten sie nicht eingenommen werden. Bei den Nebenwirkungen bestehen lediglich geringe Unterschiede zwischen den unterschiedlichen Triptanen. Bei Prophylaxe mit einem Betablocker sollte die halbe Dosis der Triptane gegeben werden. Mann sollte das Triptan nicht schon nehmen, wenn man die ersten Anzeichen einer Migräne zu verspüren glaubt (im Gegensatz zur Einnahme von normalen Schmerzmitteln) und auch nicht bei einer beginnenden Aura. Eine solche prophylaktische Einnahme zählt zu den häufigen Fehlern der Migränetherapie, damit wird die Wirkung der Triptane verspielt. Erst wenn die Migräneattacke sicher beginnt, sollte das Triptan eingenommen werden. Eine zu späte Einnahme beeinträchtigt ebenfalls die Wirkung. Der Patient muss also den optimalen Einnahmezeitpunkt herausfinden. Dies gelingt meist nach zwei bis drei Attacken.
Vor Einführung der Triptane wurden häufig Ergotamine verordnet, heute spielen sie keine große Rolle mehr. Ihr Wirkmechanismus ist den Triptanen ähnlich, das Nebenwirkungspotential ist aber ungünstiger. Sie dürfen auf keinen Fall mit Triptanen kombiniert werden.
Migräneprophylaxe
„Kann die Migräne geheilt werden?“, ist eine von Betroffenen häufig gestellte Frage. Die klare Antwort heißt: Nein. Sie lässt sich jedoch in 60-80 % mit adäquaten Therapien so positiv beeinflussen, dass die Lebensqualität des Patienten deutlich gesteigert ist.
Die drei Faktoren, die eine deutliche Besserung der Migräne bestimmen, sind:
1. eine effektive Attackentherapie
2. eine konsequente Migräneprophylaxe
3. eine unterstützende Verhaltenstherapie.
Eine allgemein akzeptierte Bedingung, die den Verlauf einer Migräne längerfristig negativ verändern kann, ist chronischer beruflicher oder privater Stress, wobei der Begriff hier mehr für eine emotionale als für eine körperliche Überforderung steht. Umgekehrt gibt es ausreichend Hinweise darauf, dass positiv empfundene Lebensperioden den Migräneverlauf günstig beeinflussen können.
Betroffene können durch allgemeine Verhaltensmaßnahmen selbst sehr viel gegen ihre Migräne tun. Wichtig ist zum Beispiel, dass der Tagesablauf regelmäßig geplant wird. Denn ein unregelmäßiger Schlaf-Wach-Rhythmus sowie unregelmäßige Mahlzeiten zählen zu den Migräneauslösern. Sinnvoll ist es ebenfalls, Entspannungsverfahren zu lernen und zu praktizieren. Diese helfen nämlich, Stresssituationen zu meistern und damit effektiv Migräneattacken vorzubeugen. Meiden von Alkohol vermindert die Häufigkeit von Migräneattacken, regelmäßiges Ausdauertraining kann vorbeugend wirken.
Neben diesen nicht-medikamentösen Maßnahmen aufgeführten Möglichkeiten bestehen verschiedene pharmakologische Möglichkeiten zur Prophylaxe von Migräneattacken. Eine Indikation zur medikamentösen Prophylaxe besteht bei mehr als drei Attacken pro Monat oder besonders schweren und langanhaltenden Attacken.
Am besten untersucht und in der Regel erste Wahl ist die Gabe eines Betablockers (Propranolol, Metoprolol). Die Therapie sollte hierbei immer einschleichend mit langsamer Steigerung begonnen werden. Mit einer Wirkung ist frühestens nach vier bis sechs Wochen zu rechnen; etwa 70% der Patienten zeigen eine 50%ige Reduktion ihrer Attackenfrequenz. Nach etwa neunmonatiger Therapie sollte die Indikation für eine Prophylaxe durch einen ausschleichenden Absetzversuch kontrolliert werden.
Da bei der Migräne serotonerge Mechanismen eine wichtige Rolle spielen, haben auch trizyklische Antidepressiva wie Amitriptylin haben eine gewisse migräneprophylaktische Wirkung. Venlafaxin ist ebenfalls wirksam. Die meisten anderen modernen selektiven Serotoninwiederaufnahmehemmer zeigen allerdings keine sicher nachweisbare Wirksamkeit in der Migräneprophylaxe. Topiramat kann nach einigen Studien eine sinnvolle Alternative für Patienten sein, die Betablocker nicht vertragen.
Migräne bei Kindern
Kopfschmerzen bei Kindern unterscheiden sich in den Symptomen nur wenig von denen bei Erwachsenen. Die Internationale Kopfschmerzklassifikation legt für die Einordnung des kindlichen Kopfschmerzes die gleichen Kriterien wie für Kopfschmerzen im Erwachsenenalter zugrunde, lediglich für Migräneattacken wird eine kürzere Dauer (2 Stunden im Vergleich zu 4 Stunden) gefordert.
Bei kindlichen Kopfschmerzen sollten nicht-medikamentöse und medikamentöse Behandlungsmaßnahmen kombiniert werden und nicht-medikamentöse Maßnahmen wie das Erlernen eines Entspannungsverfahrens oder verhaltentherapeutische Gruppenbehandlungen den Vorrang haben.
Gelegentliche Kopfschmerzen hat fast jedes Kind: 83 % der 8 bis 9-jährigen bzw. 90 % der 11 bis 12-jährigen Kinder leiden gelegentliche an Kopfschmerzen. 60 % aller Kinder und Jugendliche leiden an Kopfschmerzen vom Spannungstyp, 10 bis 12 % unter Migräne. Erstmanifestation der Migräne ist meist zwischen 6. und 8. Lebensjahr. Mädchen sind nach dem Alter von 10 Jahren signifikant häufiger von Migräne betroffen als Jungen.
Je früher sich Migräne manifestiert, desto wahrscheinlicher ist ein schlechter Verlauf. Bei etwa einem Viertel verschwindet die Migräne im Laufe der nächsten Jahre wieder. Neben Bettruhe, Kühlung der Stirn, Entspannung, Unterbrechung der ursprünglichen Tagesaktivität, Reizabschirmung, Entspannung, ätherische Ölen oder Akupressur können dabei medikamentös prinzipiell Paracetamol oder Ibuprofen in Frage kommen. Eine Medikamentengabe sollte bei Kindern aber immer vorab mit dem Kinderarzt besprochen werden.
Auf Acetylsalicylsäure sollte bei Kindern wegen des Risikos eines Reye-Syndroms verzichtet werden. Paracetamol kann möglicherweise die Entwicklung von Allergien bei Kindern begünstigen.
Bei sehr starken Migräneattacken können bei Jugendlichen über 12 Jahren unter Umständen Triptane erwogen werden, auch hier ist allerdings eine vorherige Absprache mit dem Kinderarzt erforderlich.
Bezüglich Metoclopramid ist wegen des relativ hohen Risikos von Dyskinesien eher abzuraten.
Dringend empfohlen wird auch das Führen eines Kopfschmerztagebuches.

