Rückenschmerzen sind eine Volkskrankheit, Rückenschmerzen sind bei Männern der häufigste, bei Frauen der zweithäufigste Grund für die Arbeitsunfähigkeit. Meist haben akute Rückenschmerzen eine gute Prognose. Bei einer kleinen Gruppe von 8-10% der Patienten tritt allerdings eine Chronifizierung eine, diese kleine Gruppe verursacht 80% der Kosten durch Arbeitsunfähigkeit, Rehabilitationsmaßnahmen und Frühberentung. Rückenschmerzen sind zweithäufigster Grund für Krankenhausaufnahmen, sie sind führend bei der Bewilligung stationärer medizinischer Heilbehandlungen der Rentenversicherung und auch als Begründung für Berufs- und Erwerbsunfähigkeit (vorzeitige Berentung). Nahezu 50 Prozent der Anträge auf vorzeitige Rentengewährung gehen darauf zurück. Deshalb werden vermehrt Anstrengungen unternommen, die Patienten, bei denen eine Chronifizierung droht zeitig zu erkennen und zu behandeln.
Pro Jahr fallen in der Bundesrepublik 31 Millionen Behandlungsfälle wegen Rückenschmerzen an. In 87,5% der Fälle handelt es sich um akute Beschwerden, 12,5% sind chronisch. 76% lassen sich allgemeinärztlich behandeln, 12% von einem Spezialisten, weitere 12% erhalten keine kostenrelevante Therapie.
80-90% aller Rückenschmerzen klingen mit oder ohne Behandlung innerhalb von 6-8 Wochen ab. Nur 7% werden chronisch. Eine Zahl, die es erschwert den Nutzen (und Schaden) von Behandlungen zu überprüfen. Für 90% aller Rückenschmerzen findet sich keine spezielle Ursache. Die meisten Menschen gehen mit ihren Rückenschmerzen nicht zum Arzt.
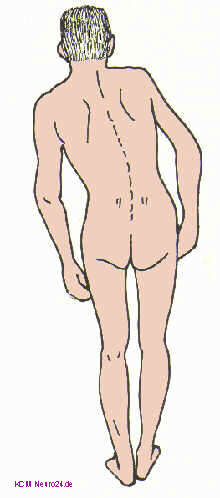
Bild: Typische Haltung eines Patienten mit einer Lumbo-Ischialgie rechts.
nach: Croft PR, Rigby AS, Boswell R, Schollum J, Silman A. The prevalence of chronic widespread pain in the general population. J Rheumatol 1993; 20: 710-713
Ursachen von Rückenschmerzen
Rückenschmerzen können viele Ursachen haben. Für 90% aller Rückenschmerzen findet sich keine spezielle Ursache.
Wenn man eine Ursache findet, muss es nicht an der Wirbelsäule liegen, auch Systemerkrankungen, Sepsis, oder Metastasen können Rückenschmerzen verursachen. Etwa 1% der Menschen, die wegen Rückenschmerzen zum Arzt gehen haben eine Krebserkrankung (multiples Myelom, Lymphome, Metastasen, und sehr selten primäre Knochentumore. 4% leiden an einer Kompressionsfraktur, und 1-3% haben einen Bandscheibenvorfall, der per se nicht immer die Ursache der Schmerzen sein muss.
Andere mechanische Ursachen können muskuläre Verspannungen, Bänderdehnungen, Abnutzung der Wirbelgelenke, M. Bechterew, oder eine rheumatoide Arthritis sein. Auch Infektionen wie bakterielle Osteomyelitis, Tuberkulose, epiduraler Abszess, oder Brucellose kommen vor.
Erst die gründliche Untersuchung klärt ob die Zuordnung zur Ursache richtig ist. Knochenkrankheiten wie Osteoporose Osteomalazie, und M. Paget kommen ebenfalls vor. Gynäkologische, neurologische oder Gefäßkrankheiten oder Nierenkrankheiten und psychische Störungen können ebenfalls Rückenschmerzen verursachen.
Auch für den Anteil, der von der Bandscheibe ausgeht (1-3%) gilt: Lumbale (von der Lendenwirbelsäule ausgehende) Bandscheibenleiden ( LDD = Lumbar disk disease) gehören zu den am weitesten verbreiteten Erkrankungen weltweit überhaupt.
Bisher wurden einige Risikofaktoren für die Entstehung von Bandscheibenschäden gesichert, unter anderem berufsmäßiges Autofahren, häufige Drehbewegungen, Rauchen und Körpergröße. Körperlich schwere Arbeit mit statischer Arbeitsposition, häufigem Bücken, und Drehen, häufigem schwerem heben, und Vibrationen können Rückenschmerzen begünstigen. Menschen, die fast nie mit ihrer Arbeit zufrieden sind, berichten 2,5x häufiger Rückenschmerzen als diejenigen denen ihre Arbeit meistens Spaß macht. (Spine. 1991 Jan;16(1):1-6., Studie mit über 3000 Angestellten einer Fluglinie mit Beobachtung über 4 Jahre).
Rückenschmerzen sind primär ein körperliches und kein psychologisches Problem. Psychische Faktoren wirken aber an der Entstehung und Chronifizierung oft mit. Rückenschmerzen entstehen meist aus einer Funktionsstörung und nicht aus einer substanziellen Schädigung an Muskeln, Bändern, Wirbelgelenken und Bandscheiben, die Ursache ist deshalb meist im Röntgenbild nicht sichtbar zu machen. Es handelt sich meist um ein „Alltagssymptom“ mit kurzfristig guten Besserungsaussichten und nicht um eine spezielle Krankheit. Besserung – nicht unbedingt Schmerzfreiheit ist das zunächst realistische Behandlungsziel. Der Schmerz kann nach einer Besserung wiederkommen. In Bewegung bleiben ist für die meisten Fälle das effektivste Heilmittel.
Diagnostik
Die Standard-Diagnostik bei einer Erstuntersuchung aufgrund von Rückenschmerzen beinhaltet eine ausführliche erhebung der Vorgeschichte (Anamnese), eine körperliche Untersuchung und unter Umständen verschiedene Laboruntersuchungen.
Erhebung der Vorgeschichte
- Sturz oder Trauma in der Vorgeschichte?
- Krebs in der Vorgeschichte?
- Kommt eine gynäkologische Ursache, eine Nierenkrankheit, usw. als Ursache in Betracht?
- Beschwerdebeginn und zeitlicher Verlauf
- Schmerz: Art, Ort und Ausstrahlung ?
- Gefühlsstörungen?, dauernd? zeitweise?
- Schwäche in Arm oder Bein? Bewegungseinschränkung?
- Was bessert, was verschlechtert den Schmerz?
Körperliche Untersuchung
- Beurteilung des Allgemeinzustandes
- Beobachtung des Verhaltens beim Gehen, An- und Ausziehen
- Körperhaltung
- Muskelschwund?
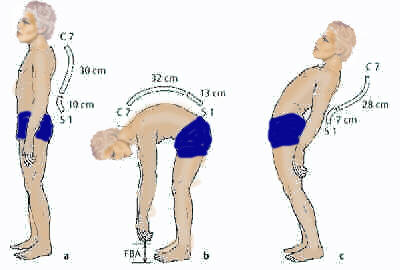
- Wie gut entfaltet sich der betroffene Wirbelsäulenabschnitt beim nach vorne Beugen? (Messen mit dem Maßband )?
- Verkrümmungen der Wirbelsäule?
- Prüfung der Kraft und des Gefühlsempfindens
- Reflexprüfung
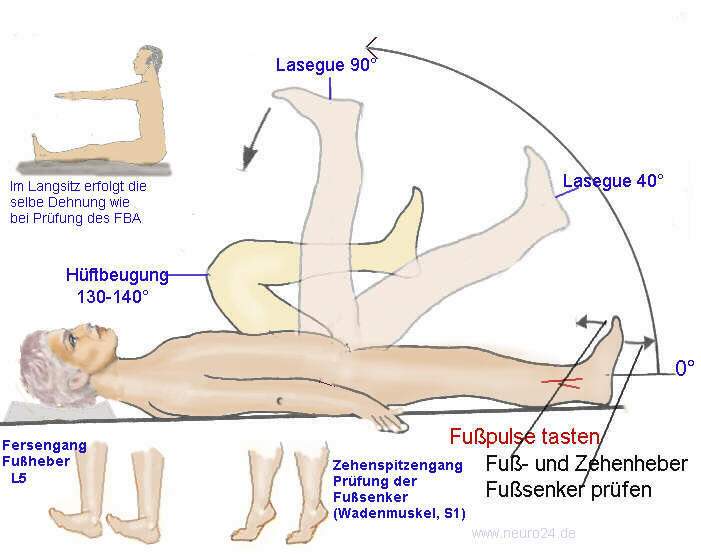

Laboruntersuchungen
- Um entzündliche Erkrankungen auszuschließen
- Nur bei länger anhaltenden Beschwerden oder Hinweisen auf eine entzündliche Erkrankung unbedingt notwendig.
- Zu den Laborwerten, die bestimmt werden sollten, gehören Differential-Blutbild, Entzündungswerte.
- Eventuell auch spezifischere Werte: Borrelien-Serologie, HLA-B-27 bei Verdacht auf Morbus Bechterew und weitere.
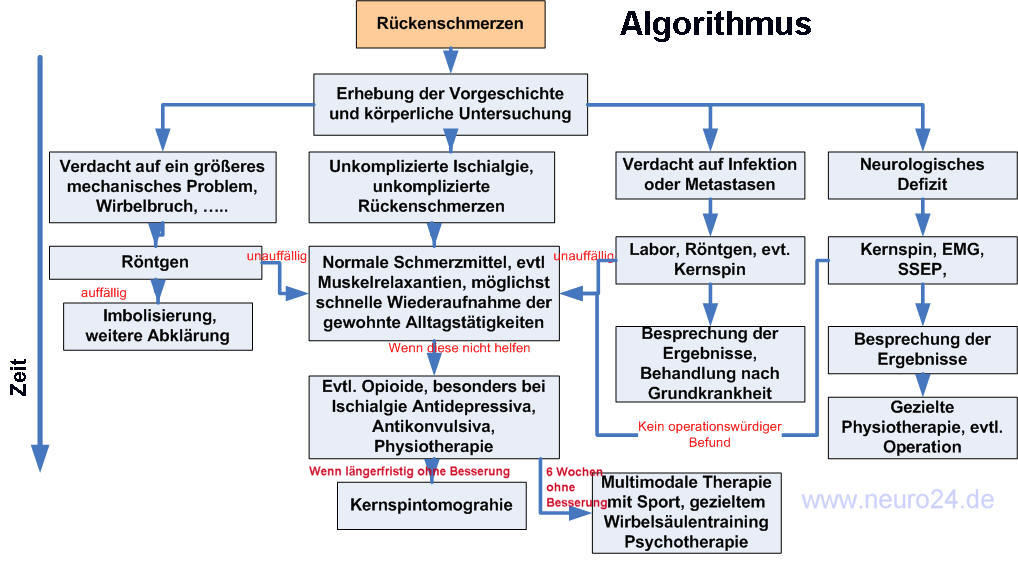
Diagnostischer Algorithmus
Lower Back Pain
Für den englischen „Lower back pain“ (in der Region zwischen dem Unterrand der 12. Rippe und den Glutealfalten) gibt es, bis auf den allgemeinen Begriff „Kreuzschmerz“, keinen deutschsprachigen Begriff. Rückenschmerzen können nach distal ausstrahlen oder nicht (Ischialgie, Sciatica“). Typischerweise wird zwischen einer Ausstrahlung oberhalb und unterhalb des Kniegelenks unterschieden.
Akuter und chronsicher Rückenschmerz
Definitionen nach Nachemson und Bigos:
„Akut“ sind Rückenschmerzen, wenn sie innerhalb weniger Stunden bis maximal einen Tages aus wenigstens sechsmonatiger Schmerzfreiheit aufgetreten sind und noch nicht Länger als drei Monate bestehen. Zeitweiliger Rückenschmerz ist ein zusammenhängender Rückenschmerz mit höchstens 90 -tägigen Dauer der innerhalb eines Jahres nicht wiederkehrt. Ein wiederkehrender Rückenschmerz ist mit meist mehr als einer Episode an weniger als der Hälfte der Tage eines Jahres vorhanden. Ein chronischer Rückenschmerz ist mit meist mehr als einer Episode an mehr als der Hälfte der Tage eines Jahres vorhanden. In der Regel haben akute Rückenschmerzen eine Vorgeschichte mit früheren Rückenschmerzen-Episoden von unterschiedlicher Dauer und Schwere. Die Vergegenwärtigung des Gesamtverlaufs gibt prognostische Informationen; sie sind in der Risikobeurteilung wichtig.
Rückenschmerzen und Bandscheiben
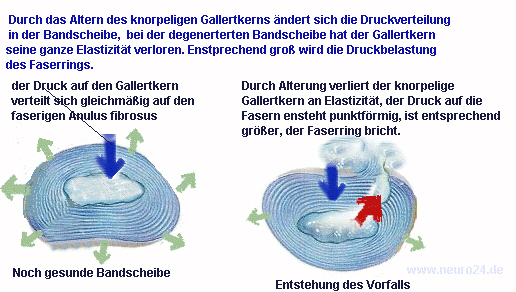
Die Wirbelsäule hat die Aufgabe, unseren Körper zu stützen. Da sie auch biegbar und beweglich sein muss, gibt es zwischen den Wirbelknochen kleine, runde elastische Scheiben: die Bandscheiben. Sie dienen neben dem Beugen auch der Dämpfung und Federung von Stößen.
Da die Bandscheiben täglich starken Belastungen ausgesetzt sind, und im Rahmen des normalen Alterungsprozesses nutzen sie sich auch ab. Dies ist auch mitverantwortlich für die Tatsache, dass wir im Alter kleiner werden. Die Belastung der Bandscheiben durch Druck und Zug erhält diese aber auch gesund. Da sie keine eigene Blutversorgung haben, sind sie darauf angewiesen, dass sie unter Belastung ausgequetscht werden um die Schlackenstoffe loszuwerden und in Ruhe oder bei Dehnung sich wieder mit Nährstoffen füllen können.
Sport und körperliche Tätigkeit ist also meistens gut für die Bandscheibe. Rückenleiden nehmen zu obwohl (und vielleicht auch weil) die körperliche Belastung durch die Arbeit immer weiter zurückgeht. Ständiges Sitzen in ungünstiger Haltung oder Stehen in vornüber gebeugter Haltung bei leichter Tätigkeit ist schädlicher als eine mittelschwere Arbeit in wechselnder Köperhaltung.
Extrembelastungen wie ständiges Heben schwerer Lasten oder ungünstige Drehbewegungen stellen aber ein mechanisches Risiko dar. Bei den schwer belasteten Berufen kommt es deutlich gehäuft bzw. ausschließlich zu einem drei oder mehr als dreisegmentalen Befall von deutlicher Bandscheibendegeneration der LWS´, während sich der einsegmentale Befall bei den nicht belasteten Gruppen in machen Gruppen sogar häufiger als in den belasteten, und ein zweisegmentaler Befall bei beiden Gruppen etwa gleichhäufig vorkommt. (Dissertation Manfred Schäfer 2005)
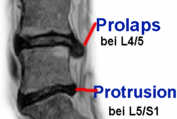
Der Abnutzungsprozess der Bandscheiben bedeutet immer eine gewisse Einbuße der Beweglichkeit. Nicht zwangsläufig ist es ein Bandscheibenvorfall. Im Alter sind Bandscheibenvorfälle selten. Die Bandscheiben sind dann schon soweit degeneriert, dass kaum noch etwas vorfällt. Oft sind im höheren Alter auch die Wirbelkörper bereits so brüchig, dass die Deckplatten etwas einbrechen, so dass die Bandscheiben quasi zwischen den Wirbeln versacken, und nicht mehr dorthin vorfallen können, wo sie Schmerzen verursachen können. Durch Abnutzungserscheinungen bilden sich Knochenvorsprünge, die oft die benachbarten Wirbel verbinden und damit die Bandscheiben einmauern. Hierdurch lässt im Alter die Beweglichkeit nach, Bandscheibenleiden der mittleren Lebensjahre können sich dadurch oft bessern. Bandscheibenvorfälle sind deshalb eine Erkrankung der mittleren Jahre.
Bandscheibenvorfälle werden begünstigt durch
- Den normalen Alterungsprozess mit eine Verlust von Wasser und Eiweißen in der Bandscheibe
- Genetische bedingte (erbliche) Prädisposition-mit beschleunigter Degeneration des Bandscheibenmaterials
- Übergewicht-erhöht den Druck auf die Bandscheibe
- Mangelnde Bewegung-führt zu einer gering ausgebildeten Muskulatur am Körperstamm und vermindert muskuläre Stütze der Wirbelsäule
- Arbeitsbelastungen wie-langes Sitzen, Heben oder Ziehen von schweren Gegenständen, häufiges Bücken oder Drehen, ständige einseitige Köperbewegungen, Arbeiten an einer Maschine mit ständiger Vibration (z.B. Rüttler)
- Rauchen- vermindert den Blutfluss im umgebenden Gewebe und verschlechtert die Reperaturmechanismen auch der Bandscheibe
- Vorgeschichte mit Wirbelsäulenverletzung, Bandscheibenvorfall oder Wirbelsäulenchirurgie
Nackenschmerzen
Auch bei Nackenschmerzen sind die Ursachen vielfältig, innere Anspannung, Zugluft, einseitige Köperhaltung, Abnutzungserscheinungen, Bandscheibenvorfälle…spielen einzeln oder in Kombination eine Rolle. Insbesondere im jüngerem Alter spielen nach einer dänischen Zwillingsstudie auch genetische Einflüsse eine wesentliche Rolle. Vorsicht vor der Überinterpretation von Röntgenbildern, fast jede HWS zeigt ab 30 Abnutzungserscheinungen.
26-71% der Bevölkerung haben irgendwann Nackenschmerzen, zu jedem Zeitpunkt leiden 9% der Männer und 12% der Frauen unter Nackenbeschwerden. Nur bei einer Minderheit sind die Beschwerden anhaltend. Nackenschmerzen verursachen genauso häufig Arbeitsunfähigkeit wie Rückenschmerzen. Die Behandlung von Nackenschmerzen mit Spritzen und Medikamenten ist bisher schlecht untersucht. Nach einer Cochrane Review war nur für die intramuskuläre Injektion von Lidocain bei chronischen Nackenbeschwerden und intravenöse Injektionen von Methylprednisolon bei akuten Beschleunigungstraumen der HWS in einzelnen Studien ein wirklicher (meist kurzzeitiger) Profit für die schmerzgeplagten Patienten nachweisbar. Für Muskelrelaxantien und einfache Schmerzmittel ist die Wirkung nicht eindeutig nachgewiesen, für Botox-A in die Muskeln im Nacken, ist der Wirkungsnachweis bisher so gut wie für die Injektion von Kochsalzlösung. P.M. Peloso, A.R. Gross, T.A. Haines, et al.. Medicinal and Injection Therapies for Mechanical Neck Disorders: A Cochrane Systematic Review J Rheumatol 2006;33:957-67 R. Fejer et al., Heritability of neck pain: a population-based study of 33 794 Danish twins, Rheumatology 2006 45(5):589-594; doi:10.1093/rheumatology/kei224
Rückenschmerzen und Skoliose
Eine Verkrümmung und Verdrehung der Wirbelsäule (Skoliose) kann Rückenschmerzen verursachen, die Bedeutung der Skoliose für Rückenschmerzen wird allerdings oft überschätzt.
In einer prospektiven Studie wurde der natürliche Verlauf von 117 Patienten, die sich erstmals zwischen 1932 und 1948 wegen einer Skoliose vorgestellt hatten über 50 Jahre beobachtet und mit einer Kontrollgruppe verglichen. Die Betroffenen klagten im Verlauf im Durchschnittsalter von 66 Jahren über etwas vermehrte, allerdings meist leichtere Rückenschmerzen, sie hatten in geringem Maße vermehrt Luftnot bei Belastung und empfanden teilweise eine kosmetischen Beeinträchtigung.
Die Schmerzsymptomatik hat dabei im Laufe der Jahre nicht wesentlich zugenommen. Insgesamt waren die Patienten durch ihre unbehandelte Skoliose aber auch nach 50 Jahren durch ihre Skoliose nur wenig beeinträchtigt. Ein Vergleich der Alltagsaktivitäten zeigte keinen Unterschied zwischen von der Skoliose betroffenen und den Gesunden.
Andere Studien hatten im Verlauf bezüglich Schmerzen und Alltagsaktivitäten keinen Unterschied zwischen operierten und nicht operierten Skoliosepatienten gesehen.
Stuart L. Weinstein; Lori A. Dolan; Kevin F. Spratt; Kirk K. Peterson; Mark J. Spoonamore; Ignacio V. Ponseti Health and Function of Patients With Untreated Idiopathic Scoliosis: A 50-Year Natural History StudyJAMA. 2003;289:559-567. ABSTRACT | FULL TEXT | PDF
Therapie
Medikamentös behandelt werden die Patienten überwiegend mit einfachen Schmerz und Entzündungshemmern (Paracetamol, Indometacin usw.) 12% erhalten muskelentspannende Medikamente. 55% werden mit nur einem Medikament behandelt, 25% ausschließlich mit Krankengymnastik. 19,3% der Patienten erhalten Medikamente und Krankengymnastik.
Nicht selten wird unnötig und schädlich der Patient ins Bett geschickt oder zu übertriebener Schonung angehalten. Die übertriebene Schonung kann eine negative Erwartungshaltung beim Patienten bezüglich seiner Prognose erzeugen, die dann tatsächlich durch innere Fixierung auf die Schmerzen die Prognose verschlechtert. Der Einfluss solcher Teufelskreise der gedanklichen Fixierung auf die Beschwerden auf die Chronifizierung ist deutlich größer als der Einfluss aller anderer psychischer Faktoren und größer als bei den meisten organischen Faktoren. Clermont E. Dionne, et al., A clinical return-to-work rule for patients with back pain CMAJ 2005 172: 1559-1567; doi:10.1503/cmaj.1041159 Abstract][Full Text][PDF]
Wichtig zu wissen
Wichtig zu wissen ist:
- Oft klingen Rückenschmerzen nach Tagen oder wenigen Wochen von alleine ab. Meist ist Bettruhe schädlich, mäßige körperliche Belastung bessert die Beschwerden schneller.
- Analgetika (Schmerzmittel) und Myotonolytika/Muskelrelaxantien sind meist nur die ersten 2 Wochen indiziert, sind aber je nach Beschwerden am Anfang sehr sinnvoll um einer Chronifizierung vorzubeugen. Kortisonpräparate wie Prednisolon 50 mg/d sind nur ausnahmsweise und dann höchstens für 3-5 Tage indiziert.
- Wenn Rückenschmerzen nicht von alleine in einem Monat abklingen, ist eine ärztliche Behandlung angezeigt um eine Schmerzchronifizierung zu vermeiden. Es sind dann für die meisten Patienten aktivierende multimodale Behandlungsprogramme mit Verhaltenstherapie, Entspannungstechniken, Schmerz- Bewältigungsprogrammen, ggf. unterstützt von Physiotherapie, Sporttherapie, und schmerzmodulierenden Medikamenten sinnvoll. Viele chronisch an Rückenschmerzen leidende Patienten gehen nicht mehr zum Arzt, oder sind in teurer und oft nicht hilfreicher alternativ medizinischer Behandlung.
- Regelmäßige i.m. Spritzen oder sonstige regelmäßige Injektionen haben mehr Nebenwirkungen als Tabletten. Regelmäßige Spritzen sind daher meist keine sinnvolle Behandlung.
- Negative Erwartungen an den Verlauf im Sinne einer sich selbsterfüllenden Prophezeiung, Dramatisierung der Befunde durch den Arzt und soziale wie psychische Probleme tragen oft zur Chronifizierung bei.
- Auch große Bandscheibenvorfälle verursachen oft keine schweren neurologische Ausfälle, wie schwere Lähmungen oder Blasen- Darmentleerungsstörungen. Verwechslungen mit anderen ernsthaften Ursachen von Rückenschmerzen sind selten, und sollten ärztlich ausgeschlossen werden.
- Auch Rückenschmerzen bei Bandscheibenvorfällen werden meistens ohne Operation besser, wenn auch der Vorfall erhalten bleibt
- Mit Operation geht die Besserung bei massiven Schmerzen meist schneller.
- Bei Bandscheibenvorfällen ist die Operation manchmal die beste Option, nur sehr selten ist sie die einzige Option.
- Auch die Fusion oder Verblockung oder Fusion von 2 Wirbeln in der Ledenwirbelsäule schneidet in Studien nicht besser ab, als die Aufklärung der Patienten, dass sie ihr Kreuz weiter nutzen sollen, sich durchaus auch Bücken sollen in Kombination mit einen kurzen Trainingsprogramm.
- Die Entscheidung zur Operation ist meist auch von sozialen Faktoren abhängig, sie ist auch abhängig von dem, was der Patient vorzieht.
- Moderne Bandscheibenoperationen sind auch ambulant durchführbar, die in wesentlich geringerem Maße als früher invasiven Eingriffe verursachen meist nur noch eine wochenlange nicht mehr eine monatelange Arbeitsunfähigkeit, was besonders für Selbstständige oder sonst schlecht abkömmliche Menschen ein Grund für die Operation als Behandlung der Wahl sein kann.
- Die Komplikationsrate ist bei etwa 5% mit meist nicht gefährlichen leichteren Komplikationen, bei Patienten in Rentenverfahren ist die Komplikatonsrate höher und die Besserungsrate geringer als sonst.
- Dass bei Bandscheibenoperationen ein hohes Risiko einer Querschnittslähmung besteht, ist ein ebenso eindeutig falsches Gerücht wie auch die häufige Angst, dass ein Vorfall im Bereich der Lendenwirbelsäule eine solche Querschnittslähmung verursachen kann.
- Abgesehen von den sehr seltenen Notfällen ist es empfehlenswert vor einer Operation auch eine zweite Meinung eines Arztes aus einem nicht operativen Fachgebiet einzuholen.
Training gegen Rückenschmerzen
Verbessern Sie Ihre Heilungsaussichten von Beginn an durch sinnvolles Training:
- Langsam beginnende (aerobe) Bewegung und Übung von Anfang an verhindert bei Rückenschmerzen die Chronifizierung.
- Aerobes Ausdauertraining das den Rücken wenig belastet (Walking, Laufen, Fahrradfahren, Schwimmen), kann bereits in den ersten 2 Wochen von Rückenschmerzpatienten begonnen werden.
- Spezielle Übungen für die Rückenmuskeln sind besonders bei länger anhaltenden Rückenschmerzen indiziert, in den ersten 2 Wochen können diese Übungen den Schmerz eher verstärken.
- Übungen für die Rückenmuskulatur können am Anfang (erste 2 Wochen nach Symptombeginn) die Schmerzen verschlimmern, weil sie den Rücken mehr mechanisch belasten als Ausdauertraining.
- Spezielle Übungs- Geräte für den Rücken zeigen sich in der Behandlung von Rückenschmerzen bisher nicht erfolgreicher als einfache konventionelle Gymnastik und Sport.
- Streckung der Rückenmuskeln gilt nach Untersuchungen bei Rückenschmerzpatienten als nicht effektiv.
- Empfehlungen mit einem individuellen Programm mit langsamer Steigerung der Belastung gelten nach Untersuchungen als deutlich effektiver als die Empfehlung mit den Übungen aufzuhören, wenn der Schmerz beginnt
- Eine stufenweise Rückkehr zu den normalen Alltagsaktivitäten von Beginn an bessert die Schmerzen schneller als Bettruhe oder übertriebene Schonung.
- Bettruhe von mehr als 4 Tagen kann zu massiven Verschlimmerungen führen, hiervon ist dringend abzuraten.
- Die meisten Rückenschmerzpatienten brauchen keine Bettruhe, nur bei sehr schweren Schmerzen mit Ausstrahlung ins Bein sollte Stufenlagerung und vorübergehende Bettruhe für maximal 3 Tage durchgeführt werden.
Für den Alltag bedeutet das:
- Versuchen Sie Ihre normalen Tagesaktivitäten von Anfang an soweit wie möglich aufrecht zu erhalten.
- Beginnen Sie sobald wie möglich mit Gehen, Laufen, Hometrainer, Fahrrad, und Schwimmen ihre Fitness zu verbessern. Suchen Sie sich dabei die Bewegungsart aus, die Ihnen am besten tut und am meisten Spaß macht.
- Bauen Sie sich dabei allmählich ein tägliches Training für 30 Minuten am Stück auf.
- Wenn Sie soweit sind, dass sie 30 Minuten tolerieren, achten Sie auf ihre Herzkreislaufbelastbarkeit (Faustregel für die maximale anzustrebende Herzfrequenz: 220 minus Lebensalter = maxHF. – Ein 40- Jähriger hat demnach eine maxHF von 180. Diesen Pulswert sollte er nicht überschreiten.) und verbessern Sie so ihre Belastbarkeit für Herz, Lunge und Muskeln.
- Wenn Sie soweit sind, lassen Sie sich von Ihrem Arzt oder Krankengymnasten Übungen empfehlen die Ihre Rückenmuskeln stärken.
Modifiziert nach: Acute Lower Back Problems in Adults, Clinical Practice Guideline 14, AHCPR Publication No. 95-0642: December 1994
Rückengymnastik
Gezielte Rückengymnastik kann bei unkomplizierten Rückenschmerzen hilfreich sein, wenn sie regelmäßig durchgeführt wird.
Machen Sie jede Übung 1 bis 5 x hintereinander, zunächst einmal täglich. Steigern Sie allmählich auf 10 x jede Übung jeweils 2x täglich.
Machen Sie die Übungen langsam. Eine langsame Steigerung der Belastung gilt nach Untersuchungen als deutlich effektiver als die Empfehlung mit den Übungen aufzuhören, wenn der Schmerz beginnt. Wenn Sie während der Übungen Schmerzen haben, sprechen Sie dennoch zuerst mit Ihrem Arzt. Beenden Sie jede Übung sofort, die den Rückenschmerz massiv verstärkt, ein Kribbeln, Taubheitsgefühl oder eine Schwäche in den Beinen hervorruft.
Die Übungen sollen für eine bessere Kontrolle der Rücken-, Bauch-, Becken- und Gesäßmuskulatur sorgen und dadurch eine Körperhaltung ermöglichen, die Ihren Rücken entlastet. Nach den Übungen sollten Sie unbedingt entspannen. Schütteln Sie Arme und Beine aus und entspannen Sie sich einige Minuten in Rückenlage auf dem Boden. Strecken, Dehnen und eine Kräftigung der Muskulatur haben durchaus eine positive Wirkung.
Übung 1

- Legen Sie sich auf dem Rücken den Boden,
- Pressen Sie Ihr Kreuz gegen den Boden und spannen Sie dabei Ihre Gesäß- und Bauchmuskeln an, dadurch sollte das Becken etwas nach vorne und oben kommen.
- Schieben Sie jeweils eine Ferse etwas weiter von sich weg, im Wechsel der Seiten.
- Atmen Sie dabei ruhig und gleichmäßig
- Entspannen Sie danach Nacken, Schultern, Bauch und Gesäß.
Übung 2

Die Übung soll für eine bessere Kontrolle der Becken- und Gesäßmuskulatur sorgen und dadurch eine Körperhaltung ermöglichen die Ihren Rücken entlastet.
- Beugen Sie ein Bein in der Hüfte, gehen Sie langsam mit dem Knie Richtung Kinn.
- Ziehen Sie langsam das Knie mit den Händen zur Brust, Versuchen Sie dabei mit der Stirn zum Knie zu gehen.
- Atmen Sie dabei ruhig
- Entspannen Sie danach Nacken, Schultern, Bauch und Gesäß
- Versuchen Sie das jetzt mit dem anderen Bein
- Atmen Sie dabei ruhig
- Entspannen Sie danach Nacken, Schultern, Bauch und Gesäß
- Jetzt mit beiden Beinen
- Atmen Sie dabei ruhig und gleichmäßig
- Entspannen Sie danach Nacken, Schultern, Bauch und Gesäß.
Übung 3
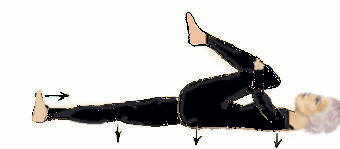
- Beugen Sie ein Bein in der Hüfte, gehen Sie langsam mit dem Knie Richtung Kinn,
- Ziehen Sie langsam das Knie mit den Händen zur Brust, Versuchen Sie dabei mit der Stirn zum Knie zu gehen.
- Lassen Sie die Ferse des anderen Beines auf dem Boden, versuchen Sie das Knie gegen den Boden zu drücken,
- Beugen Sie den Fuß, so dass die Zehen in Richtung Nase gehen
- Atmen Sie dabei ruhig und gleichmäßig
- Entspannen Sie danach Nacken, Schultern, Bauch und Gesäß
Übung 4


- Wiederholen Sie die erst Übung, strecken Sie dabei die Arme nach vorne aus und rollen Sich langsam in eine Sitzhaltung auf
- Atmen Sie dabei ruhig und gleichmäßig
- Entspannen Sie danach Nacken, Schultern, Bauch und Gesäß
Übung 5


- Um Ihren Rücken zu strecken, legen Sie sich jetzt auf den Bauch, legen Sie Ihre Hände vorne neben Ihren Kopf.
- Drücken Sie langsam Ihren Oberkörper hoch indem Sie Ihre Arme durchstrecken, behalten Sie dabei Ihre Hüften auf dem Boden, halten Sie die Position bis Sie bis 10 gezählt haben
- Atmen Sie dabei ruhig und gleichmäßig
- Entspannen Sie danach Nacken, Schultern, Bauch und Gesäß
- lassen Sie danach Ihren Oberkörper und Ihr Becken auf dem Boden und heben Sie abwechselnd das linke Bein für 10 Sec und dann das rechte Bein für 10 Sec an.
Übung 6

- Gehen Sie auf den Knien und Händen in den Vierfüßlerstand.
- Heben Sie Ihren linken Arm und Ihr rechtes Bein an, halten Sie den Nacken dabei gerade.
- Halten Sie die Position für 10 Sekunden und gehen sie dann zurück auf die Knie und Hände in den Vierfüßlerstand.
- Wiederholen Sie das Ganze jetzt mit Ihrem rechten Arm und Ihrem linken Bein.
- Atmen Sie dabei ruhig und gleichmäßig
- Entspannen Sie danach Nacken, Schultern, Bauch und Gesäß
Übung 7

Zuletzt eine Streckübung Stehen Sie mit ihrem rechten Bein auf einen Stuhl oder Hocker. Beugen Sie langsam das rechte Knie durch und halten Sie diese Position für 30-45 sec. Wiederholen Sie die Übung jetzt mit dem anderen Bein.
Rückenschmerzen im Rahmen der Periode
Wenn Rückenschmerzen im Rahmen der Periode regelmäßig auftreten, sollte auch und besonders wenn neurologische Ausfälle wie Lähmungen oder Gefühlsstörungen vorliegen, an eine Endometriose gedacht werden.
Eine Endometriose ist das Vorhandensein funktionierender Gebärmutterschleimhaut außerhalb der Gebärmutter. Es gibt Fallberichte über einen Befall des Ischiasnerven mit einer Endometriose und daraus folgenden Lähmungen und Schmerzen im Rahmen der Periode.
Die Behandlung kann bei Frauen, die keinen Kinderwunsch mehr haben in einer reinen Hormontherapie bestehen. Bei Absetzten der Hormonbehandlung nach 3 Jahren ist immerhin in mehr als einem Drittel der Fälle mit einem Wiederauftreten der Beschwerden zu rechnen. Eine nicht ganz einfache chirurgische Behandlung im Kombination mit einer Hormontherapie hat bessere Aussichten.
Da Bandscheibenvorwölbungen auch bei beschwerdefreien Menschen sehr häufig sind, ist es beim Auftreten von Rückenschmerzen immer besonders wichtig, auch an die anderen möglichen Ursachen zu denken. In einer Literaturübersicht wurden immerhin ein Drittel der Patientinnen, bei denen eine Endometriose die Ursache der Rückenschmerzen war, unnötig und ohne Erfolg an der Bandscheibe operiert.

