|
Reizkonfrontationstherapie bei Angststörungen mit Vermeidungsverhalten |
||||||||||||||
|
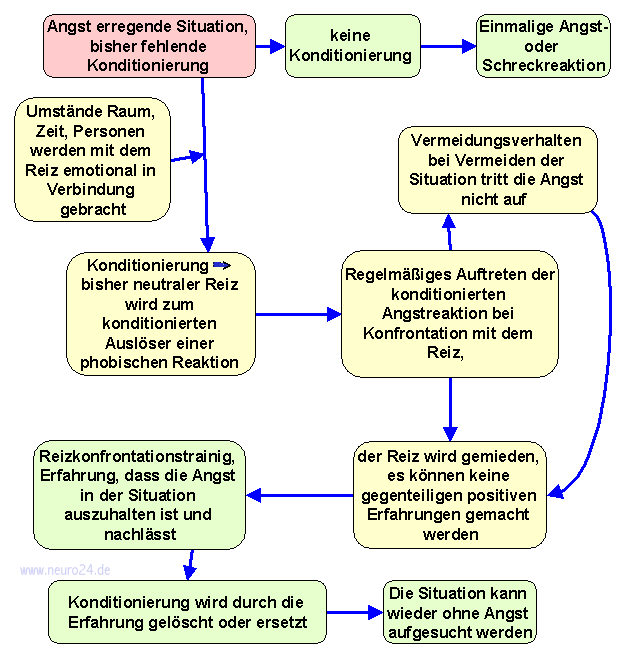
Ein Schwerpunkt der Verhaltenstherapie ist das Flucht- und/oder Vermeidungsverhalten, bezogen auf die angstauslösenden Situationen und zum anderen die irrationalen Überzeugungen hinsichtlich der Bedrohlichkeit dieser Situationen. Bei der Bearbeitung beider Ansatzpunkte ist das Reizkonfrontationsverfahren entscheidend. Das Verfahren ist sowohl bei Agoraphobien, sozialen Phobien, den meisten speziellen Pobiene als auch bei Zwangsstörungen anwendbar. Eine Konfrontationsbehandlung wird in vier Phasen unterteilt: |
||||||||||||||
|
Diagnostikphase, |
||||||||||||||
|
Während der Diagnostikphase wird erfragt, bei welchen Gelegenheiten, wie stark, wie häufig und in welcher Form Angstsymptome auftreten. Das Verhalten des Betroffenen in den angstauslösenden Situationen wird genau analysiert. Die Flucht- und Vermeidungsstrategien wie gedankliche Ablenkung, Einsatz von Medikamenten oder Alkohol, für Begleitung sorgen usw. werden besprochen. Gedanken und Befürchtungen im Zusammenhang mit den angstauslösenden Situationen werden offengelegt und auf ihren Realitätsgehalt überprüft. Befürchtungen eines Patienten mit sozialer Phobie könnten zum Beispiel darin bestehen, dass er etwas unpassendes sagt, sich niemand für ihn interessiert, oder er sich durch seine Angstsymptome blamiert. |
||||||||||||||
|
Phase der kognitiven Vorbereitung, |
||||||||||||||
|
Eine erste Aufgabe des Therapeuten besteht darin, den Betroffenen zu motivieren, sich auf die Behandlung mit Exposition und Reaktionsverhinderung überhaupt einzulassen. Gerade im Anfangsstadium der Behandlung haben kognitive Strategien, Erklärungen, Informationen,…eine wichtige motivationale Funktion. Wichtig ist es, Betroffene für die lebensnotwendige Funktion von Ängsten zu sensibilisieren: Dies hilft vielen Personen auch, ihre eigenen Schwierigkeiten zu relativieren und als Ziel der Therapie nicht so sehr ,,Angst – Freiheit“, sondern ,,Lernen mit Angst umzugehen“ zu sehen. Auf Grundlage der in der Diagnostikphase gewonnenen Informationen entwickeln Therapeut und Betroffener gemeinsam ein individuelles Störungs- und Behandlungsrational, aus dem sich die jeweils indizierten Behandlungsschritte ergeben. Für den Erfolg einer Konfrontationsbehandlung ist es wichtig, dass dem Betroffenen klar ist, warum das jeweils erarbeitete Vorgehen notwendig ist und worauf er während der Durchführung achten muss. Die Betroffenen werden angehalten, nichts gegen ihre Angst zu unternehmen, Medikamente zur Behandlung der Angst nach Absprache mit dem behandelnden Arzt abzusetzen und auch nicht als „Sicherheitsreserve“ mit sich zu führen. (Bei entsprechender Belastbarkeit des Patienten) Es geht während der Konfrontation nicht darum, die Angst zu unterdrücken, sondern statt dessen den auf Gewöhnung beruhenden, sich von selbst einstellenden Angstrückgang abzuwarten. Nur so kann der Betroffene den bisherigen negativen, weil angstbesetzten Erfahrungen neue positive Erfahrungen entgegensetzen und das Gefühl entwickeln, der angstauslösenden Situation gewachsen zu sein. Zusätzlich werden die katastrophisierenden Befürchtungen und irrationalen Überzeugungen des Betroffenen einem Realitätstest unterzogen und so nach und nach abgeschwächt. Beim abgestuften Verfahren wird der Patient nach einer zuvor aufgestellten Angsthierarchie in aufsteigender Folge mit immer stärker angstauslösenden Situationen konfrontiert, beginnt also mit einer nur leicht angstauslösenden Situation. Beim Flooding-Verfahren beginnt der Patient gleich mit einer der am stärksten angstauslösenden Situation und sucht danach die anderen Angstsituationen auf. Wichtig ist in jedem Fall die kognitive Vorbereitung des Patienten, bei der Begründung und Vorgehen der Therapie erklärt werden. |
||||||||||||||
|
Phase intensiver Konfrontationen |
||||||||||||||
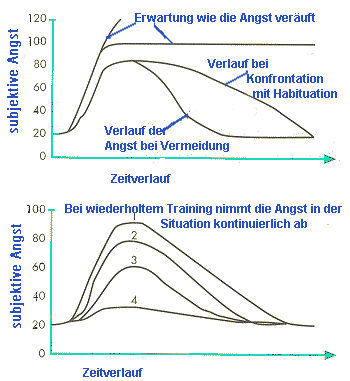
| Bei der In-vivo-Exposition mit Reaktionsmanagement wird der Patient zunächst dazu angehalten, sich freiwillig in Situationen zu begeben, in denen mit großer Wahrscheinlichkeit Symptome auftreten, die bei ihm große Angst und Unbehagen auslösen (In-vivo-Exposition). Gleichzeitig wird er — gemäß einer Absprache mit dem Therapeuten — daran gehindert vorzeitig der Situation wieder zu entfliehen oder im Falle von Zwangsstörugnen seine Rituale auszuführen, mit denen er sich bisher nach solchen Situationen wieder (erfolgreich) beruhigen konnte (Reaktionsmanagement). Somit kann der Patient die Erfahrung machen, dass er sich auch ohne Vermeidung, Flucht oder die Ausübung der Zwangsrituale emotional beruhigen wird (Annahme der physiologischen Angstreaktionen) und kann sich allmählich an die Angst verursachenden Situationen gewöhnen lernen (Habituation). Dieser Prozess ermöglicht dem Patienten auch, seine Reaktionen (körperliche Empfindungen, Gefühle, Kognitionen und Handlungsimpulse) besser kennenzulernen. Häufig kommt es dabei zum Wiederbewusstwerden von früheren Konflikten und traumatischen Erfahrungen und zum Erleben der entsprechenden Gefühle (z.B. Wut, Hilflosigkeit). Oft erfährt der Patient auch, dass seine Erwartungen bezüglich der Heftigkeit seiner Reaktionen falsch waren, indem sie wesentlich schwächer ausfallen und handhabbarer sind. Schließlich übt der Patient den normalen, Umgang mit realen Lebenssituationen. Dies ist wohl der wichtigste Lernschritt. Der Therapeut begleitet idealerweise den Patienten auch zu diversen Übungen (z.B. in die belebte Geschäftsstraße mit Kaufhäusern, in den Aufzug, allgemein in die Stadt- Patient erlebt, dass er eine phobische Situation viel länger durchsteht als vermutet), wobei die Unterstützung durch die Anwesenheit des Therapeuten schrittweise reduziert wird (zuerst gemeinsamer Gang in die Stadt; später Vereinbaren verschiedener Treffpunkte und letztlich geht der Patient selbständig, während der Therapeut in der Praxis wartet). Am besten funktioniert dies nach der Literatur an 5-10 aufeinander folgenden Tagen, bei denen der Betroffenen je 5-8 Stunden konfrontiert wird. Der Patient macht Notizen über den Verlauf der Übungen. Diese werden dann im Detail mit dem Therapeuten durchgesprochen. Der Patient sollte bereits verstanden haben, dass er sich die Ängste nicht einbildet, sondern diese eine Realität sind, mit der er aber zu leben lernen kann. Der Patient muss lernen, die bisherigen Vermeidungsstrategien zu unterlassen und die mit phobischen Situationen verknüpfte Angst und Unruhe zu ertragen. Während der Intensivphase ist es notwendig, dass sowohl Betroffener als auch Therapeut genügend Zeit einplanen, damit es auch tatsächlich zu einem Angstrückgang kommen kann. Die Aufgabe des Therapeuten besteht während der Konfrontation nicht darin, auf die Angst Einfluss zu nehmen, sondern Vermeidungsverhalten zu unterbinden. Je nach Phobie kann der Zeitaufwand hierbei stark differieren. Der Rahmen einer normalen Therapiesitzung wird aber in der Regel gesprengt. Die Krankenkasse bezahlt ambulant nur 50 min/Tag und Sitzung, genehmigt meist nur eine Sitzung/Woche. Sinnvoll sind meist mehrstündige Therapiesitzungen in real auslösenden Situationen, was meist auch einen Fahrweg für den Therapeuten beinhaltet. Zusätzlich reichen positive Einzelerfahrungen an ein oder 2 Tagen meist nicht aus, um häufig mehrjährig verfestigtes Vermeidungsverhalten dauerhaft zu verändern, so dass häufigere Reizkonfrontationen, am besten an mehreren aufeinander folgenden Tage, notwendig sind. Generell gilt hier wie sonst beim Lernen und Verändern von Gewohnheiten auch, dass nur regelmäßiges Wiederholen und Üben Erfolg zeigt. Während der Intensivphase wird hierbei die Begleitung des Therapeuten zunehmend reduziert, bis der Betroffene schließlich eigenständig weitere Konfrontationsübungen durchführt, die mit dem Therapeuten nur noch geplant und nachbesprochen werden und die Behandlung somit in die Selbstkontrollphase übergeht. Der Betroffene soll lernen, dass er die angstauslösende Situation aufsuchen kann, ohne dass die von ihm gefürchtete Katastrophe eintritt. Habituation ist ein sehr basaler Mechanismus, der auch ohne kognitive Beteiligung selbst bei Organismen ohne zentralem Nervensystem gut beschrieben ist. Grundprinzip ist also, dass der Betroffene nach entsprechender Vorbereitung die Situation aufsucht und so lange in der Situation verweilt, bis die Angstreaktion abnimmt. Eine langandauernde Exposition begünstigt damit dann die Habituation an Problemsituation mit Rückgang der psycho-physiologischen Angstreaktion. Dies führt zu einer Veränderung in der Wahrnehmung und Bewertung der angstauslösenden Situation und Handlungskompetenzen (realistischere Einschätzung von Gefahren, positivere Einschätzung der eigenen Coping-Strategien). Es werden dadurch neue Verhaltensmuster (sich aktiv den Problemsituationen stellen anstatt zu fliehen) aufgebaut. Siehe auch Dr.phil. Hansruedi Ambühl, Störungsorientierte Behandlung der Zwangsstörungen, Vortrag am 25. April 2002 bei den 52. Lindauer Psychotherapiewochen
Bei der Exposition werden regelmäßig Angstattacken und Hyperventilation provoziert. Üblicherweise ist dies nicht nur harmlos, sondern auch Voraussetzung für die Besserung. Bei Epilepsien kann Hyperventilation manchmal Anfälle auslösen, hier sollte der behandelnde Neurologe gefragt werden und vorher ein EEG unter Hyperventilation abgeleitet werden. Bei schweren obstruktiven Atemwegserkrankungen kann es bei Hyperventilation durch die vermehrte Einatmung kalter, trockener Luft besonders bei Asthmatikern zu einer mäßigen Bronchokonstriktion kommen. Mit einem Peakflowmeter kann dieser Effekt selbst gemessen werden. Die eigentliche Atemwegserkrankung und die Paniksymptome müssen hier auseinander gehalten werden. Bei Patienten, die gleichzeitig an einer koronaren Herzerkrankungen (Verkalkung oder Verengung der Herzkranzgefäße) leiden sollte vor dem eigentlichen Konfrontationstraining am Belastungs- EKG die Unterscheidung zwischen Angst und Angina pectoris mit dem Kardiologen besprochen werden und später dann auch mit dem Verhaltenstherapeuten trainiert werden. Nitropräparate sollten dann nur bei Angina pectoris und nicht bei Panikattacken eingenommen oder als Spray zugeführt werden. Im Einzelfall ist deshalb immer bei organisch zusätzlich kranken eine Zusammenarbeit zwischen dem das organische Leiden behandelnden Arzt und dem Verhaltenstherapeuten erforderlich. Reaktionsverhinderung bei der Exposition Vermeidungsverhalten (auch kognitiv) muss verhindert werden, Th. darf sich nicht auf ablenkende Gespräche einlassen, Pat. muss angeleitet werden, seine Aufmerksamkeit auf auslösende Reize richten, Gefühle zulassen, ängstigende Gedanken aussprechen. Dazu sollten die symptomauslösenden Reize und damit verbundenen Gedanken und Gefühle durch ihn genau beschrieben werden |
||||||||||||||
|
||||||||||||||
|
||||||||||||||
| alternativ Konfrontation in der Gruppe bei z.B.: sozialen Phobien: die Situation ist beliebig steuerbar und wiederholbar, geschützte Umgebung macht weniger Angst (damit aber möglicherweise geringerer Therapieeffekt), bessere Nachbesprechungsmöglichkeit mit Vergleich mit den Wahrnehmungen anderer Gruppenmitglieder in der Nachbereitung | ||||||||||||||
|
Selbstkontrollphase |
||||||||||||||
|
In dieser Phase geht es zusätzlich verstärkt darum, Veränderungen, die sich durch den Rückgang der Angstsymptomatik in verschiedenen Lebensbereichen ergeben, zu beobachten und gegebenenfalls aufzugreifen, um so einen langandauernden Therapieerfolg sicherzustellen. Diesem Zweck dienen auch Maßnahmen zur Rückfallprophylaxe, wie zum Beispiel das Erarbeiten einer Strategie zum Umgang mit nach der Therapie eventuell erneut auftretenden Angstsymptomen. Man versucht somit, die Besserung aufrecht zu erhalten um einen Rückfall in den Teufelskreis der Angst zu vermeiden – nicht zukünftige Angstattacken zu vermeiden. Der Betroffene sollte am Ende die Gewissheit haben, dass er mit seiner Angst umgehen kann. |
||||||||||||||
| Ambulant oder Stationär?? | ||||||||||||||
| Grundsätzlich ist ambulanten Behandlungen der Vorzug zu geben. Die meisten stationären Behandlungssettings in psychosomatischen Kliniken bieten keine wesentlich höhere Therapiefrequenz als dies im ambulanten Rahmen üblich ist. Bei der Behandlung von sehr schwierigen Fällen taucht die Frage nach einer stationären Behandlung auf. Die stationäre Behandlung hat – und dies gilt durchaus auch für andere Störungen – zwar den Vorteil eines intensiven Lern-Milieus und einer Erleichterung des Patienten durch den Wechsel der Umgebung; genau dies Aspekte können sich jedoch als echter Bumerang herausstellen. Viele Patienten haben große Probleme, die in der Klinik erlernten Veränderungen auf die natürliche Situation zu übertragen. In solchen Fällen ist eine ambulante Nachbehandlung unbedingt erforderlich. | ||||||||||||||
|
Trotz der nachgewiesen hohen Effektivität von in der beschriebenen Form durchgeführten Konfrontationstherapien, werden nur etwa ein Prozent der Patienten mit Angststörungen auch so behandelt. (siehe Kommentar unten). Dies ist in erster Linie darauf zurückzuführen, dass die Durchführung dieses Verfahrens unter den gegebenen Strukturen im Gesundheitssektor sowohl in ambulanten als auch im stationären Bereich nur schwer zu realisieren ist. Eine Möglichkeit hier Abhilfe zu schaffen wäre neben einer Flexibilisierung der Psychotherapierichtlinien auch der vermehrte Einsatz von ausgebildeten Hilfstherapeuten in der Intensivphase. Nach: Dipl.Psych. Dr. Frank Meyer Psychologischer Psychotherapeut und Supervisor Psychologischer Leiter der Fliedner Klinik aus Neuorpsychiatrische Nachrichten 12/01 |
||||||||||||||
| Bei generalisierter Angststörung (GAS) ist Sorgen-Exposition in sensu oft wichtiger als ein Konfrontationstraining an der realen Situation, da oft nur wenig wirkliches Vermeidungsverhalten besteht. Hier ist auch eine vorrausgehende kognitive Umstrukturierung mit geübter Hinterfragung der Überzeugungen hinter der Angst und der Entwicklung alternativer Erklärungen besonders wichtig. Hierbei werden zunächst die zwei oder drei Hauptsorgenbereiche des Patienten bestimmt, Anschließend wird mit ihm ein allgemeines Vorstellungstraining durchgeführt. Dann wird der Patient angeleitet, sich eine der Hauptsorgen möglichst bildlich mit dem allerschlimmsten denkbaren Ausgang vorzustellen. Falls eine Patientin sich z.B. sorgt, wenn ihr Kind zu spät von der Schule nach Hause kommt, soll sie sich vorstellen, wie das Kind entführt wird. Diese Szene soll die Patientin sich dann eine halbe Stunde lang vorstellen. Erst anschließend wird sie dazu angehalten, sich alternative Ausgänge (z. B., dass ihr Kind trödelt, die Oma getroffen hat..) auszumalen. Hier kommt dann wieder die kognitive Umstrukturierung zum Einsatz, die auch losgelöst von der Sorgenexposition geübt wird und einen wichtigen Platz einnimmt. Die furchterregende Szene wird gedanklich so oft durchgespielt, bis sie nur noch milde Angst auslöst. Dann kann mit der nächsten Sorge bzw. Szene begonnen werden, die analog bearbeitet wird. Die Sorgenexposition ermöglicht eine Habituation (Gewöhnung mit Verminderung). Zusätzlich wird das offene Vermeidungsverhalten mit Konfrontationsübungen behandelt. Diesen Behandlungsprogrammen liegt die Annahme zugrunde, dass die Angst durch einen Aufschaukelungsprozess (ähnlich wie bei dem Paniksyndrom) entsteht. Dem Patienten wird vermittelt, dass durch das Aufdecken der aufrechterhaltenden Faktoren der Angst und das Durchbrechen des Aufschaukelungsprozesses die Angst kontrolliert werden kann. Bestandteile dieser Angst-Bewältigungsprogramme sind in erster Linie Techniken zur Reduktion körperlicher und kognitiver Symptome. | ||||||||||||||