Schädelhirntrauma meint eine kombinierte Verletzung des Schädels einschließlich Haut und Knochen und Gehirn. Für die Bezeichnung Schädelhirntraum ist neben einer Verletzung des Kopfes auch eine Schädigung des Gehirns maßgebend. Oft wird auch nur von einem Hirntrauma also einer Schädigung des Gehirns gesprochen. Der englische Begriff ist traumatic brain injury´- „TBI“ für das Hirntrauma.
Die Definitionen haben sich mit den Fortschritten in der Diagnostik in den letzten Jahren geändert. Die alten Begriffe Commotio cerebri = Gehirnerschütterung und Contusio cerebri = Gehirnquetschung werden vielfach parallel weiter verwendet, und daher hier auch erklärt. Wie immer in der Medizin erspart eine gute Erhebung der Vorgeschichte und eine gute klinische Untersuchung unnötige technische Untersuchungen und vermindert auch unnötige Ängste. Auch die beste Technik kann gute klinische Medizin nicht ersetzen, sondern nur ergänzen. Die unten angegebenen Tabellarischen Darstellungen der New Orleans Kriterien, Canadian CT Head Rule, und der CHIP Prediction Rule geben einen recht zuverlässigen Anhaltspunkt, wann eine Computertomographie (CCT) nach einem Schädeltrauma aus medizinischen Gründen,- mögliche therapeutische Konsequenzen-.sinnvoll ist. Sinn dieser Kriterien ist es, dem Arzt bei seiner Entscheidung durch studienüberprüfte Regeln mehr Sicherheit in der Entscheidung zu geben und dem Patienten unnötige Strahlenbelastungen zu ersparen.
Definition und Pathologie Unter einem Schädel-Hirn-Trauma (SHT) versteht man eine vorübergehende oder dauerhafte Schädigung des Gehirns als Folge der Einwirkung eines stumpfen oder penetrierenden Traumas. In der klinischen Untersuchung wirken sich traumatische Einwirkungen im Sinne einer reversiblen oder dauerhaften Funktionsstörung des Gehirns aus. Bei einem Schädelhirntrauma kommt es per Definition zu einer physiologisch bedeutsamen Störung der Hirnfunktion die auf eine Einwirkung externer Kräfte, einschließlich Beschleunigung/und Deceleration, zurückgeht. Hinweis auf die Störung der Hirnfunktion zum Zeitpunkt der Einwirkung der externen Kräfte können Bewusstseinsstörungen, Gedächtnisstörungen für den Zeitraum unmittelbar vor dem Unfallereignis (retrograde Amnesie) oder nach dem Unfallereignis (anterograde Amnesie) zusammengenommen auch als posttraumatische Amnesie bezeichnet sein. Es kann auch zu Benommenheitszuständen und Verwirrtheitszuständen sowie einem fokalen neurologischen Defizit direkt nach dem Trauma kommen. Das Trauma kann morphologisch sowohl nicht nachweisbare als auch sichtbare Veränderungen zur Folge haben, die primär mit einer Computertomographie dargestellt werden, haben. Die vorderen und inferior frontalen und temporalen Hirngebiete sind die die am stärksten und am häufigsten von den einwirkenden Kräften betroffen sind. . Trägheitskraft und besonders Rotationsenergie dehnen und ziehen an der weißen Substanz dieser und anderer Hirngebiete (oberer Hirnstamm, parasagittale weiße Stubstanz des Gehirns, dem Balken, und den Verbindungstellen von grauer und weißer Substanz der Hirnrinde, was zu einer diffusen multifokalen axonalen Schädigung führen kann. AJNR Am J Neuroradiol 24:1049–1056 Eine vergleichsweise einfache und übersichtliche Definition (J Neuropsychiatry Clin Neurosci 19:106-127) von traumatischen Hirnschädigungen oder TBI stellt die Bedingungen
- dass entweder ein Bewusstseinsverlust zum Zeitpunkt des Unfalls vorhanden sein muss
- eine retrograde Amnesie oder anterograde Amnesie vorhanden sein muss
- eine Veränderung des geistigen Zustandes zum Zeitpunkt des Unfalls vorhanden sein muss
Epidemiologie: Schädelhirntraumen sind eine der wichtigsten Ursachen für eine neurologische Behinderung, man schätzt, dass in den USA die Praevalenz solcher Behinderungen bei 2% der Bevölkerung liegt. Meistens resultieren Verhaltensstörungen und kognitive Störungen mit Gedächtniseinschränkungen. Schweren Schädel-Hirn-Traumen sollen in Deutschland 27.000 – 40.000 Menschen/Jahr betreffen, etwa 200–300 Schädel-Hirn-Traumen aller Schweregrade pro 100.000 Einwohner aus.
Symptome: Bei leichteren Schädelhirntraumen (früher Gehirnerschütterungen) klagen die Patienten oft über eine Vielzahl unspezifischer Beschwerden. Kopfschmerzen, Schwindel, Müdigkeit, Reizbarkeit, Konzentrationsstörungen, Gedächtnisstörungen, Schlafstörungen, Depressionen, verminderte Stresstoleranz, Affektlabilität und verminderte Alkoholtoleranz. Die meisten dieser Patienten können nach wenigen Wochen wieder arbeiten, etwa 10% bis 20% bleiben nach einem Jahr noch symptomatisch. Je nach Untersuchung bleiben zwischen 0.06% und 2.5% der Fälle nach einer Hirnsubstanzschädigung (Kontusion) langfristig behindert. Je nach Untersuchung bleiben zwischen 0.06% und 2.5% der Fälle nach einer Gehirnerschütterung langfristig behindert. Es wird von manchen Autoren diskutiert, ob dem nicht erkannte Kontusionen zugrunde liegen. Die Unterscheidung zwischen organischer Schädigung und psychologisch/psychiatrischen Folgen auf welcher Grundlage auch immer ist schwierig, abnormale neuropsychologische Tests sind in ihren Aussagen meist unspezifisch und können die organische Grundlage nicht beweisen. Es wird von manchen Autoren diskutiert, ob dem nicht erkannte Kontusionen (Hirnquetschungen) zugrunde liegen. Die Unterscheidung zwischen organischer Schädigung und psychologisch/ psychiatrischen Folgen auf welcher Grundlage auch immer ist schwierig, abnormale neuropsychologische Tests sind in ihren Aussagen meist unspezifisch und können die organische Grundlage nicht beweisen. Bei schweren Schädelhirntraumen nehmen etwa 50% der Patienten wieder eine berufliche Tätigkeit auf, und bis zu 80% können selbstständig in einer eigenen Wohnung leben.
Besonders der oculozephalische Reflex, die motorische Behinderung zu Beginn und das Ausmaß der Mittellinienverschiebung im CCT oder Kernspintomographie scheinen nach Studien aussagekräftig für die Prognose.
|
Alte Einteilung |
Definition |
Diagnostische Hauptkriterien |
|
Schädelprellung |
ohne Hirnbeteiligung |
-kein Bewusstseinsverlust ,-keine neurologischen Ausfälle, keine EEG Veränderungen, Allgemeinsymptome möglich |
|
Commotio cerebri |
voll reversible Hirnfunktion |
-Bewusstlosigkeit <1h, Amnesie <8h, EEG Veränderungen <24h, keine neurologischen Ausfälle |
|
Contusio cerebri |
mit funktionell/morphologisch fassbarer Hirnsubstanzschädigung |
-Bewusstlosigkeit >1h oder -neurologische Auffälligkeiten (fokal / HOPS) oder EEG Veränderungen >24h oder– Nachweis morphologischer Substanzschädigung |
Neue Definition nach den Leitlinien der DGN 2008:
Ein leichtes SHT („ mild traumatic brain injury“ , MTBI) liegt vor, wenn der initiale
Glasgow Coma Scale(GCS) Score 15– 13 beträgt. Weitere Kriterien des leichten SHT sind:
• Kurzzeitige Veränderung der quantitativen oder qualitativen Bewusstseinslage weniger als 15
Minuten
• Erinnerungslücke (retro-/anterograde Amnesie) weniger als 24 Stunden
• Fehlen neurologischer Fokalzeichen
• Schädel-CT in der Regel ohne fokale Läsion(en)
Klinische Charakteristika des leichten SHT mit dem in der Regel transienten posttraumatischen
Syndrom (in ca. 10– 20% Übergang in das chronische posttraumatische Syndrom, siehe unten) sind
(Ropper u. Gorson 2007):
• Schmerzsyndrom mit Kopf- und Nackenschmerz
• Vegetatives Syndrom mit Übelkeit/Erbrechen, Schwindel, orthostatischer Dysregulation, (distaler)
Hyperhidrose, vegetativem Tremor
• „ Sensorisches“ Syndrom mit Licht- und Geräusch- (über)empfindlichkeit sowie Geruchs- und
Geschmacksstörungen
• „ Neurasthenisch“ -depressives Syndrom mit depressiver Verstimmung, neuropsychologischen
Leistungseinbußen, Reizbarkeit, Schlafstörungen
Trotz Erfüllung dieser Kriterien kann in seltenen Fällen ein höhergradiges SHT vorliegen,
insbesondere wenn sich in der erweiterten bildgebenden Diagnostik (MRT) zerebrale Traumafolgen, z.
B. Kontusion(en), demarkieren.
Die Inzidenz des leichten SHT wird in Deutschland auf ca. 180 Patienten pro 100000 Einwohner pro
Jahr geschätzt. Etwa 80% der in eine Klinik überwiesenen SHT sind leichtgradig, ca. 10%
mittelschwer und ca. 10% schwer (Cassidy et al. 2004).
Ein schweres SHT (Leitlinie der DGN 2008) liegt vor, wenn der initiale Glasgow Coma Scale
(GCS) Score 8– 3 beträgt bzw. die posttraumatische Bewusstseinsstörung länger als 24 Stunden andauert
und/oder es zum Auftreten von Hirnstammzeichen kommt.
Die Inzidenz des schweren SHT wird in Deutschland auf ca. 15– 20 Patienten pro 100000 Einwohner
pro Jahr geschätzt.
Zu bedenken ist bei dieser Definition, dass inzwischen immer häufiger Patienten
auch bei kleineren Verletzungen vom Notarzt intubiert und beatmet werden,
dies gilt insbesondere wenn auch andere Organsystem verletzt sind. Dann lässt
sich die initiale Glasgow Coma Scale nur eingeschränkt oder gar nicht verwerten.
Neuerdings werden Schädelhirntraumen in leichte mittelschwere und schwere Hirntraumen eingeteilt, wobei überwiegend die Glasgow Coma Scale.als Einteilungskriterium verwendet wird.
|
||||||||||
Dann wird in der Regel davon ausgegangen, dass bei einem Glasgow Coma Scale Score von 13-15 von einem leichten Hirntrauma auszugehen ist und bei einem Score unter 13 von einem mittelschweren oder schweren Hirntrauma auszugehen ist. Eine unauffälliger Untersuchungsbefund im CCT/ und Kernspin des Kopfes schließt weder aktuell noch rückblickend eine strukturelle Hirnläsion im Einzelfall sicher aus. Spezielle Kernspineinstellungen wie T2*-Sequenz zum Nachweis von Hämosiderin, Diffusion tensor imaging (DTI) u.a. können oft in diesen Fällen Schädigungen nachweisen. Die Bedeutung dieser Untersuchungen ist bisher aber nur für Patientengruppen eindeutig belegt und im Einzelfall schwer zu beurteilen. Daneben ist zu berücksichtigen, dass auch diese Befunde unspezifisch sind und beispielsweise ein Hämosiderinnachweis auch bei hypertensiver Enzephalopathie etc. nicht unterscheidbar vorkommen kann. Die leichten‚ diffusen axonalen Schädigung können auch bei einem leichten Hirntrauma nach dieser Definition vorkommen. Hinweise auf letztere geben eben insbesondere die T2*-Sequenzen im Hochfeld-MR, wie aufgeführt sind aber diese punktförmigen Hämosiderinablagerungen nicht spezifisch für das Hirntrauma. Andere Ursachen müssen für die Bewertung also ausgeschlossen werden, dazu kommt, dass diese Untersuchung eben nicht die Regel in der Abklärung des leichten Hirntraumas ist. Zweifel nährt auch eine Untersuchung an Amateurboxern, die zwar etwas mehr solcher Läsionen in den T2*-Sequenzen zeigten, das Ergebnis war aber nicht signifikant. Wichtig zu wissen ist, das ein unauffälliges CCT eine Hirnläsion nicht ausschließt. Die Leitlinien empfehlen bei Hirntraumen nach dieser Definition initial und innerhalb der ersten Tage ein EEG und einen EEG- Verlauf. Herdbefunde insbesondere auch mit Rückblidung im Verlauf können auf eine substanzielle Hirnschädigung hinweisen und auch helfen eine eventuelle spätere posttraumatische Epilepsie ursächlich dem Trauma zuzuordnen. Eine Empfehlung ist bei Patienten mit einem akuten leichten Hirntrauma, zusätzlich zur neurologischen und psychopathologischen Untersuchung immer ein EEG zwischen dem 2. und 7. Tag nach Verletzung abzuleiten und bei pathologischem Befund ein MRT zu veranlassen.
DD der zerebralen Mirkohämatome als Kernpinbefund: Zerebrale Amyloidangiopathie und chronischer Bluthochdruck sind die Hauptursachen, in einer Untersuchung an 5200 Menschen zeigte sich, dass Mikroblutungen im Gehirn bei 5- 6% der alten Menschen ohne Gefäßerkrankung nachweisbar sind. Bei 68% der Patienten mit spontanen intracerebralen Blutungen findet man sie, bei 40% der Patienten mit Schlaganfällen, bei 57% der Patienten mit zerebraler Mikroangiopathie (Lakunen, Leukoaraiose) (NEUROLOGY 2006;66:165-171) Seltener bei diffusen axonalen Läsionen nach Hirntrauma, cerebrale Embolien, CADASIL, Alzheimerdemenz, multiple cavernöse Malformationen, Vaskulitis, hämorrhagische Mikrometastasen, Strahlenvaskulopathie, Parry-Romberg Syndrom, Bei Rauchern sind sie häufiger als bei Nichtrauchern etc.
Unser Gehirn ist gegen Aufprall geschützt, wichtig dabei ist die verformbare Kopfschwarte, der stabile knöcherne Schädel, und die Verzögerung von Bewegungen durch das Nervenwasser (Liquor). Dennoch kann es bei schweren Traumen zu Verletzungen kommen. Man rechnet heute weltweit mit etwa 1 Million Toten durch Schädelhirntraumen jährlich; eine weitere Million Menschen bleiben pro Jahr durch zerebrale Verletzungen mehr oder weniger schwer behindert. Ärztliche Kompetenz entscheidet über das Vorgehen „Sicher ist sicher“ bleibt trotz Kostendebatte und Strahlenängsten die wesentlichste Maxime medizinischen Handelns. Es ist vielerorts Routine, Patienten mit geringen Kopfverletzungen auch wenn weitere Auffälligkeiten fehlen einem Computertomogramm (CT) zu unterziehen. Computertomogramme des Kopfes sind heute meist sofort verfügbar, und können im akuten Fall auch die Folgen einer Kopfverletzungen wie Blutungen oder Hirnquetschungen gut darstellen. Sie haben allerdings eine vergleichsweise hohe Strahlenbelastung und verursachen auch erhebliche Kosten. Es ist deshalb wichtig und sinnvoll hier zu einer Indikationsstellung zu kommen, die Patienten sowohl vor unnötigen Röntgenstrahlen als auch vor dem Übersehen von behandlungsbedürftigen Folgen schützt und gleichzeitig unnötige Kosten zu vermeiden. 2 neuere Studien beschäftigten sich damit, wie am sinnvollsten die Patienten ausgewählt werden bei denen nach einer leichten Kopfverletzung eine Computertomographie veranlasst wird. Eindeutig ist immer, dass bei Patienten mit leichten Kopfverletzungen ein CT angezeigt ist, wenn tatsächlich neurologische Auffälligkeiten auftreten. Die wenigen Patienten in den Studien, die einen auffälligen CT-Befund ohne gleichzeitige neurologische Ausfälle zeigen, mussten sich keiner weiteren operativen Behandlung wegen ihrer Schädelverletzung unterziehen. Das Übersehen hätte hier keine Konsequenzen gehabt. Die beiden Studien mit 520 und 3,121 Patienten legen Listen von klinischen Symptomen vor, die zur Identifizierung solcher Patienten dienen, bei denen ein CT angezeigt ist. Übrig bleiben deutlich weniger als 10% der Patienten mit leichten Kopfverletzungen. Immer ins CT sollten danach Patienten mit erheblichen Kopfschmerz, Übelkeit und insbesondere mehr als einmaligem Erbrechen, Ausfälle des Kurzzeitgedächtnisses, Drogen- oder Alkoholintoxikation, Alter über 65 Jahren, einem gefährlichen Unfallmechanismus, Hinweisen auf einen offenen Schädelbruch oder einen Schädelbasisbruch, Gedächtnisverlust für eine Zeit vor dem Unfallereignis (anterograde Amnesie). Außerdem sollten die Patienten spätestens nach 2 Stunden die vollen 15 Punkte auf der Glasgow Koma Skala erreichen, was vereinfacht soviel bedeutet, wie dass sie adäquat wissen wo sie sind und adäquat reagieren. Alle Patienten hatten mit Auffälligkeiten im CT hatten zumindest eines der aufgelisteten Symptome. Auch bei dieser Auswahl findet sich noch bei über 90% kein wesentlicher Befund. Ein CT ist schneller durchführbar und zeigt akute Blutungen besser oder genauso gut wie eine Kernspintomographie. Das CT ist deshalb im Ernstfall die Methode der ersten Wahl zum Screening im schlimmeren Fall schwerer Folgen ist die Kernspintomographie für die Verlaufsbeurteilung entscheidender. (s.u.)
| New Orleans Kriterien — für Patienten mit Glasgow Coma Skala Score von 15 |
|
| Canadian CT Head Rule — für Patienten über 16 Jahre mit Glasgow Coma Skala Score von 13-15 |
|
| Das Vorhandensein von einem oder mehr Kriterien der New Orleans Kriterien oder der Canadian CT Head Rule wird als Indikation für ein CCT angesehen. |
| Die Sensitivität und die Spezifität der New Orleans Kriterien sind 99% und 5%, für den Nachweis irgendeiner klinisch wichtigen im CT sichtbaren Abnormität, für den Nachweis einer neurochirurgisch bedeutsamen Läsion (Kontusion; SAB; kleines subdurales Hämatom, parenchymale oder/und intraventrikuläre Hämatome und bestimmte Schädelfrakturen) beträgt die Sensitivität und die Spezifität 100% und 5%. Die Sensitivität und die Spezifität der Canadian CT Head Rule Kriterien sind 87% und 39%, für den Nachweis irgendeiner klinisch wichtigen im CT sichtbaren Abnormität, für den Nachweis einer neurochirurgisch bedeutsamen Läsion beträgt die Sensitivität und die Spezifität 100% und 38%. |
| Einfaches Vorhersagemodel für das Auffinden von intracraniellen traumatischen Veränderungen im CT bei Patienten mit leichtem Schädeltrauma – The CHIP Prediction Rule | |
| Ein CT ist indiziert wenn mindestens eines der Hauptkriterien erfüllt ist: | Ein CT ist indiziert wenn mindestens zwei der Nebenkriterien erfüllt sind: |
|
|
| Marion Smits, et al., Predicting Intracranial Traumatic Findings on Computed Tomography in Patients with Minor Head Injury: The CHIP Prediction Rule Ann Intern Med. 2007;146:397-405. |
|
Ein schweres Schädelhirntrauma (SHT) liegt vor, wenn der initiale Glasgow Coma Scale 3-8 beträgt bzw. die Bewusstlosigkeit länger 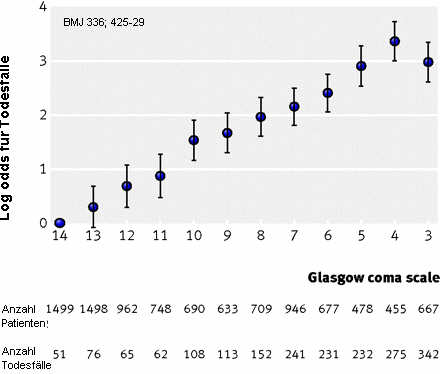 als 24 Stunden anhält. Die Inzidenz des schweren SHT beträgt in Deutschland ca. 10000 pro Jahr.Leitlinie der DGN zum schweren Schädelhirntrauma. Im schlimmeren Fall bewusstloser Patienten kann der Ort der Schädigung in der Kernspintomographie Hinweise auf die Prognose geben. Ohne Hirnstammverletzung lag die Sterblichkeit in einer Studie bei 4,5 Prozent, mit einer Hirnstammverletzung bei 41 Prozent. Die Wahrscheinlichkeit, die Bewusstlosigkeit ohne Behinderung zu überleben, war umso größer, je geringer die Hirnstammverletzung war. Sie lag bei 70 Prozent, wenn nur eine Verletzung der Hirnhälften vorlag und der Hirnstamm unverletzt war. Bei einer Auswertung von 425 Computertomographien (CCTs) von Patienten mit allen Arten und Schweregraden von SHTs sagten Alter des Patienten, Glasgow Komascore (GCS), die Pupillenreaktion, und das Vorhandensein von subarachnoidalem Blut sowie eine einfache Einteilung des Schweregrades nach CCT (Obliteration des 3. Ventrikels oder der basalen Zisternen, Subarachnoidalblutung, Mittellinieverlagerung, nicht beseitigte Hämatome). am ehesten die Prognose voraus. DiePrognose ist auch von der Schwere der Substanzschädigung im CCT abhängig, in soweit ist das initiale CCT auch eine Untersuchung die eine Einschätzung der Prognose erlaubt. (American Journal of Neuroradiology 29:506-513, March 2008) BMJ 2008;336:425-429 (23 February), doi:10.1136/bmj.39461.643438.25
als 24 Stunden anhält. Die Inzidenz des schweren SHT beträgt in Deutschland ca. 10000 pro Jahr.Leitlinie der DGN zum schweren Schädelhirntrauma. Im schlimmeren Fall bewusstloser Patienten kann der Ort der Schädigung in der Kernspintomographie Hinweise auf die Prognose geben. Ohne Hirnstammverletzung lag die Sterblichkeit in einer Studie bei 4,5 Prozent, mit einer Hirnstammverletzung bei 41 Prozent. Die Wahrscheinlichkeit, die Bewusstlosigkeit ohne Behinderung zu überleben, war umso größer, je geringer die Hirnstammverletzung war. Sie lag bei 70 Prozent, wenn nur eine Verletzung der Hirnhälften vorlag und der Hirnstamm unverletzt war. Bei einer Auswertung von 425 Computertomographien (CCTs) von Patienten mit allen Arten und Schweregraden von SHTs sagten Alter des Patienten, Glasgow Komascore (GCS), die Pupillenreaktion, und das Vorhandensein von subarachnoidalem Blut sowie eine einfache Einteilung des Schweregrades nach CCT (Obliteration des 3. Ventrikels oder der basalen Zisternen, Subarachnoidalblutung, Mittellinieverlagerung, nicht beseitigte Hämatome). am ehesten die Prognose voraus. DiePrognose ist auch von der Schwere der Substanzschädigung im CCT abhängig, in soweit ist das initiale CCT auch eine Untersuchung die eine Einschätzung der Prognose erlaubt. (American Journal of Neuroradiology 29:506-513, March 2008) BMJ 2008;336:425-429 (23 February), doi:10.1136/bmj.39461.643438.25
Bei unspezifischen Symptomen nach einem Schädelhirntrauma wird möglicherweise zu selten an Hormonelle Folgen gedacht. Nach Studien haben 36–51% aller SHT-Pat. eine Störung mindestens einer hypophysären Hormonachse. Ursächlich wird u.a. ein Hypophysenstielabriss und Durchblutungsschädigungen durch Schädigung der Portalgefäße angenommen. Wastumshormonmangel, sekundäre Hypothyreosen, sekundäre Amenorrhoen, ACTH-Mangel und damit erniedrigte Kortisol-Basalwerte sind beschrieben und einer Behandlung zugänglich. Nimodipin und andere Substanzen scheinen die Prognose nicht signifikant zu verbessern. Kortikoide erhöhen die Mortalität bei akutem Schädel-Hirn-Trauma, die vom britischen Medical Research Council koordinierte CRASH-Studie 10.008 Patienten wurde vorzeitig beendet, da die Sterblichkeit unter der Kortisonbehandlung höher war als ohne. Bei der Begutachtung von Schädelhirntraumen sind die Untersuchungsbefunde des erstuntersuchenden Arztes besonders wichtig. Kernspintomographische Befunde einschließlich T2-gewichteter Sequenzen geben besonders gut Auskunft über substanzielle Hirnsschädigungen, bei Verdacht, sollte eine solche Untersuchung möglicht zeitnah veranlasst werden. Schädelhirntraumen können noch Monate und Jahre nach dem Unfall zu Störungen des Gedächtnisses, Aufmerksamkeit, Antrieb und zu Störungen der psychomotorischen Geschwindigkeit und exekutiven Defiziten führen. Diese Defizite müssen eventuell in speziellen neuropsychologischen Testungen nachgewiesen werden. Mittelhirn- und Hirnstammschädigungen können zu psychomotorischer Verlangsamung, Tetraspastik, Ataxie und Hypokinese führen. Kopfschmerzen sind als Folge eines SHT ohne Hirnhautnarbe selten. Am ehesten handelt es sich um posttraumatisch Spannungskopfschmerzes bei beeinträchtigungsbedingter Überlastung und evtl. Stressintoleranz. An psychiatrischen Diagnosen sind Depressionen und Angststörungen besonders häufig. Auch posttraumatische Belastungsstörungen kommen trotz Amnesie für das Geschehen nach HT selten vor.
Das Risiko für eine Epilepsie nach leichten Schädelhirntraumen wird bisher möglicherweise unterschätzt. Eine neue dänische Untersuchung (N=1 605 216) geht von einem verdoppelten Risiko aus. (RR 2·22, 95% CI 2·07–2·38), Dies trifft auch noch 10 Jahre nach dem leichten Schädelhirntrauma zu (RR 1·51, 1·24–1·85). Auch eine Schädelfraktur verdoppelt das Risiko, höheres Alter erhöht das Risiko. Ein schweres Schädelhirntrauma versiebenfacht dieses Risiko. Patienten mit einer Familienanamnese für eine Epilepsie haben ein besonders hohes Risiko nach eine Hirntrauma ( Leichte Hirntrauma RR 5,75 4,56–7,27 und schweres Hirntrauma 10,09-4,20-24,3). Lancet 2009; 373: 1105–10. DOI:10.1016/S0140-6736(09)60214-2. Ob hier immer zwischen Hirntraumen durch einen Anfall und den Folgen von Hirntraumen unterschieden werden konnte, müssen weiter Studien klären.
Psychische Störungen nach einem Schädelhirntrauma: Die Datenlage zum Auftreten von Psychosen, Depressionen, Manien, Posttraumatischen Belastungsstörungen und aggressiven Zuständen nach Hirntraumen ist bisher schlecht. Aussagekräftige zuverlässige Studien sind kaum vorhanden. (J Neuropsychiatry Clin Neurosci 19:106-127 Auch psychische Störungen, besonders Panikstörungen und Depressionen sind nach einen Hirntrauma aber häufiger als in der Durchschnittsbevölkerung. Aber auch andere psychische Störungen können als Folge auftreten. Ein Screening bezüglich des Vorliegens einer psychischen Störung eine Woche nach leichten Hirntraumen erscheint sinnvoll, da sich hieraus häufiger eine länger dauernde psychische Störung entwickelt, und frühzeitige psychiatrische Behandlungen sinnvoll sind. Kleine Studien kommen zum Ergebnis, dass Sertralin (25–150 mg/Tag) oder Citalopram bei depressiven Symptomen nach Hirntraumen hilfreich sind. (Am J Psychiatry 2009; 166:653–661)
Methylphenidat in niedrigen Dosierungen beginnend kann bei Verlangsamungen sinnvoll sein, es verbessert das Arousal, und weniger deutlich die Aufmerksamkeit und das Gedächtnis. Placebokontrollierte Studien lassen vermuten, dass Donepezil und andere Cholinesterasehemmer Aufmerksamkeitsfunktionen und exekutive Funktionen bei Patienten nach einem Hirntrauma verbessern können. Behav Neurol 2006; 17:25–42, Trotz Behandlung klingen nicht bei allen Betroffenen die Symptome vollständig ab. Die Unterscheidung zwischen psychischen Störungen, Persönlichkeitsvarianten und leichten Kognitiven Defiziten, die vor dem Unfall bereits vorhanden waren und Unfallfolgen ist im Einzelfall oft schwierig. Auch die sozialen Folgen eines Unfalls und oft langwierige Auseinandersetzungen mit den Versicherungen können erheblichen Anteil an den verbleibenden Beschwerden haben.
. (Am J Psychiatry 1999; 156:374–378) , N. Engl. J. Med., May 15, 2008; 358(20): 2177 – 2178. [Full Text] Psychosomatics, February 1, 2007; 48(1): 67 – 70. [Full Text] Arch Gen Psychiatry, May 1, 2005; 62(5): 523 – 528. [Abstract] J. Neurol. Neurosurg. Psychiatry, March 1, 2005; 76(suppl_1): i53 – i60. [Full Text] J Neuropsychiatry Clin Neurosci, February 1, 2005; 17(1): 122 – 124. [Full Text] Arch Gen Psychiatry, January 1, 2004; 61(1): 53 – 61. [Abstract] Journal of Neurotrauma. October 2006, 23(10): 1468-1501. doi:10.1089/neu.2006.23.1468. Psychosomatics 41:95-103, April 2000 J Neuropsychiatry Clin Neurosci, May 1, 2007; 19(2): 106 – 127
Neben der medizinischen Indikation kann es in vielen Fällen indiziert sein aus juristischen Gründen (sozial- oder zivilrechtliche Ersatzansprüche) eine radiologische Untersuchung durchzuführen.
Siehe auch unter postkommotionelles Syndrom
Quellen / Literatur:
- „Leitlinien“ der Deutschen Gesellschaft für Neurologie (DGN) von der Arbeitsgemeinschaft für NeurologischeBegutachtung (ANB)
- Haydel, M. J. et al., Indication For Computed Tomography In Patients With Minor Head Injury, N Engl J Med 343 (2000) 100-105
- S. N. Niogi, P. Mukherjee, J. Ghajar, C. E. Johnson, R. Kolster, H. Lee, M. Suh, R. D. Zimmerman, G. T. Manley, and B. D. McCandliss Structural dissociation of attentional control and memory in adults with and without mild traumatic brain injury Brain, December 1, 2008; 131(12): 3209 – 3221. [Abstract]
- Stiell JG, Wells GA, Vandemheen K et al. The Canadian CT Head Rule for patients with minor head injury, Lancet, 2001; 357: 1391-1396.
- S.N. Niogi, P. Mukherjee, J. Ghajar, C. Johnson, R.A. Kolster, R. Sarkar, H. Lee, M. Meeker, R.D. Zimmerman, G.T. Manley, et al. Extent of Microstructural White Matter Injury in Postconcussive Syndrome Correlates with Impaired Cognitive Reaction Time: A 3T Diffusion Tensor Imaging Study of Mild Traumatic Brain Injury AJNR Am. J. Neuroradiol., May 1, 2008; 29(5): 967 – 973. [Abstract] [Full Text] [PDF]
- S. Hahnel, C. Stippich, I. Weber, H. Darm, T. Schill, J. Jost, B. Friedmann, S. Heiland, M. Blatow, and U. Meyding-Lamade Prevalence of Cerebral Microhemorrhages in Amateur Boxers as Detected by 3T MR Imaging AJNR Am. J. Neuroradiol., February 1, 2008; 29(2): 388 – 391. [Abstract] [Full Text] [PDF]
- M. K. Blitstein and G. A. Tung MRI of Cerebral Microhemorrhages Am. J. Roentgenol., September 1, 2007; 189(3): 720 – 725. [Abstract] [Full Text] [PDF]
- R. A. Hurley, J. C. McGowan, K. Arfanakis, and K. H. Taber Traumatic Axonal Injury: Novel Insights Into Evolution and Identification J Neuropsychiatry Clin Neurosci, February 1, 2004; 16(1): 1 – 7. [Full Text] [PDF]
- R. Scheid, C. Preul, O. Gruber, C. Wiggins, and D. Y. von Cramon Diffuse Axonal Injury Associated with Chronic Traumatic Brain Injury: Evidence from T2*-weighted Gradient-echo Imaging at 3 T AJNR Am. J. Neuroradiol., June 1, 2003; 24(6): 1049 – 1056. [Abstract] [Full Text] [PDF]
- Jennet B, Snoeck J, Bond MR, Brooks N. Disability after severe head injury: observations on the use of Glasgow Outcome Scale. J Neurol Neurosurg Psychiatry1981; 44 :285 –293
- T. Skandsen, T. Ivar Lund, O. Fredriksli, and A. Vik Global outcome, productivity and epilepsy 3–8 years after severe head injury. The impact of injury severity Clinical Rehabilitation, July 1, 2008; 22(7): 653 – 662. [Abstract] [PDF]
- S. Deb, I. Lyons, C. Koutzoukis, I. Ali, and G. McCarthy Rate of Psychiatric Illness 1 Year After Traumatic Brain Injury Am J Psychiatry, March 1, 1999; 156(3): 374 – 378. [Abstract] [Full Text]
A H P W.-v. Son, G M Ribbers, W C J Hop, C M van Duijn, and H J Stam Association between apolipoprotein-{varepsilon}4 and long-term outcome after traumatic brain injury J. Neurol. Neurosurg. Psychiatry, April 1, 2008; 79(4): 426 – 430. [Abstract] [Full Text] [PDF] - J van der Naalt, A H van Zomeren, W J Sluiter, and J M Minderhoud One year outcome in mild to moderate head injury: the predictive value of acute injury characteristics related to complaints and return to work J. Neurol. Neurosurg. Psychiatry, February 1, 1999; 66(2): 207 – 213. [Abstract] [Full Text]
- S. Deb, I. Lyons, and C. Koutzoukis Neuropsychiatric sequelae one year after a minor head injury
J. Neurol. Neurosurg. Psychiatry, December 1, 1998; 65(6): 899 – 902. [Abstract] [Full Text] - J. H. Ellenberg, H. S. Levin, and C. Saydjari Posttraumatic Amnesia as a Predictor of Outcome After Severe Closed Head Injury: Prospective Assessment Arch Neurol, August 1, 1996; 53(8): 782 – 791. [Abstract] [PDF]
- R. Johnson and H. Balleny Behaviour problems after brain injury: incidence and need for treatment
Clinical Rehabilitation, May 1, 1996; 10(2): 173 – 180. [Abstract] [PDF] - M. Koskiniemi, T. Kyykka, T. Nybo, and L. Jarho Long-term Outcome After Severe Brain Injury in Preschoolers Is Worse Than Expected Arch Pediatr Adolesc Med, March 1, 1995; 149(3): 249 – 254. [Abstract] [PDF]
- J. M Gray, M. Shepherd, W. W McKinlay, I. Robertson, and B. Pentland Negative symptoms in the traumatically brain-injured during the first year postdischarge, and their effect on rehabilitation status, work status and family burden Clinical Rehabilitation, August 1, 1994; 8(3): 188 – 197. [Abstract] [PDF]
- CRASH trial collaborators: Lancet 2004; 364: 1321-8.
- G Teasdale, B Jennet: Assessment of coma and impaired consciouness: a pratical scale, Lancet 2:81-84, 1974
- Firsching, Prof. Dr. med. Raimund; Woischneck, Dr. med. Dieter; Reissberg, Dr. med. Steffen; Döhring, Prof. Dr. med. Wilfried; Peters, Brigitte,Prognostische Bedeutung der MRT bei Bewusstlosigkeit nach Schädel-Hirn-Verletzung Dtsch Arztebl 2003; 100: A 1868–1874 [Heft 27]
- Keller, Hiltbrunner, Dill, et al J Neurol Neurosurg Psychiatry 2000;68:761–764S. Ruchholtz · D. Nast-Kolb · Klinik Schädel-Hirn-Trauma, Nervenarzt 2003 74:179–194
- M Wardlaw, V J Easton, P StathamWhich CT features help predict outcome after head injury? J Neurol Neurosurg Psychiatry 2002;72:188–192
- D J Wyper Which CT features help predict outcome after head injury? J. Neurol. Neurosurg. Psychiatry, February 1, 2002; 72(2): 151 – 151. [Abstract] [Full Text] [PDF]
- J. P. Coles Imaging after brain injury Br. J. Anaesth., July 1, 2007; 99(1): 49 – 60. [Abstract] [Full Text] [PDF]
- M Smits, et al.A history of loss of consciousness or post-traumatic amnesia in minor head injury: „conditio sine qua non“ or one of the risk factors? J. Neurol. Neurosurg. Psychiatry, December 1, 2007; 78(12): 1359 – 1364. [Abstract]
- Sultan HY, Boyle A, Pereira M, Antoun N, Maimaris C. Application of the Canadian CT head rules in managing minor head injuries in a UK emergency department: implications for the implementation of the NICE guidelines. Emerg Med J 2004;21:420–425.
- Ian G. Stiell et al,Comparison of the Canadian CT Head Rule and the New Orleans Criteria in Patients With Minor Head Injury JAMA. 2005;294(12):1511-1518. ABSTRACT | FULL TEXT
- C.-W. Wallesch et al., Leitlinie „Begutachtung nach gedecktem Schädel-Hirn-Trauma” Akt Neurol 2005; 32: 279-287 DOI: 10.1055/s-2004-834574
- Smits et al. Predicting Intracranial Traumatic Findings on Computed Tomography in Patients with Minor Head Injury: The CHIP Prediction RuleANN INTERN MED 2007;146:397-405. ABSTRACT
- Smits et al. Minor Head Injury: Guidelines for the Use of CT A Multicenter Validation Study Radiology 2007;245:831-838. ABSTRACT
- S. V. Pillai, V. R. S. Kolluri, A. Mohanty, B. A. Chandramouli, Evaluation of nimodipine in the treatment of severe diffuse, head injury: A double-blind placebo-controlled trial Neurology India July-September 2003 Vol 51 Issue 3Marion Smits, et al., External Validation of the Canadian CT Head Rule and the New Orleans Criteria for CT Scanning in Patients With Minor Head Injury JAMA. 2005;294:1519-1525.
- A. H.P. Willemse-van Son, G. M. Ribbers, A. P. Verhagen, and H. J. Stam Prognostic factors of long-term functioning and productivity after traumatic brain injury: a systematic review of prospective cohort studies Clinical Rehabilitation, November 1, 2007; 21(11): 1024 – 1037. [Abstract] [PDF]
- M. Revell, P. Pynsent, A Abudu, and J. Fairbank Trauma scores and trauma outcome measures Trauma, January 1, 2003; 5(1): 61 – 70. [Abstract] [PDF]
- M Takaoka, H Tabuse, E Kumura, S Nakajima, T Tsuzuki, K Nakamura, A Okada, and H Sugimoto
Semiquantitative analysis of corpus callosum injury using magnetic resonance imaging indicates clinical severity in patients with diffuse axonal injury J. Neurol. Neurosurg. Psychiatry, September 1, 2002; 73(3): 289 – 293. [Abstract] [Full Text] [PDF] - S R McCauley, H S Levin, M Vanier, J-M Mazaux, C Boake, P R Goldfader, D Rockers, M Butters, D A Kareken, J Lambert, et al. The neurobehavioural rating scale-revised: sensitivity and validity in closed head injury assessment J. Neurol. Neurosurg. Psychiatry, November 1, 2001; 71(5): 643 – 651. [Abstract] [Full Text] [PDF]
- J T L Wilson, L E L Pettigrew, and G M Teasdale Emotional and cognitive consequences of head injury in relation to the Glasgow outcome scale J. Neurol. Neurosurg. Psychiatry, August 1, 2000; 69(2): 204 – 209. [Abstract] [Full Text] [PDF]
- I. J Baguley, J. L Nicholls, K. L Felmingham, J. Crooks, J. A Gurka, and L. D Wade Dysautonomia after traumatic brain injury: a forgotten syndrome? J. Neurol. Neurosurg. Psychiatry, July 1, 1999; 67(1): 39 – 43. [Abstract] [Full Text]
- R. Scheid, K. Walther, T. Guthke, C. Preul, and D. Y. von Cramon Cognitive sequelae of diffuse axonal injury. Arch Neurol, March 1, 2006; 63(3): 418 – 424. [Abstract] [Full Text] [PDF]
- Leitlinie Schädel-Hirn-Trauma im Erwachsenenalter NCH (S2)

