Ein wiederholt gemessener arterieller Blutdruck oberhalb des Normbereiches (<140 mmHg systolisch und <90 mmHg diastolisch) definiert den arteriellen Hypertonus. Der arterielle Hypertonus ist eine der Hauptursachen für die Entwicklung kardiovaskulärer Erkrankungen, der aktuellen Nr. 1 der Mortalitätsstatistik. Untersuchungen in den USA haben aber ergeben, dass im Jahr 1980 nur bei 10% und 1991 bei 27% aller an Hypertonie leidenden Patienten der Blutdruck auf Werte unter 140/90 mmHg gesenkt werden konnte. Es erfolgt also bei über 70% der an Bluthochdruck leidenden Bevölkerung gar keine oder eine nur unzureichende Behandlung. 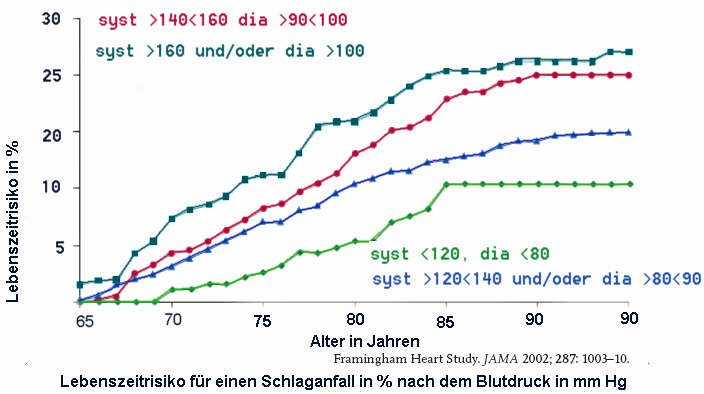 Durch die hohe Prävalenz der essentiellen Hypertonie und ihrer Endorganschäden werden die meisten klinisch tätigen Mediziner fast täglich mit hypertensiven Patienten konfrontiert. Primäres Ziel der antihypertensiven Pharmakotherapie ist indes nicht nur die Blutdrucksenkung, sondern auch die Reduktion der erhöhten kardiovaskulären Morbidität und Mortalität dieser Patienten. Obwohl der arterielle Bluthochdruck den wichtigsten Einzelrisikofaktor für kardiovaskuläre Erkrankungen – speziell für Schlaganfälle – darstellt, üben weitere Risikofaktoren wie Glukoseintoleranz, erhöhte Lipidspiegel, Rauchen, Alter und genetische Einflüsse einen additiven, wenn nicht sogar multiplikativen Effekt aus. Kürzlich konnte dementsprechend gezeigt werden, dass gerade hypertensive Patienten mit begleitendem Diabetes mellitus besonders von einer strikten Blutdruckeinstellung profitieren. Ein überaus wichtiger prognostischer Faktor ist darüber hinaus das Vorliegen von Endorganschäden wie Linksherzhypertrophie, Angiopathie, Myokardinfarkten oder Schlaganfällen. Die Evaluation von Patienten mit einer essentiellen Hypertonie umfasst daher sinnvollerweise neben der wiederholten standardisierten Blutdruckmessung und dem Ausschluss einer sekundären Hypertonie auch das Vorliegen von anderen kardiovaskulären Risikofaktoren. Zu diesen gehören auch Depressionen. (Siehe dort) In der Bundesrepublik sind rund 200 verschiedene Antihypertensiva, die sich in 6 Hauptgruppeneinteilen lassen, verfügbar. Zur Prüfung der blutdrucksenkenden Wirkung und der Verträglichkeit sollte primär mit einer Monotherapie in einer niedrigen Dosierung begonnen werden. Im Stadium 3B und 3C kann auch mit einer Kombinationstherapie begonnen werden. Prinzipiell können alle zur Monotherapie geeigneten Substanzen miteinander kombiniert werden. Eine Ausnahme ist die Kombination von Betarezeptorenblockern mit Verapamil oder Diltiazem, die lebensbedrohliche bradykarde Rhythmusstörungen auslösen kann.
Durch die hohe Prävalenz der essentiellen Hypertonie und ihrer Endorganschäden werden die meisten klinisch tätigen Mediziner fast täglich mit hypertensiven Patienten konfrontiert. Primäres Ziel der antihypertensiven Pharmakotherapie ist indes nicht nur die Blutdrucksenkung, sondern auch die Reduktion der erhöhten kardiovaskulären Morbidität und Mortalität dieser Patienten. Obwohl der arterielle Bluthochdruck den wichtigsten Einzelrisikofaktor für kardiovaskuläre Erkrankungen – speziell für Schlaganfälle – darstellt, üben weitere Risikofaktoren wie Glukoseintoleranz, erhöhte Lipidspiegel, Rauchen, Alter und genetische Einflüsse einen additiven, wenn nicht sogar multiplikativen Effekt aus. Kürzlich konnte dementsprechend gezeigt werden, dass gerade hypertensive Patienten mit begleitendem Diabetes mellitus besonders von einer strikten Blutdruckeinstellung profitieren. Ein überaus wichtiger prognostischer Faktor ist darüber hinaus das Vorliegen von Endorganschäden wie Linksherzhypertrophie, Angiopathie, Myokardinfarkten oder Schlaganfällen. Die Evaluation von Patienten mit einer essentiellen Hypertonie umfasst daher sinnvollerweise neben der wiederholten standardisierten Blutdruckmessung und dem Ausschluss einer sekundären Hypertonie auch das Vorliegen von anderen kardiovaskulären Risikofaktoren. Zu diesen gehören auch Depressionen. (Siehe dort) In der Bundesrepublik sind rund 200 verschiedene Antihypertensiva, die sich in 6 Hauptgruppeneinteilen lassen, verfügbar. Zur Prüfung der blutdrucksenkenden Wirkung und der Verträglichkeit sollte primär mit einer Monotherapie in einer niedrigen Dosierung begonnen werden. Im Stadium 3B und 3C kann auch mit einer Kombinationstherapie begonnen werden. Prinzipiell können alle zur Monotherapie geeigneten Substanzen miteinander kombiniert werden. Eine Ausnahme ist die Kombination von Betarezeptorenblockern mit Verapamil oder Diltiazem, die lebensbedrohliche bradykarde Rhythmusstörungen auslösen kann.
|
Indikation |
Therapie |
|
A. Gesicherte zusätzliche Wirkungen/Indikationen |
AVP-Sonderheft Therapieempfehlungen 1. Auflage, August 1998 ARZNEIMITTELKOMMISSION DER DEUTSCHEN ÄRZTESCHAFT |
|
Diabetes mellitus mit Proteinurie |
ACE-Hemmer |
|
Herzinsuffizienz |
ACE-Hemmer, Diuretika |
|
Isolierte systolische Hypertonie (ältere Patienten |
Diuretika (bevorzugt), Calciumantagonisten, (langwirkende Dihydropyridine) |
|
|
|
|
Z. n. Myokardinfarkt |
Betarezeptorenblocker (ohne ISA), ACE-Hemmer, (bei systolischer Dysfunktion) |
|
|
|
|
B. Günstige Wirkungen möglich |
|
|
Angina pectoris |
Betarezeptorenblocker, Calciumantagonisten, (Dihydropyridine bei instabiler Angina pectoris kontraindiziert) |
|
|
|
|
Vorhoftachykardie und -flimmern |
Betarezeptorenblocker, Clonidin, Calciumantagonisten (Nicht-Dihydropyridine) |
|
|
|
|
Diabetes mellitus, |
niedrig dosierte Betarezeptorenblocker, Alpharezeptorenblocker |
|
Hyperlipidämie |
Alpharezeptorenblocker |
|
Migräne |
Betarezeptorenblocker (ohne ISA) |
|
Benigne Prostatahyperplasie |
Alpharezeptorenblocker |
|
Niereninsuffizienz (Cave: renovaskuläre Hypertonie und Kreatinin ³ 3 mg/dl) |
ACE-Hemmer |
|
|
|
|
C. Nachteilige Wirkungen möglich |
|
|
Obstruktive Ventilationsstörungen |
Betarezeptorenblocker |
|
Diabetes mellitus (nichtselektive) |
Betarezeptorenblocker, hochdosierte Diuretika, Calciumantagonisten |
|
|
|
|
Gicht |
Diuretika |
|
Herzinsuffizienz |
Calciumantagonisten |
|
AV-Überleitungsstörungen |
Betarezeptorenblocker, Calciumantagonisten (Nicht-Dihydropyridine) |
|
Periphere arterielle Verschlusskrankheit |
(nichtselektive) Betarezeptorenblocker |
|
Niereninsuffizienz Kaliumsparende Mittel, |
Thiazide nicht bei Kreatinin > 2mg/dl |
|
Nierenarterienstenose |
ACE-Hemmer, AT 1 –Rezeptorenblocker |
Es besteht Einigkeit darüber, dass eine effektive Blutdrucksenkung per se grundsätzlich mit einer Verringerung der Inzidenz und des Schweregrades hypertensiver Endorganschäden einhergeht. In weiten Bevölkerungsschichten konnte eine positive und kontinuierliche Korrelation zwischen systolischen bzw. diastolischen Blutdruckwerten und dem Risiko eines Schlaganfalls aufgezeigt werden . Bei Patienten mittleren Alters wurde festgestellt, dass ein Herabsetzen des diastolischen Blutdruckwerts um 5 mmHg das Risiko eines Schlaganfalls um 35% bis 40% und das Risiko eines Herzinfarkts um 21% senkt. Die günstigen Effekte der blutdrucksenkenden Therapie sind durch kontrollierte randomisierte Studien bewiesen. In der „Systolic Hypertension in the Elderly“ (SHEP)-Studie betrug die Häufigkeit einer schweren KHK über 4,5 Jahre 4,4% für aktiv behandelte Patienten vs. 5,9% in der Placebo-Gruppe. Dies stellt für die behandelten Patienten ein relatives Risiko von 0,73 oder eine relative Risikosenkung um 27% dar. Die absolute Reduktion des Risikos für das Auftreten einer KHK lag in der SHEP-Studie bei 1,4 %. Daraus ergibt sich, dass 14 kardiovaskuläre Ereignisse je 1.000 aktiv behandelter Patienten verhindert werden konnten. Besonders bei einer längerfristigen Behandlung – wie bei Bluthochdruck- Patienten üblich – kommt es zu einer noch größeren relativen Risikoreduktion als in kontrollierten Studien, die eine durchschnittliche Behandlungsdauer von 5 Jahren haben. Ernährungsmedizinische Maßnahmen Gewichtsreduktion, Salzrestriktion, Senkung der Lipidzufuhr, Einschränkung des Alkoholkonsums), Steigerung der körperlichen Aktivität und Stressreduktion haben unumstritten einen hohen Stellenwert in einem solchen optimalen Therapiekonzept. (Arterielle Hypertonie · Pharmakotherapie · Endorganschäden · Begleiterkrankungen ·Antihypertensiva Priv.-Doz. Dr. H. Hohage Der Internist Suppl 1·2000) Niedrigdosierte Diuretika scheinen im Gegensatz zu anderen Medikamenten einen besonderen schützenden Effekt in der Vorbeugung des Schlaganfalls zu haben. (Messerli et al, Arch int Med 2003, 163;2557-2560) Eine Behandlungsindikation besteht immer, wenn der aktuell gemessene Blutdruck größer als 180/100 mmHg, oder der wiederholt gemessene Blutdruck größer als 160/95 mmHg, oder das 10-Jahres-Risiko größer als 20 % und der wiederholt gemessene Blutdruck größer als 140/90 mmHg ist. Hochrisikopatienten profitieren am meisten Das oberste Ziel der Behandlung eines Patienten mit hohem Blutdruck sollte das Erreichen einer größtmöglichen Reduktion des kardiovaskulären Gesamtrisikos und damit der Erkrankungs- und Sterberate sein. Hierbei wurde von den internationalen Fachgesellschaften allgemein festgelegt, dass der Blutdruck durch pharmakologische und nicht-pharmakologische Maßnahmen auf Werte unter 140/90 mmHg gesenkt werden soll. Patienten mit sehr hohem kardiovaskulären Risiko profitieren am meisten von einer Blutdrucksenkung. Bei Hypertonen Kriesen bei Blutdruckwerten über 120 diastolisch und dabei meist über 240 systolisch können Störungen der Gehirnfunktion auftreten, die einen Schlaganfall imitieren. Pathophysiologie. Die krisenhafte Blutdrucksteigerung führt zum Versagen der Autoregulation der Hirngefäße mit verstärkter Durchlässigkeit der Basalmembran der Gefäßwände (englisch plastisch als ,,Breakthrough“-Phänomen bezeichnet), konsekutivem Hirnödem und perivaskulären, kleinen Blutungen. Die Patienten bekommen sehr heftige Kopfschmerzen, nicht selten fokale oder generalisierte epileptische Anfälle und zerebrale Herdsymptome, die von Bewußtseinstrübung begleitet sein können. Typische Herdsymptome sind im Karotisterritorium Hemiparese und Aphasie, im vertebrobasilären Territorium kortikale Blindheit oder Hemianopsie. Am Augenhintergrund erkennt man das Bild der sog. angiospastischen Retinopathie, gelegentlich auch ein Papillenödem. Im EEG besteht eine diffuse Verlangsamung der Aktivität. Im zerebralen Computertomogramm und im MRT findet man weder die Zeichen der Massenblutung noch gefäßabhängige Bezirke verminderter Dichte, sondern Zeichen der Hirnschwellung und selten kleine Blutungen in umschriebenen Rindengebieten. Therapie. Man gibt sofort Nifedipin 10 mg oral (Kapsel zerbeißen oder mit der Kanüle zerstechen) oder Captopril 25 mg sublingual oder Clonidin 0,15 mg langsam i. v., zudem eventuell Furosemid 20 mg i. v. und zusätzlich zur Sedierung Diazepam. Der Blutdruck wird in engen Abständen kontrolliert.
|
International Society of Hypertension (WHO-ISH) 1999 neu definierten Richtlinien für die Einteilung des Hypertonus |
| Kategorie | Systolisch (mmHg) | Diastolisch (mmHg) |
| Optimaler Blutdruck | < 120 | < 80 |
| Normaler Blutdruck | < 130 | < 85 |
| Hochnormaler Blutdruck | 130–139 | 85–89 |
| Stufe 1: leichte Hypertonie | 140–159 | 90–99 |
| grenzwertig leichte Hypertonie | 140–149 | 90–94 |
| Stufe 2: mittelgradige Hypertonie | 160–179 | 100–109 |
| Stufe 3: hochgradige Hypertonie | 180 | 110 |
| isolierte systolische Hypertonie (ISH) | 140 | < 90 |
| grenzwertige ISH | 140–149 | < 90 |
Erstbehandlung des hypertensiven Notfalls nach :AVP-Sonderheft Therapieempfehlungen 1. Auflage, August 1998 ARZNEIMITTELKOMMISSION DER DEUTSCHEN ÄRZTESCHAFT
|
Wirkstoff |
Dosierung |
|
Nifedipin |
5 (–10) mg peroral |
|
Nitrendipin |
5 mg peroral |
|
Glyceroltrinitrat |
0,8 mg sublingual |
|
Furosemid |
20–40 mg intravenös |
|
bei unzureichender Wirkung: |
|
|
Clonidin |
0,075 mg peroral, 0,075 mg langsam intravenös |
|
Urapidil |
25 mg intravenös |
Hypertonie/Bluthochdruck- Leitlinie und Patientenleitlinie
Quellen / Literatur:
(Poeck Hacke Lehrbuch Neurologie, Springer 10. Aufl.) R. Padwal, S. E Straus, and F. A McAlister, Evidence based management of hypertension: Cardiovascular risk factors and their effects on the decision to treat hypertension: evidence based review
BMJ, April 21, 2001; 322(7292): 977 – 980. [Full Text] , P. G. O’Malley, D. L. Jones, I. M. Feuerstein, and A. J. Taylor,Lack of Correlation between Psychological Factors and Subclinical Coronary Artery Disease, N. Engl. J. Med., November 2, 2000; 343(18): 1298 – 1304.,[Abstract] [Full Text] [PDF] E. J Wallis, L. E Ramsay, I. U. Haq, P. Ghahramani, P. R Jackson, K. Rowland-Yeo, and W. W Yeo, Coronary and cardiovascular risk estimation for primary prevention: validation of a new Sheffield table in the 1995 Scottish health survey population, BMJ, March 11, 2000; 320(7236): 671 – 676. [Abstract] [Full Text] R. Milne New heart risk equations do not affect existing guidelines BMJ, November 2, 2002; 325(7371): 1039 – 1039. [Full Text] N. R.C. Campbell, D. Drouin, and R. D. Feldman The 2001 Canadian hypertension recommendations: take-home messages, Can. Med. Assoc. J., September 1, 2002; 167(6): 661 – 668. [Full Text] [PDF]
1/2003 Dr. med. Martin Butzlaff, MPH, bei Nikolaus Koneczny, Universität Witten/Herdecke, Alfred-Herrhausen-Str. 50, 58448 Witten, im medizinischen Wissensnetzwerk www.evidence.de der medizinischen Fakultät der Universität Witten/Herdecke.

