Was versteht man unter einer somatoformen Störung?
Wenn Menschen viele körperliche Beschwerden haben, aber trotz viel Diagnostik und vieler Arztwechsel nichts gefunden wird, dann handelt es sich häufig um somatoforme Störungen. Die Bezeichnung bedeutet, dass eine seelische Störung vorliegt, die überwiegend körperliche Symptome verursacht.
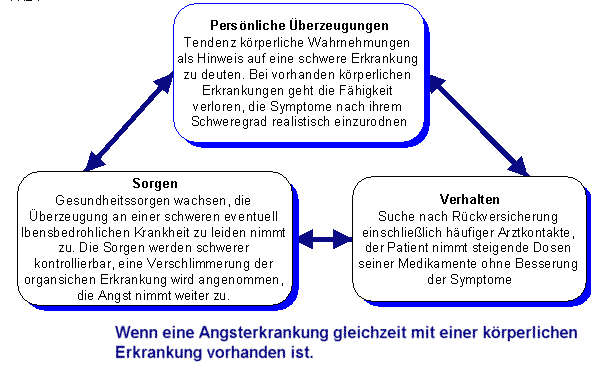
Symptome können dabei in jedem Organsystem auftreten. Die Neigung zur Selbstbeobachtung und die abhanden gekommene Fähigkeit sich selbst zu beruhigen führen häufig zu einem Teufelskreis der Beunruhigung. Beruhigung wird dabei quasi ständig bei Ärzten gesucht, die Erleichterungen nachdem „nichts festgestellt werden konnte“ werden immer kurzzeitiger. Die „Suche nach Rückversicherung“ wird manchmal zum hauptsächlichen Lebensinhalt.
Das Denken, Handeln und die Kommunikation der Patienten engt sich manchmal auf wahrgenommene körperliche Missempfindungen ein. Die Umgebung reagiert zunehmend mit Ablehnung, Schonverhalten verschlimmert dies. Der Beginn der Symptome kann schon in der Kindheit sein, 3/4 beginnen sogar vor dem 20. Lebensjahr. Die Störung wird immer noch viel zu selten diagnostiziert.
Rein körperliche Behandlungen können zur Verschlimmerung und Chronifizierung beitragen. Patienten können dadurch die Fähigkeit sich selbst zu beruhigen immer mehr verlieren. Das selbstverständliche Vertrauen in die Funktionstüchtigkeit des eigenen Körpers ist verloren gegangen und lässt sich meist nur durch entsprechende Behandlung wieder herstellen. Lang andauernden Überforderung, ob nun mechanisch durch Überarbeitung, durch zwischenmenschliche Konflikte oder einfach durch zu hohe Selbstansprüche und daraus entstehende Erschöpfungszustände können Ursachen für den Beginn solcher Teufelskreise sein.
Auch die „Cyberchondrie“ (Stöbern im Internet auf der Suche nach Erklärungen für Symptome), Fernsehsendungen oder Zeitschriftenartikel über schwere Krankheiten können den Teufelskreis der Selbstbeobachtung anregen. Auch eine Veranlagung spielt eine Rolle, Studien fanden eine Konkordanzrate von 29% bei eineiigen Zwillingen.
Da die Patienten die ursächlichen Konflikte, Auslöser und Gefühle oft nicht wahrnehmen können, empfinden sie sich auch nicht als seelisch krank, sondern als ausschließlich körperlich leidende.
Wohlbefinden, Leistungsfähigkeit und Lebensqualität leiden meist stark unter den Symptomen. Die Symptome können auch die Beziehungen dieser Menschen bestimmen. Diskrepanzen zwischen Befund und Befindensangaben der Patienten lassen Ärzte an diese Störungen denken. Oft muss entgegen den Erwartungen der Patienten vom Arzt bezüglich Operationen und eingreifender Behandlungen gebremst werden, denn wird den Patientenwünschen nachgegeben, ist die Gefahr der iatrogenen (= durch den Arzt verursachten) Schädigung und damit vermehrter Beschwerden groß.
Die Vorteile der Krankenrolle bis hin zur Berentung können ebenfalls zur Chronifizierung beitragen.
Körperliche Symptome mit ausschließlich psychischen Ursachen sind in allen Ländern der Erde und in allen Kulturen häufig. (Gureje et al. 1997).
Historische Begriffe: Hysterie, Briquet-Syndrom
Bei den alten Griechen wurde der Begriff der „Hysterie“ für medizinisch nicht erklärbare körperliche Symptome verwendet. Teilweise wird dieser Begriff auch heute noch sowohl in der Alltags-, als auch in der Wissenschaftssprache verwendet.
Jean-Martin Charcot (1825 – 1893) legte den Grundstein des Verständnisses in dem er die Bedeutung von Traumen erkannte und zusätzlich eine erbliche Minderbelastbarkeit der Nerven annahm. Pierre Janet (1859 – 1947) beschrieb den Mechanismus der Dissoziation. 1859 schrieb der französische Psychiater Paul Briquet eine erste Abhandlung über Hysterie, in den 70er Jahren wurde dieses Konzept unter dem Begriff Briquet-Syndroms die zentraler Theorie der somatoformen Störungen, die in wesentlichen Aspekten heute noch die Sicht der Störungen prägt.
Wegen der negativen Assoziationen, die inzwischen durch den Gebrauch in der Alltagssprache geweckt werden und der Gefahr der Stigmatisierung besteht Einigkeit, dass der Begriff der Hysterie in der medizinischen Literatur vermieden werden sollte. In den neueren psychiatrischen Diagnose- und Klassifikationssystemen DSM-IV und ICD-10 ist die Diagnose „Hysterie“ nicht mehr explizit aufgeführt. Stattdessen werden die Kategorien der dissoziativen und der somatoformen Störungen verwendet.
Das eigentliche Briquet-Syndrom und damit die voll ausgebildete Somatisierungsstörung beginnt nach der ursprünglichen Definition bereits vor dem 30. Lebensjahr und ist mit einer Vielzahl körperlicher Symptome vergesellschaftet. Gefordert wurden für diese Diagnose 4 verschiedene Schmerzsyndrome: 2 gastrointestinale Symptome, ein psychosexuelles Symptom und ein pseudoneurologisches Symptom sowie entweder das Fehlen einer nachvollziehbaren körperlichen Ursache oder eine übertrieben wirkende Symptomdarbietung.
Arten somatoformer Störungen
Man unterscheidet (nach ICD-10) fünf Arten somatoformer Störungen:
- Somatisierungsstörung (F45.0):
Die Somatisierungsstörung ist gewissermaßen die generalisierte Form der somatoformen Störung.- Hierbei treten verschiedene (mindestens sechs) nicht durch körperliche Ursachen erklärbare Symptome auf, die im Krankheitsverlauf wechseln und nicht vorwiegend vegetativ sind.
- Die Beschwerden dauern mindestens zwei Jahre an.
- Typischerweise sind wegen der Beschwerden bereits mehrere Arztbesuche oder Besuche bei Alternativmedizinern oder Heilpraktikern erfolgt. Oft werden Medikamente eingenommen.
- Undifferenzierte Somatisierungsstörung (F45.1):
- Ähnlich der Somatisierungsstörung, kann jedoch bereits ab 6 Monaten Krankheitsdauer diagnostiziert werden.
- Kann auch bei weniger als sechs Symptomen diagnostiziert werden.
- Ist häufiger als die voll ausgeprägte Somatisierungsstörung.
- Hypochondrische Störung (F45.2):
- Hierbei stehen nicht die Beschwerden an sich, sondern die Angst vor schweren körperlichen Erkrankungen bzw. die Überzeugung, an bestimmten schweren körperlichen Erkrankungen zu leiden im Vordergrund.
- Auch Dysmorphophobien (Überzeugung körperlich entstellt zu sein) zählen zu dieser Gruppe.
- Somatoforme autonome Funktionsstörung (F45.3):
- Hierbei stehen vegetative Symptome im Vordergrund.
- Anhaltende somatoforme Schmerzstörung (F45.4):
- Hierbei steht eine nicht körperlich erklärbare schwere anhaltende Schmerzsymptomatik im Vordergrund.
- Diese muss zur Stellung der Diagnose für mindestens 6 Monate bestehen.
Somatoforme Störungen, die sich nicht in diese Kategorien einordnen lassen, können als „Sonstige somatoforme Störungen“ (F45.8) oder „Somatoforme Störung, nicht näher bezeichnet“ (F45.9) klassifiziert werden.
Symptome somatoformer Störungen
Häufige Symptome somatoformer Störungen sind:
- Pseudoneurologische Symptome: Gedächtnisstörungen, Schluckstörungen, Verlust der Stimme, Taubheit (Hörverlust), Doppeltsehen, Verschwommensehen, Blindheit, Ohnmachten, Gangstörungen, pseudoepileptische Anfälle, Muskelschwäche, Schwierigkeiten beim Wasserlassen.
- Gastrointestinale Symptome: Appetitverlust, Geschmacksstörungen, vermehrtes Aufstoßen, Kloßgefühl, Erbrechen, schlechter Geschmack im Mund oder stark belegte Zunge, Mundtrockenheit, Bauchschmerzen, Übelkeit, Blähungen, Durchfall, Verstopfung, Nahrungsmittelunverträglichkeiten.
- Schmerzsyndrome treten besonders als diffuser Schmerz überall, Schmerz an den Extremitäten, Rückenschmerzen, Gelenkschmerzen, Schmerzen beim Wasserlassen und Kopfschmerzen auf.
- Psychosexuelle Symptome sind meist Brennen in den Sexualorganen, Dyspareunie (Schmerzen beim Geschlechtsverkehr), Dysmenorrhoe (Schmerz und andere Beschwerden bei der Regelblutung), unregelmäßiger Zyklus, vermehrte Blutungen, Schwangerschaftserbrechen
- Häufig berichtete andere Symptome bei Somatisierungstörungen sind vage „Lebensmittelallergien“, atypischer Brustschmerz, Temporomandibulargelenks-Syndrom, „Hypoglykämie“, chronisches Müdigkeitssyndrom, Fibromyalgie, vage „Vitaminmangelzustände“, Prämenstruelles Syndrom oder Multiple Chemikalien-Überempfindlichkeit (MCS).
Die Symptome werden häufig als „unerträglich, unbeschreiblich, schlimmer als vorstellbar“ geschildert.
Die Vermutung, dass dort, wo körperliche Symptome empfunden werden, auch eine körperliche Ursache im Sinne eines kranken Organs sein muss, ist ebenso falsch, wie die Annahme, dass immer ein seelischer Konflikt vorliegen muss, wenn körperliche Symptome nicht durch eine körperliche Ursache erklärbar sind (Sharpe et al. 2006).
Manche Patienten mit Somatisierungsstörungen drücken seelische Konflikte körperlich aus und empfinden sie häufig auch nur als körperliches Symptom. Manche Patienten mit Somatisierungsstörungen hatte möglicherweise am Beginn der Störung eine wie auch immer geartete organische Erkrankung, die abgeklungen ist, aber dennoch einen Teufelskreis der Selbstbeobachtung und des Hochschaukelns von Symptomen ausgelöst hat. Genetische Faktoren ebenso wie somatisierende ängstliche Eltern können dies begünstigen.
Allen Definitionen der Somatisierungsstörung gemeinsam ist das Vorhandensein (meist einer Vielzahl) körperlicher Symptome, die nicht adäquat mit einer körperlichen Erkrankung erklärt werden können – man könnte dies auch medizinisch nicht erklärbare Symptome oder funktionelle körperliche Symptome nennen. Manche Autoren haben deshalb den Begriff „Physical symptom disorder“ vorgeschlagen.
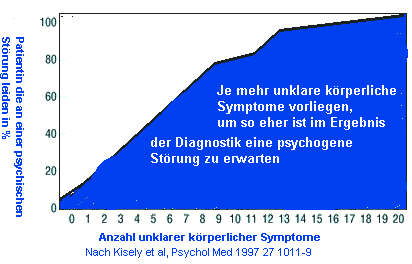
Je mehr Symptome, in verschiedenen Organsystemen vorhanden sind, je uncharakteristischer diese Symptome für eine spezielle organische Erkrankung sind, je chronischer der Verlauf, um so häufiger liegt eine Somatoforme Störung zugrunde.
Viele Betroffene haben eine Komorbidität mit anderen psychischen Störungen, die psychiatrische Diagnose wird von den Patienten häufig abgelehnt. Die meisten Patienten wurden bereits mehrfach sehr umfangreichen organischen Untersuchungen ohne Ergebnis unterzogen.
Die organische und psychiatrische Ausschlussdiagnostik ist Voraussetzung für die Diagnose, gleichzeitig müssen aus therapeutischen Gründen dieser Diagnostik nach Abklärung Grenzen gesetzt werden. Die Gradwanderung für den Arzt kann schwierig sein, es ist sehr wichtig, keine organische Erkrankung zu übersehen, gleichzeitig kann übertriebene wiederholte Diagnostik die Chronifizierung fördern.
Häufigkeit somatoformer Störungen
Die Kriterien einer undifferenzierten somatoformen Störung erfüllten in der Münchner EDSP-Studie (Wittchen et al. 1998) 14,2% der weiblichen und 7,4% der männlichen Jugendlichen; 3% der Frauen und 0,2% der Männer hatten eine Schmerzstörung, 2,8% der Frauen und 0,9% der Männer eine Konversionsstörung. Bei weiter gefassten Diagnosenkriterien liegt nach dieser Studie bei 34% der Frauen und 51% der Männer eine Schmerzproblematik knapp unterhalb der Diagnoseschwelle vor.
In einer anderen Studie mit Patienten mit einer Somatisierungsstörung in Allgemeinpraxen zeigte sich bei 54% eine schwere Depression, bei 33,6% eine generalisierte Angststörung und bei 31,1% eine Phobie. Anders ausgedrückt, war die Wahrscheinlichkeit einer Erkrankung an einer Somatisierungsstörung zu erkranken bei Menschen mit einer Panikstörung 16- fach, bei einer schweren Depression 9- fach, und bei einer Schizophrenie sowie bei Zwangsstörungen jeweils 7-fach erhöht (Brown et al. 1990).
Somatisierungsstörungen an sich verkürzen die Lebenserwartung nicht, sie beinhalten allerdings ein erhöhtes Risiko Opfer ärztlicher Kunstfehler zu werden. Die Patienten gehören zu den intensivsten Nutzern des Gesundheitswesens und verursachen dadurch teilweise erhebliche Kosten.
Somatoforme Störungen und Krankheitsgewinn
Patienten mit Somatisierungsstörungen leiden unter tatsächlichen Symptomen. Gleichzeitig profitieren sie häufig von der Krankenrolle, die ihnen Entlastung aus anstrengenden Beziehungserwartungen gibt und hilft, die benötigte Aufmerksamkeit, sowohl in der Familie als auch im medizinischen System zu finden.
Die Rolle des selbstverantwortlichen Erwachsenen wird immer mehr abgelegt, sie wollen in jedem Aspekt ihres Lebens versorgt werden. Unbewusste Schuldgefühle verhindern oft, dass sich die Patienten freuen können, sie nutzen die Symptome unbewusst manchmal als eine Art Selbstbestrafung angesichts unbewusster oder teilbewusster Schuldgefühle.
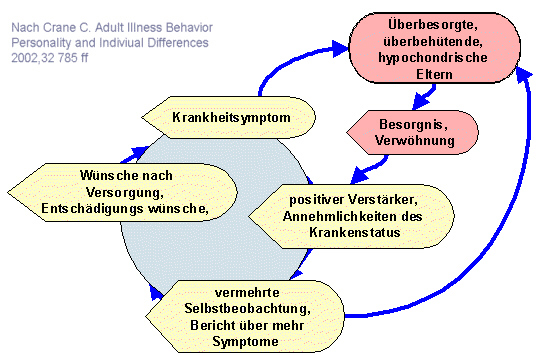
Betroffene werden durch diese Krankenrolle in ihren Beziehungen oft abhängig, verlangen immer mehr emotionale Unterstützung und werden nicht selten wütend, wenn ihre Bedürfnisse nicht erfüllt werden. Im Versuch andere zu erpressen drohen sie nicht selten mit Suizid. Das Klagen über körperliche Beschwerden und Schmerzen kann unterschiedliche Bewusste wie unbewusste Funktionen besitzen.
Beispielsweise kann es dem Ziel dienen, emotionale Zuwendung bei anderen Menschen hervorzurufen und deren Hilfe und Unterstützung zu mobilisieren („Hilfesuchverhalten“) oder aber persönlich als unangenehm erlebte Tätigkeiten und Ereignisse zu vermeiden. Darüber hinaus sollte in Betracht gezogen werden, dass das Äußern von Beschwerden auch der Selbstdarstellung dienen und einen Versuch darstellen kann, bei anderen Menschen durch die Präsentation des eigenen Leidens oder der eigenen Leidensfähigkeit einen positiven Eindruck zu hinterlassen. Auf diesem Wege soll das eigene Selbstwertgefühl stabilisiert und die Identitätsbildung gefördert werden.
Therapie somatoformer Störungen
In der Regel dauert es 6 – 12 Jahre, bevor Patienten mit somatoformen Schmerzen in eine fachgerechte psychotherapeutische Behandlung kommen.
Kognitive Psychotherapie
Die wirksamste und einfachste Form Somatisierungsstörungen zu behandeln stammt aus der kognitiven Psychotherapie. Mit dieser Methode können deutliche Erfolge dahingehend erreicht werden, dass die Intensität und Häufigkeit körperlicher Beschwerden reduziert werden kann und dabei gleichzeitig das soziale Funktionieren der Patienten verbessert werden kann.
Diese Behandlung beginnt oft im Wesentlichen mit der Erkenntnis und Übereinkunft mit dem Therapeuten, dass alles was der Patient bisher über seine Symptome gedacht hat und was er dagegen unternommen hat erfolglos war.
Im Anschluss daran wird systematisch und gleichzeitig einfühlsam den bisherigen Krankheitsvorstellungen und den damit zusammenhängenden falschen Überzeugungen nachgegangen.
Einige Zentren haben hierfür spezielle Programme mit 8-16 Sitzungen, die sich als sehr erfolgreich erwiesen haben. Üblicherweise wird in diesem Rahmen ein Stressmangement, Problemlösegruppen und ein Training sozialer Fertigkeiten angeboten. Dabei wird speziell auf spezifische Interventionen Wert gelegt, die Bedürfnisse nach dem Krankenstatus und nach Somatisierung verbalisieren. Um der bei Somatisierern besonders ausgeprägten Angst vor Stigmatisierung zu begegnen, werden solche Gruppen häufig unter dem Motto „Stressmanagement für Menschen mit chronischen Erkrankungen“ angeboten.
Überweisungen an einen Psychiater oder Psychotherapeuten werden von den Betroffenen umso eher akzeptiert, umso früher im Verlauf der Diagnostik sie erfolgen. Den Patienten sollte bei der Überweisung nicht das Gefühl gegeben werden, dass sich ihre Erkrankung nur im Kopf abspielt. Die Überweisung sollte als eine Routine in der allgemeinen Diagnostik angesehen und dargestellt werden. Der Überweiser sollte die Weiterbetreuung zusichern – unabhängig vom Resultat der psychiatrischen Diagnostik.
Oft ist es hilfreich darzustellen, dass Krankheiten immer eine körperliche und psychische Dimension haben und dass psychiatrische Betreuung auch bei schwersten körperlichen Erkrankungen oft einen wichtigen Stellenwert hat.
Ein Schwerpunkt der Psychotherapie ist es, dem Patienten zu vermitteln, dass er selbst aktiv an seiner Schmerzbewältigung teilnehmen kann. Die Mitarbeit des Patienten ist von entscheidender Bedeutung für den Heilungsprozess.
Stationäre psychosomatische Behandlung
Die stationäre Aufnahme in einer psychosomatischen Klinik ist indiziert, wenn:
- ein Missbrauch von Analgetika oder anderen Medikamenten besteht
- es zu Arbeitsunfähigkeit beziehungsweise häufigen Arbeitsfehlzeiten gekommen ist
- eine ausgeprägte häusliche Konfliktsituation besteht
- mit dem Patienten Zusammenhänge zwischen seiner Schmerzsymptomatik und psychischen Problemen nicht erarbeitet werden können und damit seine Vermittelbarkeit zu einer ambulanten Psychotherapie nicht aussichtsreich erscheint.
(nach Prof. Dr. med. Ulrich Tiber Egle Dt Ärzteblatt Mai 2000; 97: A-1469-1473 Heft 211).
Medikamentöse Therapie
- Für Analgetika besteht keine Indikation! Dies gilt ganz besonders für die bei dieser Patientengruppe in letzter Zeit immer häufiger eingesetzten Morphinderivate.
- Antidepressiva, vor allem Amitriptylin und Clomipramin, sind vor allem dann indiziert, wenn zusätzlich die Kriterien einer depressiven Störung erfüllt sind (allerdings weisen einige Studien auf eine Wirksamkeit von Antidepressiva auch dann hin, wenn keine depressiven Symptome vorhanden sind (O’Malley et al. 1999).
Hinweise für Ärzte
Hinweise für Ärzte zum Umgang mit Patienten mit somatoformen Störungen:
- Bestätigen Sie die Glaubhaftigkeit der Beschwerden.
- Sprechen Sie frühzeitig an, dass die wahrscheinlichste Ursache für die Beschwerden keine schwere Erkrankung ist,
sondern eine Störung der Wahrnehmung von Körperprozessen, wie sie oftmals unter (oder nicht selten nach) Stress vorkommt.
Bieten Sie gegebenenfalls weitere Erklärungsmöglichkeiten an. - Vermeiden Sie unnötige Eingriffe (z.B. häufige Wiederholung von Untersuchungen).
- Vermeiden Sie Bagatelldiagnosen und sonstige Verhaltensweisen, die den Patienten in seiner organischen Sichtweise
der Erkrankung verstärken. - Vereinbaren Sie feste Termine für Nachuntersuchungen. Versuchen Sie, den Patienten zu unterstützen, „spontane“ Arztbesuche zu vermeiden.
- Motivieren Sie zu einer gesunden Lebensführung (z.B. Stressabbau) und beugen Sie inadäquatem körperlichen
Schonverhalten vor. - Stellen Sie Rückfragen und lassen Sie den Patienten das Gespräch zusammenfassen, um mögliche Informationsverzerrungen beim Patienten zu erkennen.
Nach: Brähler, E. & Strauß, B. (Hrsg.) (2000)., Medizinische Psychologie und Soziologie. Ein praxisorientiertes Lehrbuch.
Reizdarmsyndrom
Gastrointestinale Beschwerden, für die sich keine strukturellen oder biochemischen Ursachen auffinden lassen, sind nach bisher vorliegenden Befunden ein außerordentlich häufiges Phänomen.
In epidemiologischen U.S.-amerikanischen Studien werden Prävalenzraten von bis zu 70% in der Allgemeinbevölkerung für das Vorliegen mindestens einer dieser Störungen und 8-17% für die schwerwiegendste Störung, das Reizdarmsyndrom (auch: Irritables Darmsyndrom , IDS; colon irritabile) berichtet.
In den meisten Fällen ist Durchfall ein Symptom für einen begrenzten Zeitraum, meist sind es 2-4 Tage. Fast 80% der Bevölkerung haben mindestens 1x pro Jahr für bis zu 4 Wochen Durchfall. Infektionserreger verursachen einen erheblichen Anteil der akuten und meist zeitlich begrenzten Durchfallerkrankungen. Bei Infektionen mit Rotaviren dauert der Durchfall meist 3-8 Tage, beim Norovirus meist 2 Tage, bei Campylobacter und Salmonelleninfektionen meist 2-7 Tage, bei Giardiainfektionen oft länger als eine Woche.
Wenn der Durchfall trotz Behandlung der akuten Infektion anhält ist zunächst medizinisch neben einem Reizdarmsyndrom an eine Laktoseintoleranz, entzündliche Darmerkrankungen, Zöliakie und insbesondere bei älteren Menschen auch an eine Darmkrebserkrankung zu denken. Das Reizdarmsyndrom ist dabei eine Ausschlussdiagnose. Akuter Durchfall hat nur selten eine ernsthafte Erkrankung als Ursache, bei anhaltendem Durchfall muss zunächst organisch genau gesucht werden. Postinfektiöse Reizdarmsymptome sind häufig, etwa 20% der Reizdarmpatienten berichten über einen Beginn nach einer einer akuten Magendarminfektion (Jones et al. 2009).
Überwiegend in den USA durchgeführte Untersuchungen, zeigen dass nur etwa 20±50% derjenigen, die unter dem Reizdarmsyndrom leiden, auch tatsächlich medizinische Hilfe in Anspruch nahmen und identifizierten bei dieser Untergruppe eine Häufung von traumatischen biografischen Entwicklungen, von sexuellen und körperlichen Missbrauchserfahrungen. Angststörungen, Depressionen, Panikstörungen, soziale Phobie und andere Somatisierungsstörungen wurden bei über der Hälfte der Patienten mit Colon irritabile diagnostiziert.
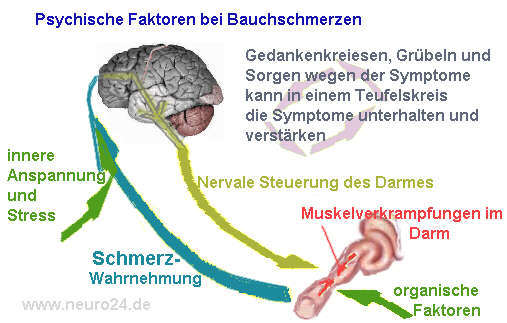
Diejenigen, die medizinische Hilfe in Anspruch nehmen leiden in der Regel auch mehr unter ihren Symptomen. Auch Suchterkrankungen kommen bei Betroffenen häufiger vor. (Edwards et al. 2001).
Alle Medikamentenstudien haben beim Reizdarmsyndrom eine sehr hohe Placebowirksamkeitsrate, was für eine starke somatoforme Komponente der Erkrankung spricht.
Patienten mit funktionellen Beschwerden i. S. eines Reizdarmsyndroms unterscheiden sich deutlich von solchen mit chronisch-entzündlichen Darmerkrankungen wie Morbus Crohn und Colitis ulcerosa. Sie suchen wegen ihrer Beschwerden und bezogen auf die Dauer der Erkrankung häufiger und mehrfach verschiedene Fachärzte auf bzw. wechseln den Facharzt. Als Grund hierfür kann eine gewisse Unzufriedenheit mit den Ärzten angenommen werden. In der Beschwerdeschilderung dominieren Magen-Darm- und Herzbeschwerden sowie eine generelle Häufigkeit vegetativer Beschwerden i. S. einer psychovegetativen Klagsamkeit.
Es etabliert sich ein Krankheitsverhalten, das durch „Ärztehopping“, hypochondrisch-enterozeptiver Aufmerksamkeitsfokussierung und dysfunktionalen Kognitionen bez. körperlicher Prozesse und Phänomene bestimmt ist und das in besonderer Weise das Arzt-Patient-Verhältnis belastet (Porsch et al. 2001).
Therapie des Reizdarmsyndroms
Therapeutisch ist beim Reizdarmsyndrom zunächst eine Aufklärung über die an sich harmlose Natur der Erkrankung indiziert. Die Identifizierung und Behandlung von Stressfaktoren und anderen psychosomatischen Symptomen und psychischen Störungen gehört mit zur Erstabklärung.
Die Plazebowirksamkeit wird bei diesem Syndrom mit 20-50% als sehr hoch angegeben, die Plazebowirksamkeit soll dabei bis zu 3 Monate anhalten. Dies hängt vermutlich auch damit zusammen, dass im natürlichen Verlauf erhebliche Schwankungen die Regel sind. Dies macht die Beurteilung zur Wirksamkeit einer Behandlung schwierig.
Viele Patienten beschäftigen sich extensiv mit Diäten und versuchen durch Weglassen bestimmter Nahrungsmittel eine Besserung herbeizuführen. Oft ist dies auch erfolgreich, allerdings gibt es bisher keine Studien, die den Erfolg irgend einer Diät bestätigen.
Die meisten Patienten brauchen keine Medikamente.
Leiden Betroffene unter Verstopfung, dann helfen Ballaststoffe den Stuhlgang zu regulieren. Da die Ballaststoffe 3 Tage benötigen bis sie den Darm passiert haben, kann es in den ersten 3 Tagen sogar zu einer Verschlechterung kommen, bevor eine Besserung der Verstopfung eintritt. Mit der Einführung von Ballaststoffen in der Ernährungsumstellung sollte langsam begonnen werden. Wenn es in der Regel 5 Tage oder gar länger dauert, bis es zu Stuhlentleerungen kommt, sollte auf Ballaststoffe verzichtet werden, hier verschlimmern sie das Problem. Abführmittel wie Lactulose oder Sorbit sind hier sinnvoller, können aber vermehrte Blähungen verursachen. Andere Abführmittel sollten wegen dem Abhängigkeitsrisiko vermieden werden.
Ballaststoffe helfen gegen Verstopfung vermindern aber nicht die Schmerzen und auch nicht die Durchfälle. Bei vorherrschenden Durchfällen können sie sogar zu einer Verschlimmerung führen. Bei Durchfällen ist oft vorübergehend und in besonderen Situationen Loperamid hilfreich, kann aber auch eine Abhängigkeit herausbilden.
Anticholinergika und Spasmolytika vermindern manchmal die Schmerzen, Anticholinergika können die Konzentrationsfähigkeit beeinträchtigen. In schlimmeren Fällen sind Trizyklische Antidepressiva Mittel der Wahl. Sie helfen deutlich besser als Serotonin-Rezeptor-Antagonisten.

