Was passiert biologisch bei einer Angstattacke oder auch allgemein im Stress?
Eine allgemeingültige Definition von Stress fehlt bisher. H. Seyle führte die Termini Stress, Eustress, Distress, und Stressor als nicht spezifische Antworten des Körpers auf eine potentiell überfordernde Situation ein. Jede Belastung, die einen Streßzustand herbeiführt, wurde von ihm als Stressor genannt.
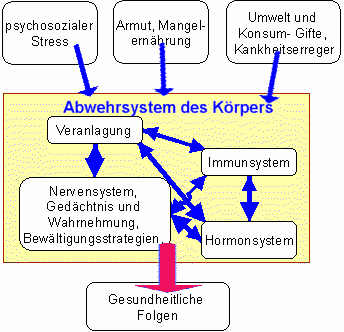
Während Selye von einer allegemeine unspezifischen Antwort des Köpers auf Stressoren ausging, gehen viele moderne Untersuchungen von Stressor- spezifischen Stoffwechselveränderungen und – Anpassungsmechanismen aus. Stress könnte als ein Zustand definiert werden, bei dem das Gleichgewicht des Organismus (physische oder wahrgenommene (auch psychosoziale) Bedrohung der Homeostase) gefährdet ist. Während ein Stressor wirkt werden spezielle und spezifische kompensatorische Anpassungsmechanismen im Köper in Gang gesetzt um das Gleichgewicht zu wahren oder wiederherzustellen. Diese Anpassungsmechanismen sind zum Teil angeborene cerebrale Regelkreise, zum Teil aber auch erworbene und sich ständig verändernde Reaktionsmuster eines Individuums. (Endocrine Reviews 22: 502–548, 2001). Bei wiederholter für das Individuum kontrollierbarer Belastung kommt es zu einer Anpassung mit Verbesserung der Kompetenzen, Routine in der Bewältigung lässt die Stressreaktion mehr und mehr verschwinden. Wenn die Belastung nicht kontrollierbar ist und keine geeignete Bewältigungsstrategie entwickelt werden kann, kann dies Langfristig zu psychischen und körperlichen Schäden führen. Vermutlich bestimmen bereits frühe Erfahrungen auf verschiedene Weise die Stresstoleranz bei Mensch und Tier mit. Leptin in der Muttermilch, scheint die Stresstoleranz des Säuglings zu erhöhen. Umgekehrt scheint das neuroendokrine System stillender Mütter besser vor Stresseinflüssen geschützt zu sein, mit Ausnahme einer Bedrohung ihres Säuglings. Ein Versagen diese Stressfilters bei jungen Müttern könnte für die Wochenbettdepression verantwortlich sein. J Psychiatry Neurosci 2004;29(5):364-82. Unter Allostase versteht man in diesem Zusammenhang die Fähigkeit das innere Milieu trotz äußerer Einflüsse konstant zu halten. (McEwen BS 1998 N Engl J Med 338:171–179) Goldstein DS 1995 definierte Stress als einen Zustand bei dem die Erwartungen, ob nun genetisch programmiert, oder durch vorausgehendes Lernen erworben oder aus den Erwartungen aus der Situation heraus resultierend, nicht mit dem übereinstimmen, was in der aktuellen Situation (oder inneren wie äußeren Umgebung) wahrgenommen wird. Diese Diskrepanz zwischen dem wahrgenommenen und den Erwartungen führt zu kompensatorischen Stressantworten.
Stress ist an sich ein normales und gesundes Phänomen. So wie wir ohne körperliche Anstrengung weder Muskeln noch Ausdauer entwickeln, brauchen wir auch psychische Belastungen, um unser Verhalten einer sich ständig wandelnden Umwelt anzupassen und Neues zu erlernen. Das Herzrasen, die feuchten Hände, die Anspannung, die wir mitunter verspüren, sind nur die auffälligsten von Hunderten physiologischen Veränderungen – der so genannten „Stressantwort“, mit der unser Organismus auf alles reagiert, was unser Gehirn als Herausforderung oder Bedrohung einstuft. Dann ist unser Geist hellwach, unser Körper bereit zum Handeln. Ist die Situation bewältigt, sind Zufriedenheit und Entspannung der Lohn. . (Geo 3/2002) Ein Gleichgewicht zwischen Stress und Erholung gilt als gesund. Das Abschalten am Feierabend oder am Wochenende verhindert schädliche Stressfolgen für die Gesundheit. Arbeiter, die sich am Wochenende nicht erholen können, sind beispielsweise besonders gefährdet Herzinfarkte zu erleiden. Psychosomatic Medicine 68:402-407 (2006) Ein Ungleichgewicht zwischen Stress und Belohnung für die harte Arbeit kann Entzündungsreaktionen im Körper begünstigen. Psychosomatic Medicine 68:408-413 (2006) Psychosoziale Belastungen stellen für uns Menschen die bedeutendsten Belastungen dar. Tatsächliche Tiefschläge oder Belastungen wirken sich dabei ähnlich aus wie subjektiv so empfundene oder so bewertete Situationen. Ein niedriger Sozialstatus fördert über schlechtes Gesundheitsverhalten und empfundenen Stress die Ausschüttung der Stresshormone Kortison und Adrenalin. Psychosomatic Medicine 68:414-420 (2006) Überfordernder Stress führt oft zu psychischen Störungen oder Krankheiten, mäßiger zu bewältigender Stress stellt eine Herausforderung dar, die wenn sie bewältigt wird zu Kompetenzen im Umgang mit späteren Stressfaktoren führt und damit die Widerstandskraft für zukünftige Stressfaktoren stärkt. Es handelt sich dabei um eine Wirkung die auf verschiedene Stressoren übertragbar ist. In der Entwicklung schützen nicht nur eine positive Persönlichkeitsveranlagung, eine unterstützende Familie und ein gutes außerfamiliäres Unterstützungssystem vor späteren Psychischen Störungen in dem sie aktive und erfolgreiche Kopingstrategien fördern, auch zeitige Förderung der Stresstoleranz ist ein Schutzfaktor. Mäßige und angemessene frühe „Stresserfahrungen“ bei Kindern stärken deren sozioemotionale und neuroendokrine Widerstandsfähigkeit für spätere Stressoren. Junge Affen, die mit angemessenen frühen Stresserfahrungen „geimpft“ wurden, zeigen sich später weniger ängstlich, sind neugieriger und essen besser. Sie haben auch später niedrigere Stresshormonspiegel, wenn sie einem Stressor ausgesetzt werden. Unabhängig von der Art des Auslösers kann man die biologische Stressreaktion in 3 Phasen einteilen. Die 1. Phase der Alarmreaktion dient der Mobilisierung von Energiereserven. Die 2. Phase des Widerstands dient der Anpassung (Adaptation) mit Erhöhung der Widerstandsfähigkeit gegen wiederkehrenden oder chronischen Stress. Die 3. Phase wird als Reparations- oder Erschöpfungsphase bezeichnet, in der bei chronisch einwirkendem Stress ohne ausreichende Erholungsphasen aufgrund einer negativen Verschiebung des homöostatischen Gleichgewichts und bei entsprechender Disposition organische Erkrankungen oder psychische Störungen auftreten können. Karen J. Parker et al., Prospective Investigation of Stress Inoculation in Young Monkeys, Arch Gen Psychiatry. 2004;61:933-941. ABSTRACT | FULL TEXT | PDF
Der Wechsel zwischen Phasen der Entspannung und Stress gilt allgemein als gesund und auch angenehm, soll auch leistungssteigernd und -motivierend wirken („Eustress“). Eustress ist dabei das Maß an Stress, das notwendig zu ertragen ist, um die Stresstoleranz zu verbessern ohne dass Stressbelastung die Belastbarkeitsgrenze übersteigt und mit Erfolgen/Belohnungen in absehbarer Zeit verbunden ist. Übereinstimmung mit den Wertvorstellungen des Betroffenen und zumindest die Illusion der Kontrollierbarkeit ist dabei in der Regel Voraussetzung. Stress ist individuell, wann eine Situation dazu führt, dass bei einem Menschen Stress entsteht oder Stresshormone ausgeschüttet werden hängt von verschiedenen Faktoren ab. Wichtig ist dabei die körperliche Verfassung des Betroffenen, die Umgebung in der er sich befindet, seine Persönlichkeit, seine Sichtweise der Situation und in wie weit er für solche Situationen bereits Handlungsmuster oder Bewältigungsmuster (Copingstrategien) parat hat. Ausreichende Bewältigungsmuster schützen also vor schädlichen Stressfolgen, fehlende oder unzureichende Bewältigungsmuster für einen Stressor oder eine bestimmte Situation sind verantwortlich für gesundheitsschädliche Auswirkungen. Dies bedeutet, dass wir das Bewältigen vieler Stresssituationen lernen müssen und lernen können. Stabile Beziehungen bereits ab dem Säuglingsalter fördern die Stresstoleranz, Bindungen und Religiosität helfen bei der Stressbewältigung.P.Steffen 2001[Full Text], R. Maunder 2001[Full Text] Langdauernde Verwöhnung, Schonung, subjektiv erlebte Hilflosigkeit machen Stressanfälliger. Stress ist je nach Auslöser, Ausmaß und Interpretation der Situation von unterschiedlichen Emotionen wie Neugier, Ergeiz, Kampfeslust, Wut, Angst oder Depression begleitet. Sozialer Stress scheint bei Menschen wie Tieren gravierend negative Folgen zu haben. Überbevölkerung soll bei manchen Tierpopulationen zu einem periodischen Absterben großer Teile der Population führen. Bei männlichen Beutelmäusen ist bekannt, dass die Kortisonkonzentration mit all ihren gravierenden Nebenwirkungen in solchen Situationen massiv ansteigt, und letztlich zum Tod durch Infekte, Magenblutungen etc. führen. Bei manchen Tierarten tritt diese Stressreaktion im Experiment nur bei den subdominanten oder unterlegenen Tieren auf. Negative Folgen von Stress könnten so im Tierreich das Darwinsche Ausleseprinzip beschleunigen. Experimentell ist dies bei den Tupajas belegt. Ständige Anwesenheit des Siegers nach kleinen Kämpfen lässt dort die Verlierer von alleine sterben. Im Experiment haben die Verlierer stark vergrößerte Nebennieren bei gleichzeitig abnehmendem Hodengewicht und Körpergewicht. Unterlegene Tiere sterben an der andauernden Angst vor dem Sieger. Ein Modell, das die Auswirkungen von Mobbingsituationen im übertragenen Sinn verständlich macht. Die Bedrohung der Position im sozialen Gefüge stellt einen erheblichen Stressfaktor dar, Störungen im Sozialgefüge haben also Auswirkungen auf unsere Gesundheit. Umgekehrt wird aus dem gesagten deutlich, dass soziale Rückhalt durch Partner, Familienangehörige, Freunde ein wichtiger Schutzfaktor gegen Überforderung sein kann. Trennungen oder Scheidungen führen je nach Situation zu erheblichem Stresserleben, nicht selten bei beiden Partnern, immer beim Unterlegenen. Gewalt in Intimbeziehungen begünstigt verständlicherweise gravierende Gesundheitsstörungen aller Art. ( Kurze Übersicht Jacquelyn C Campbell Health consequences of intimate partner violence Lancet 2002; 359: 1331-36 PDF) Interpersonale Stressbelastungen fördern Entzündungsreaktionen im Körper. (Psychosom Med 2009 71: 57-62. [Abstract] Soziale Anerkennung, beruflicher Erfolg, subjektives Sinnempfinden, kurzfristig erreichbare Lebensziele lassen auch schwere Schicksalsschläge besser ertragen. Im Jahr 2005 gaben mehr als 20 % der Arbeitnehmer in der EU an, dass sie ihre Gesundheit durch arbeitsbedingten Stress gefährdet sehen. Als Stressfaktoren wurden in dieser Untersucherung unsichere Arbeitsverhältnisse, Gefühl der Arbeitsplatzunsicherheit
Lange Arbeitszeiten, Intensivierung der Arbeit, und Unzureichende Vereinbarkeit von Beruf und
Privatleben angegeben. (PDF)Verlierer in gesellschaftlichen Machkampf sind besonders gefährdet Die Lebenserwartung ist in allen industrialisierten Ländern der Erde abhängig vom sozialen Status. Nach einer Studie aus den 90er Jahren nimmt auf einer 12 Meilenfahrt in der Metro von Washington DC von Downtown nach Montgomery County, Maryland die Lebenserwartung der lokalen Bevölkerung pro gefahrener Meile um eineinhalb Jahre zu. Am einen Ende beträgt die Lebenserwartung armer schwarzer Männer 57 Jahre am anderen Ende der Reise die Lebenserwartung reicher weißer Männer 76.7 Jahre. Dies ist meist weniger vom Zugang zu den Ressourcen des Gesundheitssystem als von anderen sozialen Faktoren abhängig. Ein Mangel an Kontrollmöglichkeit für die eigenen Lebensumstände und eine geringe soziale Teilhabe mindern die Lebenserwartung. Eine niedrige Kontrolle über die eigene Arbeit erhöht das Risiko einer koronaren Herzerkrankung, Krankschreibungen und das Risiko einer psychischen Störung. Ein Missverhältnis zwischen Bemühung bei der Arbeit und der Belohnung dafür, vergrößert das Risiko von Krankheiten. Niedrige Kontrolle über die eigenen Lebensumstände, oder geringe Autonomie und geringe soziale Teilhabe haben wahrscheinlich den größten Anteil an der unterschiedlichen Lebenserwartung zwischen Armen und Reichen in unseren Industrieländern. Auch hier spielt die sympatho-adrenomedulläre Axe und die hypothalamisch-hypophysäre-adrenale Axe des vegetativen Nervensystems eine wesentliche Rolle. Eine Studie an britischen Beamten untersuchte die Herzfrequenzvariabilität als einen Indikator für den Sympatikotonus, Bedienstete in den niedrigen Rängen hatte eine geringere Herzfrequenzvariabilität als höhere Beamte. Niedrige Arbeit führte zur niedrigen Herzfrequenzvariabilität. Niedriger Sozialstatus geht tendenziell mit erhöhten Kortisonspiegeln einher. Niedriger Sozialstatus wurde mit einer verzögerten Erholung des Herzens nach körperlicher Tätigkeit korreliert, dies bildet auch eine erniedrigte funktionale Leistungskapazität ab. Stress bei der Arbeit soll das metabolische Syndrom begünstigen. Michael G. Marmot, Status Syndrome, A Challenge to Medicine JAMA, March 15, 2006, 295, 1304-07 Bei männlichen Beutelmäusen ist bekannt, dass die Kortisonkonzentration mit all ihren gravierenden Nebenwirkungen besonders in der Paarungszeit massiv ansteigt, und letztlich zum Tod durch Infekte, Magenblutungen etc. führt. Bei manchen Tierarten tritt diese Stressreaktion im Experiment nur bei den subdominanten oder unterlegenen Tieren auf. Negative Folgen von Stress könnten so im Tierreich das Darwinsche Ausleseprinzip beschleunigen. Experimentell ist dies bei den Tupajas belegt. Ständige Anwesenheit des Siegers nach kleinen Kämpfen lässt dort die Verlierer von alleine sterben. Im Experiment haben die Verlierer stark vergrößerte Nebennieren bei gleichzeitig abnehmendem Hodengewicht und Körpergewicht. Ein Modell, das die Auswirkungen von Mobbingsituationen im übertragenen Sinn verständlich macht. Die Bedrohung der Position im sozialen Gefüge stellt einen erheblichen Stressfaktor dar, Störungen im Sozialgefüge haben also Auswirkungen auf unsere Gesundheit. Menschen mit niedrigem Selbstwertgefühl adaptieren schlechter an Stress, ihr Kortisonspiegel normalisiert sich nicht, wenn sie wiederholt denselben Stresssituationen ausgesetzt werden. Umgekehrt wird aus dem Gesagten deutlich, dass ein gesundes Selbstwertgefühl, soziale Rückhalt durch Partner, Familienangehörige, Freunde ein wichtiger Schutzfaktor gegen Überforderung sein kann. Ein Mangel an Kontrollmöglichkeit für die eigenen Lebensumstände und eine geringe soziale Teilhabe mindern nach Untersuchungen die Lebenserwartung. Eine niedrige Kontrolle über die eigene Arbeit erhöht das Risiko einer koronaren Herzerkrankung, Krankschreibungen und das Risiko einer psychischen Störung. Auch hier spielt die sympatho-adrenomedulläre Achse und die hypothalamisch-hypophysäre-adrenale Achse des vegetativen Nervensystems eine wesentliche Rolle. Die Steuerung dieses Systems durch unser Denken und unsere Emotionen erfolgt auch durch Neurotransmitter, insbesondere des serotonergen Systems, mit Auswirkungen auf die Steuerung der Genexpression. Stress und seine Folgen befällt nicht bevorzugt Manager, das Gegenteil ist nach Studien der Fall. Das berufliche Überengagement führt besonders bei Männern mit niedrigem Sozialstatus zu vermehrter Kortisonfreisetzung und höherem Blutdruck. Dabei ist die Kortisonfreisetzung besonders an den Arbeitstagen erhöht und normalisiert sich am Wochenende.
In einer amerikanischen Studie korrelierten eine schlechte Ausbildung und ein niedriges Einkommen mit einem erhöhten Serumkortison und Adrenalinspiegel. Eine andere Studie weist bei stressbelasteten Menschen eine Störung des Kortison- Tagesrhythmus mit fehlendem Absinken des Kortisonspiegels zum Abend nach. Eine Besserung der finanziellen Situation und der beruflichen Stellung führt auch zu einer Senkung des Blutdrucks und einer Absenkung der Serumkortisonwerte. Neben objektiven Fakten spielen vor allem Ängste und die eigene Empfindung bezüglich Ausgeliefertseins, dem Verhältnis zwischen Erwartungen und tatsächlichen Belohnungen eine Rolle. Eine Studie an britischen Beamten untersuchte die Herzfrequenzvariabilität als einen Indikator für den Sympatikotonus, Bedienstete in den niedrigen Rängen hatte eine geringere Herzfrequenzvariabilität als höhere Beamte. Niedrige Arbeit führte zur niedrigen Herzfrequenzvariabilität. Niedriger Sozialstatus geht tendenziell mit erhöhten Kortisonspiegeln einher. Niedriger Sozialstatus wurde mit einer verzögerten Erholung des Herzens nach körperlicher Tätigkeit korreliert, dies bildet auch eine erniedrigte funktionale Leistungskapazität ab. Stress bei der Arbeit soll das metabolische Syndrom begünstigen. In einer Studie mit Befragung von 11 119 Patienten mit frischem Herzinfarkt war die Wahrscheinlichkeit für einen Herzinfarkt bei mehrere Wochen erheblichem Stress bei der Arbeit auf das 1,38 fache und bei andauerndem Stress bei der Arbeit auf das 2,14 fache erhöht. (Risikofaktoren wie Rauchen, Alter, Geschlecht herausgerechnet). Allgemein führte Stress zu Hause und bei der Arbeit zusammen über begrenzte Zeiträume zu einem 1,45 fach erhöhten Herzinfarktrisiko, lang anhaltender Dauerstress zu Hause und bei der Arbeit zu einem 2,17 fach erhöhten Risiko für einen Herzinfarkt. Gravierende finanzielle Probleme führten zu einem 1,33 fachen Risiko, Stressproduzierende Lebensereignisse zu einem 1,48 fachen Risiko, eine Depression zu einem 1,55 fachen Risiko. Diese Risiken waren in allen Geschlechtern und allen ethnischen Gruppen ähnlich. Eine schlechte Position in der sozialen Rangskala scheint zusätzlich das Risiko entzündlicher Veränderungen in den Gefäßen, die eine Arteriosklerose und Herzinfarkte bzw. Schlaganfälle begünstigen kann, zu erhöhen. Die Plasmafibrinogenspiegel sind bei Menschen stressabhängig, der Anstieg unter Dauerstressbelastung könnte mit zum Herzinfarktrisiko beitragen. Die direkten gesundheitlichen Risiken von Stress werden möglicherweise dadurch potenziert, dass unter Stress auch andere Risikofaktoren zunehmen, die hier herausgerechnet wurden (Rauchen, Hochdruck, Fettsucht, Diabetes..) Michael G. Marmot, Status Syndrome, A Challenge to Medicine JAMA, 2006, 295, 1304-07 Annika Rosengren, et al., Association of psychosocial risk factors with risk of acute myocardial infarction in 11 119 cases and 13 648 controls from 52 countries (the INTERHEART study): case-control study, Lancet 2004; 364: 953–62, .Suzi Hong, et al., The Association of Social Status and Blood Pressure With Markers of Vascular Inflammation Psychosomatic Medicine 2006, 68:517-523 Lijing L. Yan, Kiang Liu, Karen A. Matthews et al., Psychosocial Factors and Risk of Hypertension The Coronary Artery Risk Development in Young Adults (CARDIA) Study JAMA. 2003;290:2138-2148. Georgina Oliver, Jane Wardle, and E. Leigh Gibson Stress and Food Choice: A Laboratory Study Psychosom Med 2000 62: 853-865. Alys Cole-King and Keith Gordon Harding Psychological Factors and Delayed Healing in Chronic Wounds Psychosom Med 2001 63: 216-220 Darlene D. Francis, Josie Diorio, Paul M. Plotsky, and Michael J. Meaney Environmental Enrichment Reverses the Effects of Maternal Separation on Stress Reactivity J. Neurosci. 2002 22: 7840-7843 S. Cohen, W. J. Doyle, and A. Baum Socioeconomic status is associated with stress hormones. Psychosom Med, May 1, 2006; 68(3): 414 – 420. S. Cohen, J. E. Schwartz, E. Epel et al., Socioeconomic Status, Race, and Diurnal Cortisol Decline in the Coronary Artery Risk Development in Young Adults (CARDIA) Study Psychosom Med, January 1, 2006; 68(1): 41 – 50 A. Steptoe, L. Brydon, and S. Kunz-Ebrecht Changes in Financial Strain Over Three Years, Ambulatory Blood Pressure, and Cortisol Responses to Awakening Psychosom Med, March 1, 2005; 67(2): 281 – 287. A. Steptoe, J. Siegrist, C. Kirschbaum, and M. Marmot Effort–Reward Imbalance, Overcommitment, and Measures of Cortisol and Blood Pressure Over the Working Day Psychosom Med, May 1, 2004; 66(3): 323 – 329. W. Schlotz, J. Hellhammer, P. Schulz, and A. A. Stone Perceived Work Overload and Chronic Worrying Predict Weekend-Weekday Differences in the Cortisol Awakening Response Psychosom Med, March 1, 2004; 66(2): 207 – 214.A. Steptoe, S. Kunz-Ebrecht, N. Owen, et al., Influence of Socioeconomic Status and Job Control on Plasma Fibrinogen Responses to Acute Mental Stress Psychosom Med, January 1, 2003; 65(1): 137 – 144.
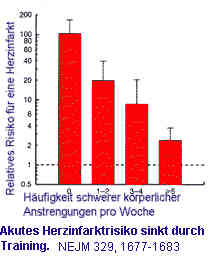
Als klassische Stressfolge wird im Volksmund vielerorts der Herzinfarkt angesehen. Eine neue Studie scheint diese Anmutung, die in vielen Studien und Metaanalysen kontrovers diskutiert wurde zu bestätigen. Dabei wurden in 52 Ländern 11 119 Patienten mit frischem Herzinfarkt mit 13 648 Kontrollpersonen gleichen Alters verglichen. Die Menschen mit einem Myokardinfarkt gaben für alle 4 untersuchten Stressfaktoren eine signifikant höhere Inzidenz an. Von den Patienten, die noch arbeiteten gaben 23,0% (n=1249) an, dass sich über mehrere Wochen bei der Arbeit erheblichem Stress ausgesetzt waren, verglichen mit 17, 9% (1324) der Kontrollpersonen, 10-0% (540) gaben andauernden erheblichem Stress bei der Arbeit im letzten Jahr an, verglichen mit 5,0% (372) Kontrollpersonen. Dies würde bedeuten, dass die Wahrscheinlichkeit für einen Herzinfarkt bei mehrere Wochen erheblichem Stress bei der Arbeit auf das 1,38 fache und bei andauerndem Stress bei der Arbeit auf das 2,14 fache erhöht ist (Risikofaktoren wie Rauchen, Alter, Geschlecht herausgerechnet). 11,6% (1288) der Patienten und 8,6% (1179) der Kontrollpersonen gleichen Alters gaben erheblichen Stress zu hause über mehrere Wochen an, 3-5% (384) andauernden Stress zu hause gegenüber 1-9% (253) der Kontrollpersonen gleichen Alters Dass es nicht unbedingt ein unangenehmer Stress sein muss, der das Herzinfarktrisiko erhöht, beweist eine neue Studie, die eine Verdoppelung der Herzinfarktrate bei deutschen Männern im zeitlichen Zusammenhang mit den Spielen der deutschen Mannschaft während der Fussballweltmeisterschaft 2006 nachgewiesen hat. (U.Wilbert-Lampen, et al., Cardiovascular Events during World Cup Soccer, NEJM 358:475-483 (2008)
Die Wahrscheinlichkeit für einen Herzinfarkt bei mehrere Wochen erheblichem Stress zu hause war auf das 1,52 fache und bei andauerndem Stress zu hause auf das 2,12 fache erhöht ist. Allgemein führte Stress zu hause und bei der Arbeit zusammen über begrenzte Zeiträume zu einem 1,45 fach erhöhten Herzinfarktrisiko, langanhaltender Dauerstress zu hause und bei der Arbeit zu einem 2,17 fach erhöhten Risiko. Gravierende finanzielle Probleme führten zu einem 1,33 fachen Risiko, Stressproduzierende Lebensereignisse zu einem 1,48 fachen Risiko, eine Depression zu einem 1,55 fachen Risiko. Diese Risiken waren in allen Geschlechtern und allen ethnischen Gruppen ähnlich. Sie werden möglicherweise dadurch potenziert, dass unter Stress auch andere Risikofaktoren zunehmen, die hier herausgerechnet wurden (Rauchen, Hochdruck, Fettsucht, Diabetes..).Die Veränderung der gewohnten Lebensweise insbesondere durch Migration und am deutlichsten beim Umzug vom Land in die Stadt erhöht den durchschnittlichen Blutdruck anhaltend. Menschen die sich sozial gut eingebunden fühlen haben im Durchschnitt einen etwas niedrigeren Blutdruck, beispielsweise haben auch Kirchgänger im Durchschnitt einen niedrigeren Blutdruck. Eine schlechte Position in der sozialen Rangskala scheint zusätzlich das Risiko entzündlicher Veränderungen in den Gefäßen, die eine Arteriosklerose und Herzinfarkte bzw. Schlaganfälle begünstigen kann zu erhöhen. Annika Rosengren, et al., Association of psychosocial risk factors with risk of acute myocardial infarction in 11 119 cases and 13 648 controls from 52 countries (the INTERHEART study): case-control study, Lancet 2004; 364: 953–62, Patrick R. Steffen, et al., Acculturation to Western Society as a Risk Factor for High Blood Pressure: A Meta-Analytic Review , Psychosomatic Medicine 68:386-397 (2006) R. Frank Gillum and Deborah D. Ingram, Frequency of Attendance at Religious Services, Hypertension, and Blood Pressure: The Third National Health and Nutrition Examination Survey, Psychosom Med 2006 68: 382-385. Abstract] [Full Text] Suzi Hong, et al., The Association of Social Status and Blood Pressure With Markers of Vascular Inflammation Psychosomatic Medicine 68:517-523 (2006)Abstract
Für gesundheitsschädliche Auswirkungen der körperlichen Stressreaktion sind im wesentlichen die folgenden Aspekte relevant:
- Nicht abgebaute Erregung: Nicht motorisch abgeführte Erregung der Kampf- Fluchtreaktion bleibt bestehen, die Einleitung der notwendigen Entspannungsphase wird verzögert, unter Umständen gänzlich verhindert, wenn neue Stressoren auftreten.
- Stressors lösen die Aktivierung physiologischer Systeme aus, die entworfen sind, um das Überleben des Organismus unter zeitlich begrenzter Einkalkulierung von Schaden für die Systeme sicherzustellen, die Wachstum, Fortpflanzung und Gedeihen steuern. Obgleich diese Anpassungen durch interne Veränderungen in der Akutsituation wünschenswert sind, unter Bedingungen des chronischen Stresses sind sie gesundheitsschädlich. Chronischer Stress kann zur Hemmung von der Neurogenese führen, Unterbrechung der neuronalen Plastizität und Neurotoxizität verursachen. Häufige Aktivierung der Stressantwort kippt den Organismus in Richtung zu verbrauchenden Betriebsmitteln ohne genügende Wiederaufnahme und erhöht die Gefahr für körperliche und Verhaltensprobleme.
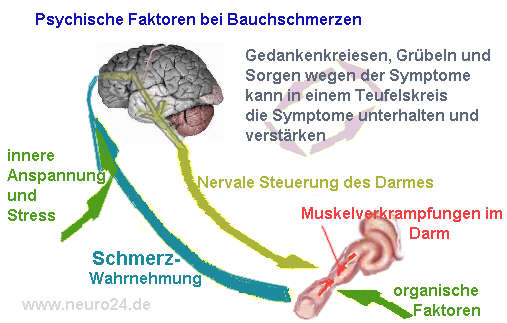
- Chronische Belastungen: Fehlen der nötigen Zeit für Erholung und Entspannung. Dies führt dazu, dass der Organismus ständig in einer erhöhten Widerstandsbereitschaft gehalten wird. (Widerstandsstadium), in dem der Organismus sich an ein Leben mit der chronischen Belastung anpasst. Widerstandskraft gegenüber dem Stressor wird erhöht. Bei zu langer Belastung oder zu hoher Belastung werden diese Anpassungsmechanismen überfordert, das Anpassungsvermögen des Organismus brich zusammen. (Stadium der Erschöpfung) Jetzt kann es zu psychischen Störungen oder ernsthaften Organerkrankungen kommen. Organismus kann bei einem über lange Zeit aufrechterhaltenem, erhöhtem Widerstandsniveau allmählich seine natürliche Fähigkeit zur Selbstregulation verlieren. Dies bedeutet, dass es auch in Phasen, in denen keine akute Belastung vorliegt, nicht mehr möglich ist, auf ein normales Ruheniveau zurückzukehren. Die Gefäßwände verlieren ihre Elastizität, die Gefäße können sich nicht mehr weiten mit der Folge, dass der Blutdruck chronisch erhöht bleibt. Insbesondere Zeitdruck, Ungeduld und Feindseeligkeit scheinen dabei den Bluthochdruck langfristig zu begünstigen. (Lijing L. Yan et al 2003) Angespannte, schmerzhafte Muskeln lassen sich nur noch schwer lockern und können reflektorisch sogar weitere muskuläre Anspannungsreaktionen auslösen, wodurch ein Teufelskreis aufgebaut wird, durch den die Anspannung kontinuierlich aufrecht erhalten wird. Erholung – auch im Schlaf – erfolgt, wenn überhaupt, immer langsamer. Spätestens hier tritt dann der Moment ein, in dem positive lebendige Spannung umschlägt in unangenehme Verkrampfung mit möglichen negativen Folgen für die Gesundheit. Im Schlimmsten Fall des Erschöpfungsstadiums befindet sich der Körper in einem nicht mehr rückgängig zu machenden Dauerstadium der protrahierten Alarmreaktion, zumindest in Tierversuchen führt dies zum Tod. Im Stadium der Erschöpfung ist dem Betroffenen (gesichert nur im Tierversuch) keine Zeugung mehr möglich, Embryonen sterben im Mutterleib, das Wachstum sistiert, die Widerstandsfähigkeit gegen Infektionen nimmt ab. Bei manchen Tieren kommt es zu einer Vergrößerung der Nebenniere (damit diese mehr Kortison produzieren können), zur Schrumpfung der Lymphdrüsen, zu Infekten und zum Gewichtsverlust.
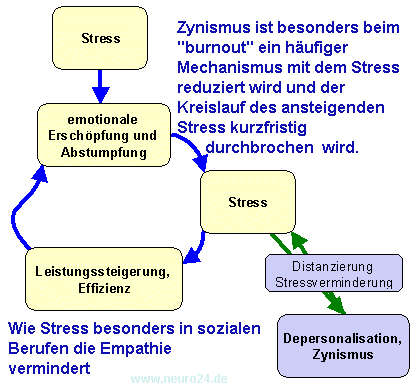
- Geschwächte Immunkompetenz: Bei kurzfristigen, akuten Belastungen konnten sowohl unterdrückende als auch stimulierende Effekte auf unterschiedliche immunologische Vorgänge beobachtet werden. Längerandauernde Belastungen scheinen demgegenüber jedoch zu einer Abschwächung der Leistungsfähigkeit des Immunsystems führen. Damit einher geht eine allgemein erhöhte Krankheitsanfälligkeit, z.B. gegenüber Infektionen der oberen Luftwege und Herpes-Virus-Infektionen. Stresshormone, vor allem das Cortisol, aber auch Adrenalin und Noradrenalin können immunologische Funktionen über entsprechende Rezeptoren auf immunkompetenten Zellen beeinflussen. In einer Studie zeigten beispielsweise versorgende Angehörige von Demenzkranken eine deutlich erhöhte Serumkortisonkonzentration und eine geringere Antikörperbildung nach einer Grippeimpfung. (Kav Vedhara et al Lancet 1999; 353: 627�31) Ein empfundenes Ungleichgewicht zwischen Leistung und Anerkennung kann zu erhöhten Entzündungswerten im Blut führen. (Psychosomatic Medicine 68:408-413 (2006). Das Chronic Fatigue Syndrom könnte eine solche Reaktion des Immunsystems sein. Allgemein sprechen Impfungen möglicherweise bei langanhaltendem Stress weniger an. Sheldon Cohen, Gregory E. Miller, and Bruce S. Rabin Psychological Stress and Antibody Response to Immunization: : A Critical Review of the Human Literature Psychosom Med 2001 63: 7-18. Abstract] [Full Text]
- Dies bedeutet allerdings nicht, dass das Stresshormon Kortison im Stress nur schädlich ist, kurzeitig ist die Kortisonausschüttung im Stress für die Bewältigung des Stressors sinnvoll. Kortison kann selbst als Medikament vermutlich in Stresssituationen die Auswirkungen mindern und die Leistungsfähigkeit verbessern. Am Einsatz von Kortisonpräparaten als Monotherapie und in Kombination mit Psychotherapie in der Behandlung von Angsterkrankungen wird mit Erfolgsaussicht geforscht.Dies bedeutet umgekehrt, dass die Unterscheidung zwischen Stressmarkern und Stressfolgen im Fluss ist und hier das letzte Wort noch nicht gesprochen ist. Behavioral Neuroscience 2007, Vol. 121, No. 1, 11–20, Schweiz Med Forum 2007;7:1032–1033
- Gesundheitliches Risikoverhalten: Direkt gesundheitsschädliche Verhaltensweisen (z.B. Zigarettenrauchen, Alkoholkonsum, ungesundes Ernährungs- und Essverhalten) können in Belastungssituationen als Teil der ´Verhaltens-Stressreaktion verstärkt auftreten. Dadurch wird zum einen das Erkrankungsrisiko direkt erhöht. Zum anderen vermindern die genannten Risikoverhaltensweisen längerfristig die allgemeine Belastbarkeit und tragen zu einer rascheren Erschöpfung der Widerstandskräfte bei. Stress begünstigt auch generell eine ungesündere Ernährung. Georgina Oliver, Jane Wardle, and E. Leigh Gibson Stress and Food Choice: A Laboratory Study Psychosom Med 2000 62: 853-865. [Abstract] [Full Text]
- Stress führt zu Schlafstörungen, die Patienten zeigen auch im Schlaf einen vermehrten Hirnstoffwechsel, Arousalmechanismen gehen beim Schlafengehen nicht mehr zurück, die Tagesmüdigkeit führt zu einer verminderten Aktivität des präfrontalen Cortex. Dort wird das Erlernen von Regeln gesteuert, es werden dort Problemlösestrategien erarbeitet und Argumentationen vorbereitet. Die Effektivität der Tagesaktivitäten nimmt ab. siehe auch Am J Psychiatry 161:2126-2128, November 2004
- Stress reduziert die Geschlechtshormonausschüttung, die Fruchtbarkeit geht bei beiden Geschlechtern bei Mensch und Tier zurück. Stressantworten sind auch geschlechtsspezifisch Männern reagieren überwiegend stärker auf auf Leistungsstressoren, Frauen auf zwischenmenschliche Stressoren. Frauen schätzen die Effektivität sozialer Unterstützung höher ein als Männer. Sie nehmen deshalb auch eher soziale (auch professionelle) Unterstützung an. Frauen schätzen Unterstützung als positiver ein unabhängig von der Effektivität. Werden Frauen chronsichem Stress ausgesetzt, resultiert dies in einer verspäteten Pubertät, anovulatorischen Zyklen (ausbleiben des Eisprungs), und spontanen Aborten (Fehlgeburten). Ihre Kinder haben eine erhöhte Mortalität. Bei Männern führt chronischer Stress zu verminderter Testosteronsekretion und einer abnormalen Spermatogenese sowie verminderter Libido.
- Bei Kindern ist sogar ein Zwergenwuchs als Folge langdauernder Stressbelastung bekannt. Im Alter könnte Osteoporose durch Dauerstress begünstigt sein.
- Dauerstress begünstigt viele chronische Erkrankungen. Dies gilt für Depressionen, Angststörungen, Anorexie, chronisch entzündliche Erkrankungen, Magendarmerkrankungen dabei spielt sowohl eine stressbedingte hyperfunktionale wie auch eine hypofunktionale Dysregulation eine Rolle. Stress verzögert die Wundheilung. Alys Cole-King and Keith Gordon Harding Psychological Factors and Delayed Healing in Chronic Wounds Psychosom Med 2001 63: 216-220.[Abstract] [Full Text]
- Bei Posttraumatischen Belastungsstörungen, Depressionen, Angsterkrankungen und Schlafstörungen spielen Hyperarousal und Hypervigilanz als hyperfunktionale Dysregulation eine wesentliche Rolle.
Beispiele für Stressoren
| Beispiele für Stressoren | |
| Umwelt, körperliche Funktionsstörungen Hitze, Kälte, Nässe, Vibration, Lärm, Höhe, Sauerstoffmangel, Rauch, Gase, Zu starkes Licht, Dunkelheit, unbekannte Gegend Infekte Schlafstörungen, Hunger, Durst, Armut, Unterernährung, Müdigkeit, zuviel oder zuwenig Bewegung Drogen, Alkohol, Verletzungen, Schwere Erkrankungen | Kognitive und emotionale Stressoren Innere Konflikte, nicht kontrollierbare psychosoziale Belastungen Überlastung oder Unterforderung Zu wenig oder zuviel Information Ambivalenz, Unsicherheit, Isolation Zeitdruck, Warten, Ausgeliefert sein, Unberechenbarkeit der Umgebung Schwierige Entscheidungen, keine Entscheidungsmöglichkeiten Bedrohungen, Angst, Trauer, Verluste Ablehnung, Diskriminierung, Frustration, Schuldgefühle Langeweile, Inaktivität, |
Mythen und Fakten zu Stress
| Mythen und Fakten zu Stress | |
| Mythos | Fakt |
| Die Stressreaktion ist proportional zum Auslöser | dies trifft nur sehr bedingt zu. Wesentlich ist zunächst die eigene Interpretation der Situation, die individuelle Ausgangssituation, die individuelle Disposition, die Einschätzung in wie weit wir die Stresssituation erfolgreich meistern können. Persönliche Bewertungen und Einstellungen tragen wesentlich zum empfundenen Stress bei. Die Änderung von persönlichen stressverschärfenden Kognitionen und Einstellungen minimiert nachweislich den empfunden Stress und dessen Auswirkungen |
| Stress ist immer schädlich | Stress führt zu einer inneren Anspannung, die für unser Leben sehr wichtig ist. Stress stellt bei Herausforderungen die notwendige Energie bereit. (Eustress) Stress macht uns erfolgreich, produktiv und glücklich. Wohldosiert hält uns Stress gesund. Schlechter Umgang mit Stress und Dauerstress ohne Erholung machen krank. |
| Stress ist man ausgeliefert | Es gibt Situationen im Leben in denen dies zutrifft. Der Eindruck ausgeliefert zu sein, vergrößert bereits für sich alleine die Stressbelastung, im Sinne eines schädlichen Disstress. Meistens können wir aber die Stressbelastung steuern, der Anfang der Kontrolle besteht dabei immer in der Fokussierung der Wahrnehmung auf die Aspekte, die wir selbst steuern können. Nicht jede Wahrnehmung in einer Stresssituation ist zutreffend. Ich kann überprüfen: Bin ich wirklich gemeint, habe ich ein Problem oder der Angreifer, muss ich mich provozieren lassen, ist es wirklich so schlimm, hilft oder schadet meine Wut und mein Ärger…. Diese Überprüfungen führen oft für sich alleine schon zu einer Absenkung des erhöhten Erregungsniveaus. (nettes Video zu Disstress im Büro bei Youtube oder Lachen hilft den Stress zu mindern) |
| Es gibt Symptome, die typisch für eine Stressbelastung sind | Zwar sind Muskelverspannungen, Spannungskopfschmerzen, Nervosität, Reizbarkeit, das Empfinden von ständigem Zeitdruck, Schlafstörungen, Infektanfälligkeit, Durchfall oder Verstopfung, Herzklopfen, Bauchweh,… Überforderungssymptome, jedes einzelne wie auch die Kombination dieser Symptome können aber auch Hinweise auf körperliche oder seelische Erkrankungen sein und bedürfen der ärztlichen Abklärung |
| Stress verursacht immer spürbare Symptome | Oft merken wir die Warnmeldungen unseres Körpers und der Psyche bei Überforderung nicht. Besonders bei Benutzung von Drogen oder Beruhigungsmitteln kann die Alarmreaktion unseres Körpers sogar völlig verdeckt werden |
| Erst schwerwiegende Symptome bedürfen der Aufmerksamkeit | Auch leichter Symptome, wie Spannungskopfschmerzen oder Einschlafstörungen sollte man als Warnhinweis ernst nehmen. Diese können erste Hinweise sein, dass Sie nicht mehr genügend Kontrolle über Ihre Lebensgestaltung haben |
| Stress ist am Auslöser messbar und je nach Situation für alle gleich | Stress ist individuell, was für manche Menschen ein gesunder Ansporn ist, ist für andere bereits eine Überforderung. Lösungsvorschläge in Form von schnellen Ratschlägen sind daher nicht für alle Menschen hilfreich. |
| Es gibt universelle Programme, die Stress vermindern | Falsch, Stressbewältigung ist individuell, für manche Menschen ist Sport, für andere Musik, Lesen oder eine Entspannungsverfahren die beste Möglichkeit der Stressbewältigung und um die Erregung in einer akuten Stresssituation zu regulieren. |
| Ich muss mich immer unter Kontrolle haben | Wenn man die Anstrengung seine Gefühle, Körperreaktionen und Äußerungen ständig unter Kontrolle zu haben erhöht, werden sie immer ineffektiver. Das Risiko nervös zu werden steigt mit der Bemühung dies zu vermeiden. Eine realistische Einschätzung der eigenen Kontrollmöglichkeiten hilft. Die Bewertung der subjektiven Bedeutsamkeit einer Situation relativiert viele Stresssituationen. Wenn wir unsere Erregung wahrnehmen und ernst nehmen, können wir uns selbst auch auffordern Ruhe zu bewahren, uns nicht provozieren zu lassen. Wenn ich mich überlegt und in Ruhe bemühe, dort wo es möglich ist, meine Umweltbedingungen so zu verändern, dass ich entspannter leben und arbeiten kann und mehr Befriedigung und Erfolg erreichen kann, habe ich eine mittelbare Kontrolle über die Stresssituationen. |
| Ich muss es allen recht machen | Sie sollten sich fragen ob das wirklich dazu führen kann, dass andere mehr Respekt und Achtung für Sie empfinden. Reine Ja- Sager werden bestenfalls ausgenutzt. Wenn Sie die Bedürfnisse anderer erfüllen, sollte erkennbar sein, dass dies auf Gegenseitigkeit beruht. |
| Ich muss perfekt sein | Ständiger Erfolgsdruck, Selbstvorwürfe bei Fehlern, Verzicht auf Delegation, Verzicht auf Genuss machen sehr empfindlich gegen Kritik, ständige Überforderungen durch überhöhte eigene Ansprüche können krank machen, |
| Ich kann nichts ändern | Es gibt für alle Menschen sinnvolle Möglichkeiten der Stressbewältigung. Diese können neben einer Änderung der Situation, Änderung der Bewertung der Situation, in Ausgleichsaktivitäten, wie Sport und mehr Bewegung im Alltag, Pflege unterstützender, vertrauensvoller Beziehungen. Eigene Lebensprioritäten sollten überprüft werden, in diesem Rahmen können sich manche Anforderungen als sinnvolle Herausforderungen herausstellen, anderes was bisher so wichtig erschien, kann vergleichsweise unwichtig sein. Überprüft werden sollte auch ob eine sinnvolle Zeiteinteilung im Alltag nach Wichtigkeit und Dringlichkeit besteht. |
Stressreaktionen werden früh geprägt. Postnatale Trennung von der Mutter erhöht die hypothalamische Cortikotropin- Releasingfaktor- (CRF) Genexpression und die daraus resultierenden Antworten im Hypothalamisch-Hypophysären- Nebennieren System sowie die daraus resultierenden Stress- Verhaltensweisen. Dieser Prozess kann allerdings später durch günstige Umwelteinflüsse kompensiert werden. Darlene D. Francis, Josie Diorio, Paul M. Plotsky, and Michael J. Meaney Environmental Enrichment Reverses the Effects of Maternal Separation on Stress Reactivity J. Neurosci. 2002 22: 7840-7843. [Abstract] [FullText] [PDF]
Stress und chronische Überforderung
Wie Stress an einer der wichtigsten Schaltstellen des Gehirns, dem Hippocampus Schaden anrichten kann.
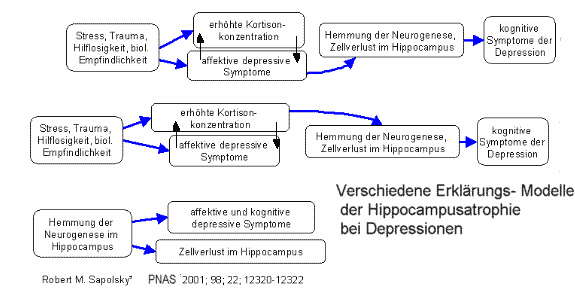
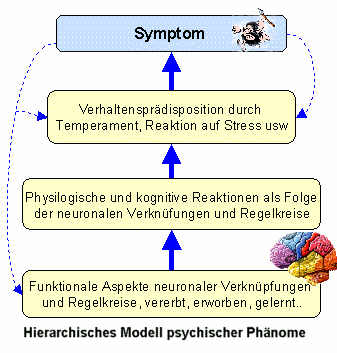
Glukokortikoide regulieren die Genexperssion in vielen Gehirnstrukturen und beeinflussen so gleichzeitig die zentrale Regelung der organischen Prozesse. Die physiologischen und die molekularen Folgen, die aus der Aktivierung der Stresssysteme hervorgehen haben zu jedem Zeitpunkt erhebliche Auswirkungen auf das Nervensystem. Dies gilt besonders für sensibel Entwicklungsphasen, wenn sich das Gehirn schnell an Entwicklungsschritte anpassen muss oder diese steuern muss. In diesen empfindliche Perioden und Stadien der erhöhten Gehirnplastizität ist unser Gehirn für die langfristigen Wirkungen der Stresshormone besonders anfällig und damit verletzbar. Eine chronische Erhöhung der Stresshormone kann die synaptische Konnektivität und Neurogenese beeinflussen und kann zu vermehrtem zellularen Tod und die typischen Bahnungen und die Organisation des jungen Gehirns erheblich verändern. Die Stressneurobiologie wird durch das Sozialklima in dem ein junger Organismus aufwächst mitgeformt. Die Erfahrungen als Kind prägen die Stressreaktionen als Erwachsener, solche Veränderungen können dauerhaft positiv wie negativ sein. Mutterkind- Verhältnis prägt damit den Umgang mit Stress als Erwachsener. Mütterliches Verhalten kann Gen-kontrollierte Muster von Stressreaktionen effektiv verändern. Die genetischen Informationen, die mit Neuroendokriner Reaktivität verbunden ist, wird durch frühe mütterliche Anregung verändert. Auch im Tierversuch zeigt sich, dass mütterliches Verhalten die Stressneurobiologie prägt, im positiven Fall zu weniger Extremreaktionen und elastischer Reaktion auf Herausforderungen. Diese Veränderungen sind in hohem Maße dauerhaft, sie kontrollieren die DNA in der Expression von Glukokortikoidrezeptoren und damit die Stressreaktion. Soziale Stimulation oder medikamentöse Behandlungen können manche Fehler in dieser Prägung später ausgleichen, auch hier kann es wieder zu einer Veränderung der Genexpression kommen. Beispielhaft ist dies auf der Seite zu posttraumatischen Belastungsstörungen nachzulesen. Bei chronischer Überlastung fängt Stress an zu schaden.
Hoffnungslosigkeit ist eines der wichtigsten (behandelbaren) Symptome einer Depression. Sie kommt aber auch bedingt durch eine Vielzahl anderer medizinischer, sozialer, gesellschaftlicher Ursachen bedingt vor. Hoffnungslosigkeit ist für sich alleine ein erheblicher Stressfaktor. Viele Stressmodelle nutzen Hilflosigkeit und Hoffnungslosigkeit als Stressmodell. Hoffnungslosigkeit vermindert bereits für sich alleine die Lebenserwartung. Die Anwesenheit oder Abwesenheit von Hoffnung entscheidet, ob jemand aktiv für sein eigenes Schicksaal oder das der ihm Nahestehenden kämpft oder resigniert. Hoffnungslosigkeit ist dabei nicht überwiegend von der schwere der auslösenden Situation oder Krankheit abhängig. Hoffnungslosigkeit oder Optimismus (oder auch Zuversicht) spielen für das Überleben eine wichtige Rolle. Pessimismus verringert die Überlebenschancen. Dabei ist Hoffnungslosigkeit für sich alleine möglicherweise ein wichtigerer einschränkender Faktor als eine Depression. Stephen L. Stern, Rahul Dhanda, and Helen P. Hazuda, Hopelessness Predicts Mortality in Older Mexican and European Americans, Psychosom Med 2001 63: 344-351.[Abstract] [Full Text] Der Hippocampus kann mit dem Schreiblesekopf eines Computers verglichen werden, er weist die Gedächtnisinhalte der entsprechenden Hirnrinde zu. Der Hippocampus ist eine der komplexesten und vulnerabelsten Gehirnregionen. Seine genaue Funktion bezüglich des Gedächtnisses ist in Teilen strittig. Sicher ist, dass er für das episodische und kontexuale Gedächtnis, die Entdeckung von Neuem, die sprachliche Informationsverarbeitung, und die räumliche Erinnerung die wichtigste Hirnregion überhaupt ist. Möglicherweise kann Stress in frühen Lebensjahren später eine Atrophie des Hippocampus mit der der Folge von Gedächtnisstörungen begünstigen. Ein solcher (meist reversibler) Effekt lässt sich jedenfalls bei Ratten durch Kortisongabe in der Entwicklung auslösen.
Der Hippocampus ist Zielscheibe vieler Stresshormone, es handelt sich beim Hippocampus um eine in besonderem Maße plastische und gleichzeitig verletzliche Hirnregion. Neben Geschlechtshormonen haben auch Schilddrüsenhormone und die Nebennierenrindenhormone Einfluss auf die Bildung neuer Synapsen und dentritischer Strukturen, sie regulieren das Volumen des Gyrus dentatus während der kindlichen Entwicklung wie im erwachsenen Leben. 2 Formen der strukturellen Plastizität werden durch Stress beeinträchtigt: Wiederholter Stress verursacht eine Atrophie der Dendriten in der CA3 Region, und akuter wie chronischer Stress behindert die Neurogenese der Körnerneurone im Gyrus dentatus. Außer Kortison haben erregende Aminosäuren und N-methyl-D-aspartate (NMDA) Rezeptoren Einfluss auf diese beiden Formen der synaptischen Plastizität. NMDA- Rezeptoren und Serotonin stehen in Wechselwirkung zum Einfluss von Kortison. Diesen Einflüssen unterliegt auch der Zelltod der Pyramidalen Neurone bei epileptischen Anfällen oder bei Durchblutungstörungen nach einem Schlaganfall. Bei bestimmten Erkrankungen, wie einer körpereigenen Kortisonüberproduktion (M. Cushing), einem Diabetes m., Depressionen ….. und eben Dauerstress kommt es zu einer selektiven Atrophie von des menschlichen Hippocampus, was zu selektiven Ausfällen im episodische und kontexuale Gedächtnis, bei der Entdeckung von Neuem, der sprachlichen Informationsverarbeitung, und der räumlichen Erinnerung führt. Meist handelt es sich um reversible Atrophien, bei massiver langdauernder Schädigung sind aber auch dauerhafte Zellverluste möglich, die nicht mehr vollständig ausgeglichen werden können. Akuter Stress hemmt zunächst die im Gang befindliche Neuroneogenese, erst längerfristig wird hieraus eine irreversible Atrophie. Medikamentöse Behandlungen können bei bestimmten Grundkrankheiten den Stress induzierten Zellverlust verhindern, für das Antiepileptikum Phenytoin ist ebenso wie für viele Antidepressiva ein solcher Effekt nachgewiesen. Letzteres macht diese Medikamente nicht zu Pillen gegen den Stress, zeigt aber, dass der spezifische schädigende Mechanismus bei bestimmten Störungen blockiert werden kann. Denkbar ist allerdings, dass als langfristige Konsequenz tierexperimenteller Studien Medikamente entwickelt werden, die in akuten Stresssituationen einen Schutz vor den negativen Auswirkungen der Kortisonüberproduktion bieten. Aus dem Effekt des Antiepileptikums lässt sich auf die Bedeutung des Neurotransmitters Glutamat aus dem Effekt der Antidepressiva auf die Bedeutung von Serotonin rückschließen. Die im Alter gestörte Kortisontagesrhythmik mit erhöhten Kortisonwerten scheint bei der Entwicklung kognitiver Defizite über eine Hippocampusatrophie beteiligt zu sein. Das Hippocampusvolumen im Alter geht parallel zum Stress und Kortisonspiegel. Menschen sind anlagebedingt und bedingt durch ihre Sozialisation unterschiedlich empfindlich für Stress. Menschen mit niedrigem Selbstwertgefühl adaptieren schlechter an Stress, ihr Kortisonspiegel normalisiert sich nicht, wenn sie wiederholt den selben Stresssituationen ausgesetzt werden. Menschen mit besserem Selbstwertgefühl zeigen in der selben Situation eine rasche Gewöhnung und damit auch keinen negativen Stresseffekt mehr.
Stress und seine Auswirkungen auf den Hippocampus
Erkrankungen für die eine Hippocampusatrophie nachgewiesen ist: M. Cushing, Depression, Posttraumatische Belastungsreaktion, Schizophrenie, Demenz (auch schon im Vorstadium).
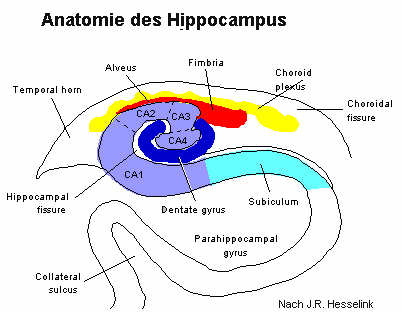
Der Hippokampus ist eine der wenigen Hirnregionen in der im gesamten Leben neue Nervenzellen wachsen. Er ist damit eine der flexibelsten Hirnregionen, gleichzeitig aber auch eine der empfindlichsten Hirnregionen. Schlaganfälle, Altern, und Stress sind besonders gefährlich für die Funktion des Hippokampus. Der Hippokampus spielt eine zentrale Rolle beim episodischen und deklarativen Gedächtnis, er ist essentiell für die räumliche Orientierung und Erinnerung von räumlichen Strukturen, er spielt eine wichtige Rolle bei der Kontrolle autonomer und vegetativer Funktionen wie der Kortisonausschüttung der der Nebenniere. (Bruce S. McEwen 1999)Bei überforderndem Dauerstress kommt es zu einer andauernden Kortisonausschüttung der Nerbennieren, letztere wird zunächst vom Hippocampus veranlasst. Je länger der Stress andauert, um so mehr Neurone werden durch Kortison im Hippokampus zerstört. Dabei spielen 3 Mechanismen eine Rolle, der Rückgang der Dendriten (verzweigte Fortsätze), die verminderte Neuroneogenese und ein Zelluntergang. Der Hippokampus ist hierdurch im laufe der Zeit überfordert, diese von ihm selbst initiierten Reaktionen zu dämpfen. Kortison beeinflusst direkt die Langzeit-Verstärkung (long-term potentiation; LTP und Langzeit-Abschwächung (long-term depression; LTD), ein Mechanismus der bei Lernvorgängen eine wesentliche Rolle spielt. Das dopaminerge und das serotonerge System wirken an der Entstehung von Flash backs und Hypervigilanz mit. Mit der Ausschüttung endogener Opiate werden die dissoziativen Phänomene in Verbindung gebracht. (Bolm T, Piegler T Psychiat Prax 2001; 28) Der Nachweis von Kortikoidrezeptoren im Gehirn hat den Blick für ein Phänomen geschärft, das bisher in der Streßforschung kaum beachtet wurde: Das Gehirn ist nicht nur der Ausgangspunkt, sondern auch das wichtigste Zielorgan der Streßreaktion. Mit der schrittweisen Aufklärung der an der Auslösung der neuroendokrinen Streßreaktion beteiligten Mechanismen ist darüber hinaus deutlich geworden, daß die durch einen Stressor im ZNS ausgelösten Reaktionen in der Lage sind, die im Verlauf der Streßreaktion ablaufenden zentralnervösen Verarbeitungsprozesse auf vielfältige Weise zu beeinflussen. Welche dieser Mechanismen im Zuge einer Streßbelastung aktiviert und welche langfristigen Veränderungen dadurch ausgelöst werden, hängt von der Art der Belastung ab, der sich eine bestimmte Person ausgesetzt sieht, also von der individuellen Bewertung der Kontrollierbarkeit des Stressors.
Zu einer kontrollierbaren Streßreaktion kommt es immer dann, wenn die bisher angelegten Verschaltungen zwar prinzipiell zur Beseitigung der Störung geeignet, aber einfach noch nicht effizient genug sind, um diese vollständig und gewissermaßen routinemäßig zu beantworten. Eine derartige Stress-Belastung ist besser mit dem Begriff „Herausforderung“ zu beschreiben. Wiederholt auftretende, kontrollierbare psychosoziale Belastungen (oder besser: Herausforderungen) führen so zu einer sukzessiven Stabilisierung, Bahnung und verbesserten Effizienz der in die Antwort involvierten neuronalen Netzwerke und Verschaltungen. Eine interessante stimulierende Umgebung im Säuglingsalter hat noch positive Auswirkungen auf die Lernfähigkeit beim Jugendlichen und Erwachsenen. Lernen wird durch sinnvolle Stimulation mit zu bewältigenden Herausforderungen gebahnt. Nach Schädigungen des Gehirns können solche Stimulationen den Reparaturprozess beschleunigen. Sehr komplexe, verschiedenartige und vielseitige kontrollierbare Belastungen sind offenbar notwendig, um die individuellen genetischen Möglichkeiten zur Strukturierung eines entsprechend komplexen Gehirns nutzen zu können. (Gerald Hüther: Die neurobiologische Verankerung von Erfahrungen und ihre Auswirkungen auf das spätere Verhalten Lindauer Psychotherapiewochen). Erst ein Zuviel an Stimulation, das nicht mehr zu bewältigen ist, wirkt schädlich. Wer andauernd zu viele Eindrücke aufnehmen und speichern muss, der ist anfälliger dafür, einiges davon zu vergessen. Dass Stress wirklich vergesslich macht, das haben Forscher des Max-Planck-Instituts für Psychiatrie an Mäusen gezeigt. Durch einen gentechnischen Eingriff ist im Gehirn der Mäuse die Stressregulation ausgefallen – und sie sind deshalb extrem vergesslich. Damit sitzen Amygdala und Hippocampus an der Schaltstelle menschlicher Gefühle. Gleichzeitig beeinflussen sie, welche Informationen ins Langzeitgedächtnis wandern. Nur, was der Mensch als besonders bedeutend empfindet, ist es wert, auf Dauer gespeichert zu werden. Das konnten die Wissenschaftler durch einen Gedächtnistest zeigen: Sie füllten ein rundes Becken mit Wasser und stellten eine Plattform an eine ganz bestimmte Stelle. Normale Mäuse erinnerten sich nach einigen Trainingsrunden daran, wo die Plattform war – sie schwammen sofort darauf zu. Anders die Stress-Mäuse: Auch nach vielen Übungsrunden fanden sie die Plattform höchstens zufällig. Außer Menschen mit Depressionen gibt es noch eine andere Gruppe, die erhöhte Stresswerte hat: Marathonläufer. Anscheinend ist vor allem bei älteren Läufern durch die ständige körperliche Belastung der Cortisolspiegel im Gehirn höher als normal. Bei Gedächtnistests schnitten diese älteren Läufer deutlich schlechter ab als Vergleichspersonen – ein weiterer Hinweis über den Zusammenhang von Stress und Gedächtnis. Empfindliche Kernspinstudien mit Geräten, die in der Lage sind den Hippocampus isoliert darzustellen und die genaue Messungen seines Volumens gemacht haben, weisen auf eine Atrophie (Schrumpfung) dort bei Patienten mit Depressionen hin.
Eine reversible Atrophie der Dendriten von CA3-Pyramidenzellen wird als Ursache der Hippokampusatrophie angenommen, ursächlich soll die Aktivierung einer Glukokortikoid- und Glutamat-Hypersensibilitätskaskade sein. Ältere Studien hatten diesen Zusammenhang wegen schlechterer technischer Möglichkeiten nicht nachweisen können. Der Effekt scheint abhängig von der Schwere der Depression und ihrer Dauer zu sein. Diesen Effekt findet man ähnlich bei schweren reaktiven Depressionen (Belastungsreaktionen). Ähnliche Veränderungen findet man beim Cushingsyndrom, bei dem das Gehirn ebenfalls einer langdauernd erhöhten Glukocortikoidkonzentration ausgesetzt ist. Der Hippocampus ist die Gehirnregion, die für das Gedächtnis am wichtigsten ist. Gedächtnisstörungen bei Depressionen, Belastungsreaktionen und beim Cushingsyndrom sind bekannt. Unklar ist noch ob diese Veränderungen reversibel sind. Verantwortlich gemacht wird das Stresshormon Cortison. Diese Untersuchungen machen nochmals deutlich, daß psychische Traumen organische und sichtbare Spuren im Gehirn hinterlassen.Eine gut dargestellte Fallgeschichte zum Gedächtnisverlust durch Stress findet sich im Spiegel 42/2002 S. 196f. Eine einmalige Gabe von Kortison bessert kurzfristig die Bildung neuer Gedächtnisinhalte und verschlechtert den Zugriff auf das Altgedächtnis. Eine Reaktion die bei akutem Stress sinnvoll ist, bei chronischen Stressreaktionen zu kognitiven Einbußen führt. Die Stress-induzierten Veränderungen im Hippokampus mit Abnahme der Verzweigungen der CA3 Neuronendendriten und Suppression der Neurogenese ist ein Modell zum Verständnis der Behinderung der neuronalen Plastizität im menschlichen Hippokampus bei depressiven Erkrankungen wie auch der Folgen chronischer Überforderungen geworden. Im Tierversuch ließ sich bei den oben bereits genannten Tupajas durch die Behandlung mit Antidepressiva der schädigende Stress-Effekt im Hippokampus verhindern. Bei gestressen Tupajas konnte der schädliche Effekt des Stress auch wieder rückgängig gemacht werden. Ähnliche Effekte wurden in anderen Tierversuchen beispielsweise mit Ratten und Primaten nachgewiesen. Der Effekt ließ sich mit vielen unterschiedlichen Antidepressiva reproduzieren. Ähnlich Effekte gibt es auch bei Tierversuchen mit stimmungsstablisierenden Antiepileptika. Es scheint zumindest wahrscheinlich, dass Antidepressiva auch bei Menschen den negativen Veränderungen im Hippokampus vorbeugen können oder diese rückgängig machen können. Boldizsár Czéh et al, PNAS 2001, 12796–12801., The Journal of Neuroscience, December 15, 2000, 20(24):9104–9110. Ohne Medikamente gibt es den Schutz vor dem überhöhten Kortison auch.- Gute Beziehungen und vor allem Zärtlichkeiten in der Partnerschaft senken den Kortisonspiegel und gleichen auch den Anstieg des Kortisonspiegels durch Stress am Arbeitsplatz aus. (z.B.:Psychosomatic Medicine 70:883-889 (2008))
Stress ebenso wie Rauchen unterdrückt die Neubildung von Nervenzellen in dem für das Gedächtnis wichtigen Hippokampus. Zwar hebt Rauchen ähnlich wie Stress die Aufmerksamkeit, es schädigt aber langfristig das Gedächtnis. Ähnlich erhöhen auch die Acetylcholinesterasehemmer die Aufmerksamkeit, auch sie wirken an den nikotinergen Rezeptoren. Bei Rauchern verändern sich diese Rezeptoren dauerhaft. Anhaltender chronischer Stress führt auch zu einem Untergang von Neuronen im Hippokampus. In tierexperimentellen tierexperimentellen Untersuchungen kommt es unter Stressbedingungen zu einer Erniedrigung von BDNF-mRNA im Hippocampus. Chronische Behandlung mit Antidepressiva führt interessanterweise im Gegensatz dazu zu einem Anstieg der Expression von BDNF und seinem Rezeptor trkb im Hippocampus und blockiert die stressinduzierte Erniedrigung von BDNF. Auch bei humanen post mortem-Studien fanden sich bei Patienten unter Antidepressivatherapie Erhöhungen von BDNF im Hippocampus und erhöhte Konzentrationen von CREB im temporalen Cortex. Eine der möglichen wichtigen Konsequenzen einer erhöhten BDNF-Expression im Hippocampus ist die Neuroneogenese.The Journal of Neuroscience, December 15, 2000, 20(24):9104–9110 Führt Stress zu vermehrtem Rauchen, verstärkt sich der schädigende Effekt auf den Hippokampus. Zwar hebt Rauchen ähnlich wie Stress die Aufmerksamkeit, es schädigt aber langfristig das Gedächtnis. Ähnlich erhöhen auch die Acetylcholinesterasehemmer die Aufmerksamkeit, auch sie wirken an den nikotinergen Rezeptoren. Bei Rauchern verändern sich diese Rezeptoren dauerhaft. Rauchen schädigt auch die Nervenzellen im Locus coeruleus, was Raucher bei Aufgabe des Rauchens anfällig für Depressionen macht. Rauchen aktiviert kurzfristig das körpereigene Belohnungssystem, dies führt dazu, dass Menschen mit Depressionen ihren Nikotinkonsum oft steigern. Die Kombination von Rauchen und Depression führt möglicherweise zu einer besonders ungünstigen schädlichen Wirkung am Gehirn. Nicht überraschend ist, dass körperliches Training in Maßen zu einer Stimulation des Nervenwachstums im Hippokampus führt. Bei körperlicher Aktivität soll es zu einer vermehrten Aufnahme von neurotrophen Faktoren wie dem Insulin-like growth factor I (IGF-I) aus dem Blutstrom ins Gehirn einschließlich des Hippokampus kommen. José Luis Trejo
Positive Effekte von mildem Stress und Arousal
Milder Stress fördert die Motivation und hebt das Arousal positiv an, er führt dabei eher zu einer Zunahme der Plastizität der neuronalen Netze (Verknüpfungen der Nervenzellen). Dabei ist die Schwelle des Kompensierbaren individuell.
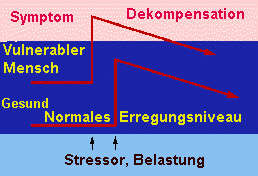
Begriffserklärungen
Als Stressoren werden alle die situativen Anforderungsbedingungen bezeichnet, in deren Folge es zu einer Auslösung einer Stressreaktion kommt. Beispiele:
- Unfälle Katastrophen, Krankheit,
- Physikalische Stressoren (Lärm, Hitze, Kälte …)
- Leistungsstressoren (Überforderung, Unterforderung, Prüfungen…)
- soziale Stressoren, kritische Lebensereignisse, ( (Konkurrenz, Isolation, zwischenmenschliche Konflikte, Trennung …)
- körperliche Stressoren (Verletzung, Schmerz, Hunger, Behinderung…)
- je nach Empfindlichkeit jede Situation
Stressreaktionen abhängig von der Situation und ihrer individuellen Bedeutung, wesentlich dabei ist:
- Grad der Bekanntheit, Vertrautheit,
- Kontrollierbarkeit, Bestimmbarkeit, oder die Illusion davon
- Vorhersehbarkeit, Berechenbarkeit,
- Mehrdeutigkeit bzw. Transparenz.
Stressreaktionen: Unter dem Begriff der Stressreaktion werden alle die Prozesse zusammengefasst, die auf Seiten der betroffenen Person als Antwort auf einen Stressor in Gang gesetzt werden. Die Stressreaktion kann, wie jede andere Reaktion auch, auf drei Ebenen beschrieben werden: auf der körperlichen, auf der Verhaltens- und auf der kognitiv-emotionalen Ebene.
Stressreaktionen auf der Verhaltensebene
Die behaviorale Ebene der Stressreaktion umfaßt das sog. „offene“ Verhalten, das von Außenstehenden beobachtbar ist. Also alles das, was die betreffende Person in einer belastenden Situation tut oder sagt. Häufige behaviorale Stressreaktionen sind z.B. :
- hastiges und ungeduldiges Verhalten, z.B. das Essen schnell hinunterschlingen, Pausen abkürzen oder ganz ausfallen lassen, schnell und abgehakt sprechen, andere unterbrechen.
- Betäubungsverhalten, z.B. mehr und unkontrolliert Rauchen, Essen oder Alkohol trinken, Schmerz-, Beruhigungs- oder Aufputschmedikamente einnehmen.
- unkoordiniertes Arbeitsverhalten, z.B. mehrere Dinge gleichzeitig tun, „sich in die Arbeit stürzen“, mangelnde Planung, Übersicht und Ordnung, Dinge verlegen, verlieren oder vergessen.
- konfliktreicher Umgang mit anderen Menschen, z.B. aggressives, gereiztes Verhalten gegenüber Familienangehörigen, häufige Meinungsverschiedenheiten um Kleinigkeiten, anderen Vorwürfe machen, schnelles „aus der Haut fahren“.
Kognitiv-emotionale Stressreaktionen
Die kognitiv- emotionale Ebene der Stressreaktion umfaßt das sog. „verdeckte“ Verhalten, intrapsychische Vorgänge, die für Außenstehende nicht direkt sichtbar sind. Also alle Gedanken und Gefühle, die bei der betroffenen Person in einer belastenden Situation ausgelöst werden können. Häufige kognitiv-emotionale Streßreaktionen sind z.B.:
- Gefühle der inneren Unruhe, der Nervosität und des Gehetztseins.
- Gefühle der Unzufriedenheit und des Ärgers.
- Angst, z. B. zu versagen, sich zu blamieren.
- Gefühle der Hilflosigkeit.
- Selbstvorwürfe.
- kreisende, „grüblerische“ Gedanken.
- Leere im Kopf („black out“).
- Denkblockaden.
Die körperlichen, behavioralen und kognitiv-emotionalen Streßreaktionen laufen nur teilweise unabhängig von einander ab. Sie können sich wechselseitig beeinflussen im Sinne eines circulus vitiosus, bei dem es zu einer Aufschaukelung und Verlängerung der Streßreaktionen kommt.
Stress: Anatomie und Hormone
Bei der Entstehung von Stress und Angst wirken verschiedene anatomische Strukturen zusammen. Gemeint sind dabei im Gehirn der präfrontale Kortex, Insel, Thalamus, Amygdala und Projektionen der Amygdala zum Hirnstamm und Hypothalamus. Möglicherweise entstehen spontane Panikattacken durch Aktivierung des periaquäduktalen Graus (PAG) durch afferente Bahnen des Nucleus centralis der Amygdala. Vielleicht fehlt die vom Nucleus raphes dorsalis gesteuerte Hemmung des PAG, oder der Nucleus raphes medianus kann die stressinduzierte Überstimulation des Nucleus centralis der Amygdala-PAG-Achse nicht hemmen. Im Zuge häufig auftretender Panikattacken entsteht ein Circulus vitiosus: Es entwickelt sich antizipatorische Angst, die wiederum das Auftreten weiterer Panikattacken fördert. Im Gehirn entspricht dies wahrscheinlich einer Aktivierung amygdalo-hippokampaler Strukturen durch den Locus coeruleus. Höhere kortikale Zentren versuchen dieser übersteigerten Ängstlichkeit entgegen zu wirken.
Die Nebennieren sitzen als orangefarbene Kappen auf den Nieren. Sie sind 3-eckig geformt, ca. 7,5 cm lang und 1,3 cm hoch. Das Nebennierenmark besteht aus großen Mengen an sympathischen Neuronen. Anstatt ihre Neurotransmitter (Adrenalin und Noradrenalin) wie andere Nervenzellen an der Synapse zu produzieren und dort über einen Spalt zu einer Nervenzelle zu schicken, geben sie diese ans Blut ab. Der Transport über das Blut ist verantwortlich dafür, dass die Reaktion überwiegend relativ langsam eintritt. (Nerven arbeiten sonst wie Stromkabel, das Blut ist eher eine Wasserleitung). (Ein Teil der „sympathischen Innervation erfolgt allerdings auch direkt über vegetative Nervenfasern zum Erfolgsorgan, Schweißdrüsen, Speicheldrüsen,.. da bleibt einem die Spucke weg) So wirkt das Nebennierenmark obwohl ein Teil des vegetativen Nervensystems als endokrine Drüse. Im Nebennierenmark werden die Hormone Adrenalin und Noradrenalin produziert. Die Produktion diese Stoffe wird in Gefahren- und Streßsituationen direkt über autonome Nervenimpulse gesteuert. Die Freisetzung der Hormone des Nebennierenmarks Adrenalin (A) und Noradrenalin (NA) wird nervös durch den Hypothalamus (Teil des Gehirns) gesteuert. Im Hypothalamus (siehe Bild aus Netter unten) treffen die Verbindungen des vegetativen Nervensystems zusammen. Dieses System koordiniert alle wichtigen Lebensvorgänge des menschlichen Körpers z. B. Wärmeregulation, Wasserhaushalt, Schlafen, Atmung, Hunger, Sexualfunktion u.a. Alle diese Funktionen werden maßgeblich durch Hormone beeinflusst.
Ursächliche Reize sind körperlicher und psychischer Stress. Ein solcher kann auch in der Angst vor der nächsten Angstattacke bestehen.
Die Hormone binden an die Alpha- und Beta -adrenergen Membranrezeptoren (7-Helix, G-Protein) vieler unterschiedlicher Zellen im Körper. In der Leber wird über den bekannten cAMP-Mechanismus z.B. die Glycogensynthase phosphoryliert und damit abgeschaltet, weiterhin die Glycogen-Phosphorylase aktiviert, die Glucose-1-P bildet, somit wird Glucose (Zucker oder Energie für Kampf oder Flucht ) bereitgestellt.
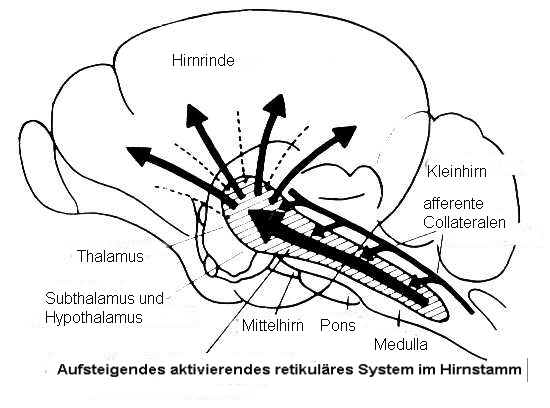
Wenn irgendeine Art von Gefahr wahrgenommen oder vorausgeahnt wird, sendet das Gehirn Botschaften zum autonomen Nervensystem. Das autonome Nervensystem hat zwei Unterteilungen oder Aste, die das ,,sympathische Nervensystem“ und das ,,parasympathische Nervensystem“ genannt werden. Es sind genau diese beiden Äste des Nervensystems, die direkt das Energieniveau des Körpers und die Vorbereitung von Handlungen kontrollieren. Einfach gesagt ist das sympathische System ein Kampf/Fluchtsystem, das Energie freisetzt und den Körper auf Handlungen vorbereitet, während das parasympathische Nervensystem ein ,,wiederherstellendes“ System ist, das den Körper zurück in den Normalzustand versetzt auch für Schlaf und Verdauung zuständig. Einer der Haupteffekte des sympathischen Nervensystems liegt darin, dass es zur Freisetzung von zwei chemischen Substanzen, Adrenalin und Noradrenalin, führt. Diese chemischen Substanzen werden von dem sympathischen Nervensystem als Botenstoffe benutzt, um Erregung zwischen den Nervenzellen und den Körperorganen weiterzugeben. Die Aktivität des sympathischen Nervensystems kann auf zwei verschiedene Arten gestoppt werden. Zum einen werden die chemischen Botenstoffe Adrenalin und Noradrenalin teilweise von anderen chemischen Stoffen im Körper abgebaut. Zum anderen wird das parasympathische System das im allgemeinen entgegengesetzte Effekte wie das sympathische Nervensystem hat, aktiviert und stellt einen entspannten Zustand wieder her.
Die Bedeutung in einer einzelnen Panikattacke:
Die chemischen Botenstoffe Adrenalin und Noradrenalin benötigen eine gewisse Zeit, um abgebaut zu werden. Somit kann es vorkommen, dass selbst wenn die Gefahr vorüber ist und das sympathisches Nervensystem aufgehört hat zu reagieren, die Person sich noch für eine gewisse Zeit aufgeregt oder angespannt fühlt, weil diese chemischen Substanzen im Blut noch nicht vollständig abgebaut sind. (Dies ist so ähnlich wie wenn Sie Alkohol trinken, seine Wirkung kann auch nicht willentlich beendet werden, wir müssen warten bis die Leber ihn wieder abgebaut hat) Sie müssen immer daran denken, dass dies absolut natürlich und ungefährlich ist. Auch diese Eigenschaft erfüllte früher in der freien Natur eine wichtige Funktion, da dort die Gefahr häufig wiederkehrt und es für den Organismus dann nützlich ist, wenn er auf die Kampf/Flucht-Reaktion vorbereitet ist. Wichtig ist auch, dass unsere Nebennieren nur einen begrenzten Vorrat an Adrenalin herstellen können. Mehr als eine halbe bis zwei Stunden Panik sind nicht möglich. Wohl aber länger anhaltende leichte diffuse Angst.
Die Katecholamine werden auch als „Flight- und Fight“-Hormone bezeichnet. Sie vermitteln ergotrope Wirkungen: Atemminutenvolumen und Herzminutenvolumen werden erhöht, Blutumverteilung erfolgt zu Gunsten der arbeitenden Skelettmuskulatur und Glykogenolyse und Lipolyse werden gesteigert. Unter körperlicher Belastung können die Katecholaminkonzentrationen im Blutplasma um über das 50-fache ansteigen. Wird ihre Wirkungsvermittlung medikamentös durch Beta-Blocker verhindert, sinkt die Leistungsfähigkeit im submaximalen Belastungsbereich um 15- 20 % und im maximalen Belastungsbereich um 10 – 15 %. Das sympathoadrenerge System (SAS) ist unter anderem an der Regulation des Herz-Kreislauf-Systems und des Energiestoffwechsels beteiligt, die beide wesentlich die körperliche Leistungsfähigkeit beeinflussen. Die Wirkungen des SAS werden durch die Katecholamine Adrenalin und Noradrenalin vermittelt. Der stärkste physiologische Stimulus zur Aktivierung des SAS ist maximale körperliche Belastung. Durch Training kann die Aktivierbarkeit weiter gesteigert werden. Gleichzeitig birgt die hohe Beanspruchung des SAS im Leistungssport auch Risiken in sich, z.B. in Form des Übertrainings, bei dem das SAS ebenfalls involviert zu sein scheint. Unter Gesundheitsaspekten kann Training zur Beeinflussung des SAS genutzt werden. Regelmäßige körperliche Aktivität, insbesondere Ausdauertraining, senkt die basale Aktivität des SAS. Dies findet beispielsweise bei der Therapie verschiedenster Herz-Kreislauferkrankungen und von chronischem Stress Anwendung. Gesundheitssport: Chronischer Stress erhöht das Risiko für zahlreiche Erkrankungen wie Hypertonie, Thrombosen, Depression. Als eine wesentliche Ursache für diese Risiken wird die erhöhte Aktivität des SAS unter chronischem Stress angesehen und die Senkung der sympathoadrenergen Aktivität als ein Ziel bei dessen Behandlung. Durch Ausdauertraining wird die sympathoadrenerge Aktivierung bei körperliche Belastung gleicher relativer Intensität innerhalb weniger Wochen signifikant gesenkt, so dass vergleichbare Alltagsaktivitäten zu verminderter Aktivierung des SAS führen. Zudem konnte eine Vielzahl von Studien bei gesunden Untrainierten und bei Patienten mit koronarer Herzkrankheit durch ein Ausdauertraining eine Absenkung der Ruhewerte der Katecholaminkonzentrationen nachweisen. Im Stress steigt der Blutdruck, durch alleinige Entspannung lässt er sich kurzfristig senken, alleinige Entspannung ist allerdings nicht geeignet den Blutdruck langfristig zu senken. Sympathoadrenerges System und Katecholamine im Sport G. Strobel ( 439 KB) Jahrgang 53, Nr. 3 (2002) DEUTSCHE ZEITSCHRIFT FÜR SPORTMEDIZIN, Stress management and blood pressure, Bandolier 104 – October 2002 Angstattacken sind geeignet den Cholesterinspiegel zu erhöhen. Inwieweit dies langfristig zu einer Erhöhung des Herzinfarktrisikos beiträgt ist aber noch offen, J.D. Morrow, K. McManus, G.R. Tait, F. Bellavance, W. Chrapko, N. Lara, J.M. Le Mellédo Pentagastrin-induced release of free fatty acids in healthy volunteers and patients with panic disorder: effect of pretreatment with ethinyl estradiol, J Psychiatry Neurosci 2003:28:(2):127-33 [abstract / résumé in HTML / full text in PDF]
Einige Adrenalin- Effekte sind:
- Erhöhung des Pulses und Verstärkung des Herzschlags und dadurch erhöhter Blutduck,
- Umleitung des Bluts aus der Haut in die Skelettmuskeln, Herzkranzgefäße, (kalte Hände, kalte Füße, blasses Gesicht). Vorbereitung der Kampf- Flucht- Reaktion, die den Organismus in Leistungsbereitschaft zu versetzen.
- Anhebung des Blutzuckerspiegels
- Zunahme der Muskelanspannung (Zittern, Schulter- Nackenverspannungen…)
- Erhöhung der Stoffwechselgeschwindigkeit
- Erweiterung der Bronchien
- Erweiterung der Pupillen
- Aufrichtung der Haare (die Haare stehen einem zu Berge)
- verstärkte ACTH-Sekretion des Hypophysenvorderlappens -> Erhöhung des Blutkortisonspiegels.
- Harndrang
- Durchfall oder Verstopfung, flaues Gefühl im Bauch
All dies dient eigentlich dazu, den Körper leistungsbereit zu machen.
Herz-Kreislauf-System
Aktivität im sympathischen Nervensystem führt zu einer Erhöhung der Herzfrequenz und zu einem stärkeren Herzschlag. Dies ist als Vorbereitung für körperliche Aktivität lebensnotwendig, weil so der Blutkreislauf beschleunigt werden kann, indem der Transport von Sauerstoff ins Gewebe und der Abtransport von Stoffwechselprodukten aus dem Gewebe verbessert wird. Neben einer erhöhten Aktivität des Herzens verändert sich auch der Blutfluß. Grundsätzlich wird Blut von den Stellen, an denen es nicht gebraucht wird, durch Verengung der Blutgefäße weggenommen und an die Orte transportiert, wo ein erhöhter Bedarf herrscht (durch Dehnung der dortigen Blutgefäße). So wird z.B. Blut aus der Haut, den Fingern und den Zehen weggenommen. Dies ist nützlich, wenn der Körper angegriffen und in irgendeiner Form verletzt wird, da es dann unwahrscheinlich ist, dass man verblutet. Folglich sieht die Haut bei Angst oft blass aus und fühlt sich kalt an, die Finger und Zehen werden häufig kalt und fühlen sich taub und kribblig an. Zusätzlich wird das Blut zu den großen Muskeln transportiert, wie z.B. zu den Oberschenkeln und zum Bizeps, was dem Körper wiederum dazu verhilft, sich auf Handlungen vorzubereiten, die Muskelarbeit erfordern.
Atmung
Die Kampf/Flucht-Reaktion ist mit einer schnelleren und tieferen Atmung verbunden. Dies ist offensichtlich von Bedeutung für die Alarmbereitschaft des Organismus, da das Gewebe mehr Sauerstoff benötigt, um den Körper auf Aktivitäten vorzubereiten. Die Gefühle, die durch diese Zunahme der Atmung hervorgerufen werden, können Atemlosigkeit, Erstickungsgefühle und sogar Schmerzen oder Beklemmungsgefühle in der Brust einschließen. Es ist eine wichtige Nebenwirkung der verstärkten Atmung, besonders wenn keine aktuelle körperliche Aktivität eintritt, dass die Versorgung des Gehirns kurzzeitig etwas heruntergesetzt ist. Obwohl dies nur von geringer Bedeutung und überhaupt nicht gefährlich ist, können damit doch eine ganze Reihe unangenehmer Symptome (jedoch ungefährliche) verbunden sein, wie z.B. Benommenheit, verschwommenes Sehen, Zustände von sich Durcheinanderfühlen und Unwirklichkeit, sowie Hitze- oder Kältewallungen.
Schweißdrüsen
Eine Aktivierung der Kampf/Flucht-Reaktion führt zu vermehrtem Schwitzen. Auch dies hat wichtige biologische Funktionen, indem es die Haut glitschiger macht und es so einem Angreifer erschwert zuzupacken. Außerdem kühlt das Schwitzen den Körper und bewahrt ihn vor dem Überhitzen.
Andere körperliche Systeme
Eine Reihe anderer Effekte werden durch die Aktivierung des sympathischen Nervensystems produziert, von denen jedoch keiner in irgendeiner Weise schädlich ist. Zum Beispiel werden die Pupillen weit, um mehr Licht durchzulassen. Dies kann verschwommenes Sehen, Pünktchen vor den Augen und ähnliche Symptome zur Folge haben. Außerdem tritt verminderter Speichelfluss auf, der einen trockenen Mund verursacht. (Es bleibt einem die Spuke weg) Des weiteren ist die Aktivität des Verdauungssystems heruntergesetzt, was oft Übelkeit, ein schweres Gefühl im Magen, oder sogar Verstopfung hervorrufen kann. Manchmal tritt auch das Gegenteil nämlich Durchfall und Harndrang auf. Schließlich spannen sich viele Muskelgruppen an, als Vorbereitung für den Kampf oder die Flucht. Dies entspricht dem subjektiven Gefühl von Anspannung, das sich manchmal bis zu deutlich sichtbarem Zittern oder Beben ausweitet. Insgesamt betrachtet führt die Kampf/Flucht-Reaktion zu einer allgemeinen Aktivierung des gesamten Stoffwechsels. Auf diese Weise fühlt man sich oft heiß und erhitzt, und weil dieser Prozess eine Menge Energie verbraucht, fühlt man sich hinterher müde und ausgelaugt. Angst ist anstrengend.
Manche Stressoren wie Hypoglykaemie, vermehrte körperliche Arbeit, Schmerzen) führen zu einer vermehrten Freisetzung von Wachstumshormon. Andere Stressoren wie Kälte, Überzuckerung, und elektrische Schocks führen zu einer Verminderung der Freisetzung von Wachstumshormon. Chronischer Stress führt generell zu einer verminderten Freisetzung von Wachstumshormon und zum verminderten Ansprechen des periferen Gewebes auf den Insulin-like growth Faktor (besonders IGF-I) die bei sozial depravierten Kindern sogar zum Zwergenwuchs führen kann.
Oxytocin
Das wehenauslösende Neuropeptid wird im Nucleus paraventricularis, des Hypothalamus gebildet und über Axone zum Hinterlappen der Hypophyse transportiert. Von dort wird es bei Bedarf in die Blutbahn und das Gehirn ausgeschüttet. Neuerdings ist die Stress lindernde und Vertrauen und Nähe fördernde Wirkung des Neuropeptids in das Interesse der Wissenschaft gerückt. Auf der Grundlage von Tierversuchen wird vermutet, dass das Neuropeptid Oxytocin einen wesentlichen Einfluss auf die Reaktivität der Hypothalamus- Hypophysen- Achse bei der Regulierung von sozialem Stress und der Kontrolle sozialen Verhaltens hat. Bei der Verhaltensregulation über Oxytocin sollen Arginin und Vasopressin ebenfalls eine Rolle spielen. Unter Einfluss von Oxytocin lassen Tiere mehr Nähe von ihren Artgenossen zu, und fördert die Beziehungsbildung bei Tieren. Nach funktionellen Kernspintomographien sollen Oxytocinrezeptoren im limbischen System und im Hirnbelohnungssystem für die angenehmen Wirkungen des Neuropeptides für das Verhalten verantwortlich sein. Oxytocin- Knockoutmäuse, die kein funktionierendes Oxytocingen besitzen, erkennen andere Mäuse, mit denen sie bereits häufiger im Kontakt waren nicht wieder. Bei der stillenden Mutter führt das Saugen des Neugeborenen an der Brustwarze zu einer Ausschüttung von Oxytocin und führt darüber zu einer verminderten Erregbarkeit des neuroendokrinen Stresssystems. Hierdurch werden Angst- und Stressreaktionen vermindert und das Bindungsverhalten gefördert. Autistische Menschen sollen in einer Studie während einer Infusion mit Oxytocin emotionale Stimuli zutreffender gedeutet haben. Neuropeptide durchdringen die Bluthirnschranke wenn sie über die Nasenschleimhaut geschnupft werden. Nach intranasaler Oxytocingabe haben in einer Studie Menschen eine geringere Kortisonausschüttung und eine größere Ruhe auf Stressstimuli gezeigt. Die Rolle von Oxytocin in der Verhaltensregulation ist allerdings bisher nur unzureichend untersucht, ob Oxytocin therapeutisch bei sozialen Phobien, Autismus oder anderen Problemen mit Nähe einen therapeutischen Stellenwert bekommen wird ist unklar.
Die Kortisonachse
Bei gesunden nicht gestressten Personen wird Kortisol unter Einfluss des Cortikotropins in einem bestimmten Tagesrhythmus ausgeschüttet. Die Corticotropin Sekretion wird wiederum vom hypothalamischen Corticotropin-Releasing Hormone (CRH) gesteuert, beide Hormone sind einer negativen Feedback-Kontrolle durch Kortison im Regelkreis untergeordnet. Zirkulierendes Kortisol wird an das Corticosteroid-bindende Globulin gebunden, weniger als 10 % sind frei in der verfügbaren Form im Serum vorhanden. Laien ist oft nur wenig bekannt, dass Kortisol lebenswichtig ist, Mangel ist ebenso schädlich wie Überschuss. Kortison ist beteiligt an der Aufrechterhaltung des Blutzuckerspiegels und der Hemmung von Entzündungen. Bei Mangel an Kortison entsteht Schwäche und Müdigkeit, Appetitlosigkeit, Übelkeit, Gedächtnisstörungen, Herzrasen, Depression… Viele lebenswichtige Organe sind auf ausreichend vorhandenes Kortisol angewiesen. Dies gilt insbesondere für Verbrennungen, Infekte, Stress usw. Wir sind also im Stress auf eine erhöhte Kortisolproduktion angewiesen. Bei schweren Infekten, Traumen Verbrennungen oder Erkrankungen kommt es zu einem Anstieg der Kortisonproduktion bis auf das 6-fache je nach Schwere der Erkrankung. Der Tagesrhythmus geht dann verloren. Dies ist Folge der vermehrten Produktion von CRF und CRH und einer Verminderung des negativen Feedbacks durch Kortisol selbst. Die Aktivierung der Hypophysen- Nebennieren Achse kommt in diesen Fällen durch die erhöhten Blutspiegel von zirkulierenden Zytokinen zustande. Zytokine sind dabei mit dafür verantwortlich, dass Kortison ins Gewebe eindringen kann, sie erhöhen dort auch die Affinität der Glukokortikoidrezeptoren für Kortison. Hohe Blutspiegel von Zytokinen können bei einer Sepsis sie Kortisonproduktion beeinträchtigen. Bei schweren Erkrankungen nimmt der Spiegel an Corticosteroid-bindende Globulin ab, damit nimmt die Menge an frei verfügbarem Cortison zu. Der Regelkreis bleibt bei akuten Erkrankungen oder akutem Stress erhalten, es ist dann nur der Sollwert nach oben verstellt. Bei Hirnschädigungen (Schädelhirntrauma, Vergiftungen,…) kann der Regelkreis schon früh in der Erkrankung gestört sein. Manche Medikamente können auch peripher eine Nebenniereninsuffizienz mit erniedrigter Kortisonproduktion bedingen. Das Pilzmittel Ketoconazol kann beispielsweise die Enzyme beeinträchtigen, die bei der Kortisonsynthese beteiligt sind. Eine Behandlung mit Kortisonpräparaten kann die eigene Produktion der Nebenniere massiv beeinträchtigen. Ab 30 mg Hydrokortison/Tag (oder 7.5 mg Prednisolon, oder 0.75 mg Dexamethason pro Tag) für mehr als 3 Wochen wird die Produktion von CRH und CRF eingestellt und es kommt zur Nebennierenatrophie. Letztere kann nur langsam wieder vom Körper behoben werden. Kortison darf deshalb nach hoher Dosierung nur langsam wieder ausgeschlichen werden. Besonders bei schweren Erkrankungen oder akuten Stresssituationen kann ein Kortisonmangel gravierende Folgen haben und ist behandlungspflichtig. Kortison ist also kein Gift, sondern ein notwendiges Hormon im Körper.
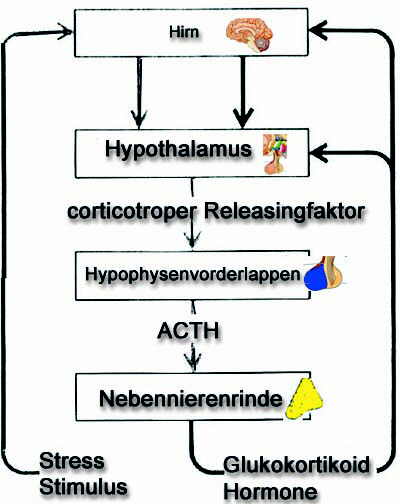
In Stresssituationen brauchen wir erhöhten Kortisonwerte im Blut- akut sind diese ausschließlich nützlich, Schaden entsteht erst bei langfristiger Überproduktion. (Mark S. Cooper, N Engl J Med 2003;348:727-34).. Der Corticotropin-Releasing Faktor (CRF) scheint auch unabhängig von seiner Funktion im Regelkreis der Kortisonausschüttung der Nebennierenrinde eine Rolle bei der körperlichen Stressverarbeitung im Gehirn zu spielen. CRF aktiviert Neurone die CRF- Rezeptoren (CRF-Rs) expirmieren. Hypothalamisches CRF inititiert die Hypophysen- Nebennieren Achse bei der Stressantwort. CRF ist allerdings auch in einer Vielzahl extrahypothalamischer neuronaler Strukturen im Gehirn vorhanden und scheint bei der Modulation autonomer und Verhaltenskomponenten in der Antwort auf Stress eine generelle Rolle zu spielen. CRF ist ein Peptid, die Rolle der Neuro-Peptide im Gehirn ist spannender Gegenstand der Forschung. Neuro-Peptide scheinen eine wichtige integrierende Funktion in der allgemeinen Antwort des Gehirns auf ängstigende Situationen zu spielen. CRF ist Liquorgängig. Wird im Tierversuch CRF in den Liquor injiziert ruft es für etwa 2 Stunden eine ähnliche Antwort des Tieres hervor wie eine Stressreaktion. Erhöhte CRF- Spiegel scheinen eine wesentliche Rolle bei Stressinduzierten Störungen zu spielen. CRF aktiert das sympathoadrenale System, führt zu einem generalisierten Arousal und angstähnlichem Verhalten. Es unterdrückt die Funktion des Immunsystems und das appetitive Verhalten. Alleine aus diesen Befunden in Tierversuchen leitet sich eine Funktion als Integrator der Stressantwort ab. Obwohl Patienten mit schweren Depressionen erhöhte Basiskortisonspiegel bei verminderter Tagesrhythmik haben, zeigen sie eine hohe funktionale Aktivität der Mineralokotikoidrezeptoren bei gleichzeitig verminderter Sensitivität der Glukokotikoidrezeptoren im Gehirn scheint also ein Ungleichgewicht dieser Rezeptoren eine Rolle zu spielen. Ein Ungleichgewicht zwischen Mineralokotikoidrezeptoren und Glukokotikoidrezeptoren spielt möglicherweise eine wesentliche Rolle bei Veränderungen der Serotoninrezeptoren die bei depressiven Patienten beobachtet werden. ( Arch Gen Psychiatry. 2003;60:24-28) Stress soll auch eher die zentrale Fettverteilung begünstigen und macht nach neueren Studien empfindlicher gegen den negativen Stress und gegen die begleitende Kortisonausschüttung. Elissa S. Epel, Bruce McEwen, Teresa Seeman, Karen Matthews, Grace Castellazzo, Kelly D. Brownell, Jennifer Bell, and Jeannette R. Ickovics, Stress and Body Shape: Stress-Induced Cortisol Secretion Is Consistently Greater Among Women With Central Fat, Psychosom Med 2000 62: 623-632. [Abstract] [Full Text] Stress begünstigt auch generell eine ungesündere Ernährung, was sich dann doppelt gesundheitsschädlich auswirkt. Georgina Oliver, Jane Wardle, and E. Leigh Gibson Stress and Food Choice: A Laboratory Study Psychosom Med 2000 62: 853-865. [Abstract] [Full Text] Der Regelkreis zwischen Hypothalamus- Hypophyse- und Nebenniere scheint dabei oft schlechter zu funktionieren. H Stress trägt zu einer ungünstigen Fettverteilung und damit zu einem ungünstigeren Risikoprofil bei. Eine Stress-induzierte Aktivierung der Hypophysen- Nebennieren Achse führt zur hypothalamischen Corticotropin-Releasing- Hormon (CRH) und Vasopressin (AVP) Freisetzung. Diese beiden regulieren die Freisetzung des Hypophysenvorderlappenhormons ACTH, welches wiederum die Nebennierenrinden zur Kortisonfreisetzung stimuliert. Unter Dauerstimulierung durch ACTH kann die Nebenniere an Größe zunehmen, ihre allgemeine Fähigkeit zur Kortisonproduktion kann immens gesteigert werden. Nach lang dauernder Stimulation mit ACTH kann sich die Kortisonproduktion der Nebennierenrinde sogar verselbständigen. Neuronale und immunologische Mechanismen können neben ACTH auch direkt zur Kortisonfreisetzung aus der Nebenniere beitragen. Neurone erreichen die Nebennierenrinde dabei sowohl über das Mark als auch begleitend über Blutgefäße. Füttern führt bei Säuglingen zu einer verminderten Sensitivität der Nebennieren auf ACTH, Stimulation der angogenialen Region führt im Tierversuch zu verminderter ACTH- Ausschüttung. Ärger, Überforderung und Stress im Beruf führt zu morgendlich erhöhten Kortisonspiegeln, bei erhaltener Tagesrhythmik. Der Anstieg bleibt dabei solange erhalten, wie das Individuum noch kämpft. In dem Stadium in dem aufgegeben wurde (burnout), sinken die Kortisolspiegel wieder ab. Auch in anderen Gruppen mit schweren lang dauernden Stressbelastungen zeigt sich häufig ein abfallen des Kortisonspiegels im Verlauf. (Psychosomatic Medicine 62:286–292 (2000)). Wenn eine Belastung auftritt, für die eine Person keine Möglichkeit einer Lösung durch ihr eigenes Handeln sieht, an der sie mit all ihren bisher erworbenen Reaktionen und Strategien scheitert, so kommt es zu einer sog. „unkontrollierbaren Streßreaktion“. Sie ist durch eine langanhaltende Aktivierung cortikaler und limbischer Strukturen sowie des zentralen und peripheren noradrenergen Systems gekennzeichnet, die sich wechselseitig so weit aufschaukelt, daß es schließlich auch zur Aktivierung des HPA-Systems mit einer massiven und lang anhaltenden Stimulation der Cortisolausschüttung durch die Nebennierenrinde kommt. Beobachtungen an Versuchstieren deuten darauf hin, daß vor allem die aus unkontrollierbaren Belastungen resultierenden massiven und langanhaltenden Erhöhungen der Glucocorticoid-Spiegel zur Destabilisierung der bereits angelegten synaptischen Verbindungen und neuronalen Netzwerke führt. Im Zuge unkontrollierbarer Belastungen wird die Noradrenalinausschüttung vermindert, der cerebrale Energieumsatz gehemmt und die Bildung neurotropher Faktoren unterdrückt. Halten derartige Belastungen länger an, so kann es sogar zur Degeneration noradrenerger Axone im Kortex und zum Absterben von Pyramidenzellen im Hippokampus kommen. Eine Hippokampusatrophie ist Folge vieler Störungen (M. Cushing, Depression, Posttraumatische Belastungsreaktion, Schizophrenie, Demenz (auch schon im Vorstadium).., die mit einer Kortisonüberproduktion einhergehen. Hohe Kortisonspiegel unkontrollierbaren Streß, fördern die Auslöschung von erlernten Verhaltensreaktionen und führen zur Elimination vor allem solcher Verhaltensweisen, die für eine erfolgreiche Beendigung des Streß-Reaktionsprozesses ungeeignet sind. (Gerald Hüther: Die neurobiologische Verankerung von Erfahrungen und ihre Auswirkungen auf das spätere Verhalten Lindauer Psychotherapiewochen) Chronisch erhöhte Cortisolwerte verhindern, die Stressantwort „nach Gebrauch“ wieder ordnungsgemäß auf Normalbetrieb runterzuschalten. Der Daueralarm schwächt das Immunsystem im Kampf gegen vorhandene Krankheiten und in der Abwehr neuer Infektionen. Der Energiehaushalt kann nachhaltig leiden und begünstigt bestimmte Formen von Diabetes sowie Übergewicht. Ein Anstieg von Blutdruck und Blutfettwerten fördert die Arterienverkalkung und erhöht das Risiko für Durchblutungsstörungen und Herzerkrankungen bis hin zu Schlaganfall und Infarkt. Auch ein chronischer Cortisolmangel – möglicherweise die Folge eines Selbstschutzes des Organismus gegen eine Überreaktion der Stressantwort – wirkt sich negativ aus: Er macht stress- und schmerzempfindlicher, begünstigt Gefühle von Angst, Ausgebranntsein und Depression. Außerdem beeinträchtigt er die Gedächtnisbildung, weshalb Wissenschaftler derzeit einen Zusammenhang zwischen Stress und Demenzerkrankungen diskutieren (Geo 3/2002) Im ZNS ist die o.g. genannte Schädigung des Hippokampus und damit des des Gedächtnisses eine wesentliche Folge. Andrew Steptoe, Mark Cropley, Jayne Griffith, and Clemens Kirschbaum Job Strain and Anger Expression Predict Early Morning Elevations in Salivary Cortisol Psychosom Med 2000 62: 286-292. [Abstract] [Full Text] Owen M. Wolkowitz and Victor I. Reus Treatment of Depression With Antiglucocorticoid Drugs Psychosom Med 1999 61: 698-711.[Abstract] [Full Text]
Insgesamt betrachtet wird der menschliche Organismus durch die körperliche Streßreaktion innerhalb kürzester Zeit optimal darauf vorbereitet, einer drohenden Gefahr durch eine große motorische Aktion, durch eine Kampf- oder Fluchtreaktion, zu begegnen. Die körperlichen Funktionen, die für die Ausführung einer derartigen körperlichen Bewältigungsreaktion notwendig sind, werden angeregt, während die eher regenerativen Körperfunktionen (Verdauung, Fortpflanzung), die für die kurzfristige Auseinandersetzung mit einer akuten Gefahr weniger wichtig sind, gedrosselt werden. Diese umfassende körperliche Streßreaktion wird ermöglicht durch ein komplexes Zusammenspiel zwischen dem zentralen Nervensystem, dem vegetativen Nervensystem und dem Hormonsystem. Dabei spielt die Ausschüttung von Hormonen in der Nebennierenrinde (vor allem Cortisol) und im Nebennierenmark (v.a. Adrenalin) eine entscheidende Rolle. Zuviel Stress und zu lange anhaltender Stress kann zu Dauerschäden führen, Kortison spielt sowohl bei den nützlichen wie bei den schädlichen Effekten eine Rolle. Der Hippokampus ist dabei Steuerorgan und wichtiges Zielorgan im Kortisonregelkreis.
Stress und Krebs – Entwarnung
Stress kann den Verlauf von Herzerkrankungen ungünstig beeinflussen, und unzweifelhaft auch Depressionen oder Angsterkrankungen auslösen. Ob Stress auch das Krebsrisiko oder den Verlauf von Krebserkrankungen beeinflusst ist weiter strittig. Brustkrebs ist eine häufige und leider schwer berechenbare Krebserkrankung, die auch schon junge Frauen betreffen kann. Immer wenn Menschen von einer schweren Krankheit betroffen sind, fragen sie sich verständlicherweise, warum gerade jetzt und warum ich. Selbstvorwürfe und auch Schuldzuweisungen sind in solchen Situationen erfahrungsgemäß nicht selten und verständlich. Hinzu kommen bei Brustkrebs trotz guter Möglichkeiten einer prothetischen Versorgung die psychologischen Folgen des Verlustes der Brust und die Ängste vor einem Rezidiv der Erkrankung. Die Möglichkeiten die Prognose vorauszusagen sind noch immer begrenzt. Mehrere gute Studien sind inzwischen dem Zusammenhang zwischen Brustkrebs und Stress nachgegangen. Sehr interessant ist eine dänische prospektive Studie. 6689 Frauen aus Kopenhagen wurden 1981-3 über ihren wahrgenommenen Stresspegel befragt. Diese Frauen wurden bis 1999im Danischen Krebsregister nachverfolgt. Im Beobachtungszeitraum erkrankten 251 Frauen an Brustkrebs. Frauen mit der Angabe einer hohen Stressbelastung hatten ein Krebsrisiko von 0.60 (95% Konfidenzintervall0.37 – 0.97) für Burstkrebs verglichen mit Frauen mit niedriger Stressbelastung. Für jede Zunahme der Stressbelastung auf einer 6 Punkteskala ergab sich ein um 8% niedrigeres Krebsrisiko (Hazard Ratio 0.92, 0.85 – 0.99). Man vermutet, dass durch Stress der Östrogenspiegel sinkt, was das Brustkrebsrisiko vermindert. Die wissenschaftliche Suche nach Faktoren, die die Prognose beeinflussen umfasst auch Umwelteinflüsse und psychologische und soziale Faktoren. Ältere Studien weisen darauf hin, dass eine gute Betreuung in Selbsthilfegruppen und psychologische Unterstützung sowie Rückhalt in der Familie die psychologische Verarbeitung der Erkrankung erheblich erleichtern. Eine Studie von Spiegel et al Oct. 14, 1989, The Lancet (Vol. 2, No. 8668) hatte berichtet, dass Frauen mit metastasierendem Brustkrebs die eine ein Jahr dauernde intensive Gruppentherapie erhielten eine signifikant verlängerte Lebenserwartung hatten. Eine weitere Studie von Goodwin et al in Dec. 13, 2001,New England Journal of Medicine (Vol. 345, No. 12), konnte bei 158 Frauen diesen Effekt allerdings nicht reproduzieren. Die Frauen fühlten sich zwar wohl, lebten aber nicht länger. Die Daten ob schwerwiegende Lebensereignisse die Prognose der Erkrankung beeinflussen sind bisher auch sonst widersprüchlich. Britische Forscher sind jetzt nochmals der Frage nachgegangen ob Stress die Prognose der Brustkrebserkrankung beeinflusst. Die 170 Frauen wurden für das Jahr vor der Erkrankung befragt und 5 Jahre intensiv nachbeobachtet. Schwerwiegende Lebensereignisse und chronische schwere Belastungen wurden nach einer standardisierten Methode (Bedford College life events and difficulties schedule) erhoben. Beispiele für schwerwiegende Lebensereignisse oder chronische schwere Belastungen waren Scheidungen oder die Versorgung eines behinderten Kindes oder Angehörigen. Entgegen der Erwartung der Untersucher zeigten Frauen, die ein Jahr vor der Erkrankung oder in den 5 Jahren nach der Erkrankung einer erhebliche Stressbelastung ausgesetzt waren, sogar eine geringfügig bessere Prognose als Frauen die solchen Belastungen nicht ausgesetzt waren. Auch eine andere Untersuchung zuvor hatte eine ähnliche Tendenz erkennen lassen. Die Ergebnisse dieser Untersuchung sind in sofern bedeutsam, als es sich um eine qualitativ hochwertige Studie handelt, die die Patientinnen besonders ausführlich im Verlauf und nicht rückblickend untersuchte. Eine ähnliche Untersuchung war bereits 1992 im British Medical Journal veröffentlich worden und hatte zu ähnlichen Ergebnissen im ersten Jahr nach Operation geführt (Barraclough J, Pinder P, Cruddas M, Osmond C, Taylor I, Perry M. Life events and breast cancer prognosis. BMJ 1992; 304: 1078-1081). Fazit: Betroffene Frauen müssen bei lebensgeschichtlichen Belastungen nicht befürchten, dass dies Krebs auslöst oder die Prognose der Krebserkrankung verschlechtert. Diese Nachricht kann helfen die ohnehin schwierige Auseinandersetzung mit der Erkrankung leichter zu bestehen. Die Angst davor, durch Belastung den Verlauf der Erkrankung zu verschlechtern, wird oft auch von behandelnden Ärzten in der Betreuung der Patientinnen getriggert. Nicht selten führt das daraus resultierende ängstliche Schonverhalten zu einem unnötigen weiteren sozialen Rückzug, der ohnehin schon in ihrer weiblichen Identität getroffenen Patientinnen. Vorzeitige Rentenanträge, die durch solche Ängste motiviert sind, vermindern die Möglichkeiten sich wieder aktiv in die Gesellschaft zu integrieren und auch die Möglichkeiten sich von der ständigen Beschäftigung mit der Erkrankung abzulenken. Schuldzuweisungen, wenn ein Rezidiv auftritt, können den gerade dann nötigen Zusammenhalt in der Familie oder mit den Kollegen gefährden. Stress scheint bei Brustkrebserkrankungen jedenfalls nicht schuld am schlechten Verlauf zu sein. Ob dies für alle hormonabhängigen Tumore gilt ist unklar. Im Tierversuch verschlechtert Stress bei Mäusen die Prognose des Ovarialkarzinoms. Stresshormone binden dort an Rezeptoren direkt auf der Zelloberfläche und fördern dort das Wachstum von Blutgefäßen und anderen Faktoren, die das Tumorwachstum beschleunigen. Diese Auswirkung von Stress ließ sich im Mausmodell durch die Gabe von Propanolol unterbrechen. Nature 2006 Bei Menschen gibt es bisher keine derartigen Befunde. Möglicherweise schützt Stress also vor manchen Hormonabhängigen Krebserkrankungen, dies würde nicht ausschließen, dass andere nicht hormonabhängige Krebserkrankungen bei Menschen mit hoher Stressbelastung häufiger auftreten. Eine geringe Häufigkeitszunahme bei Frauen wurde aus Japan für den Dickdarmkrebs berichtet. Das Brustkrebsrisiko sinkt auch mit regelmäßiger körperlicher Bewegung ab. Sport und andere körperliche Aktivität verzögert die Menarche, und vermindert die Anzahl der ovulatorischen Zyklen. Frauen die Sport treiben sind dadurch zeitlebens weniger den im Eierstock produzierten Hormonen ausgesetzt, die für die Entstehung von Brustkrebs verantwortlich gemacht werden. Körperliche Aktivität vermindert zudem die Menge der biologisch verfügbaren Hormone durch Erhöhung des Spiegel an Sexualhormon bindendem Globulin. Auch eine Verminderung des Körpergewichtes und die damit verbundene Besserung der Insulinsensitivität sowie im immunstabilisierende Wirkungen von Sport oder körperlicher Bewegung könnten zu einem verminderten Brustkrebsrisiko von körperlich aktiven Frauen beitragen. Akutelle Daten von 110 599 amerikanischen Lehrerinnen die von 1995 bis 2002 beobachtet wurden, bestätigen jedenfalls die Ergebnisse älterer Studien, dass sportlich aktive Frauen seltener Brustkrebs bekommen. Arch Intern Med. 2007;167:408-415. Soweit dies untersucht ist, bestätigen Studien zudem, dass körperliche Schonung nach Krebserkrankungen im allgemeinen und Brustkrebs im Besonderen die Lebenserwartung verkürzen. Leider ist es aber Realität, dass viele Krebsüberlebende sich zurückziehen und auch körperliche Aktivitäten meiden. Auch die häufig auferlegten Einschränkungen, insbesondere das Vermeiden von Heben und Tragen bei Lymphödem scheinen schlecht begründet. In einer randomisierten und kontrollierten Studie mit 141 Frauen mit Lymphödem nach Brustkrebs wurde die Wirkung von langsam ansteigenden Gewichthebeübungen über ein Jahr untersucht. Die Patientinnen trugen ihre Kompressionstrümpfe über den betroffenen Arm während der Übungen. Die Frauen in der Gewichthebegruppe fühlten sich subjektiv besser und hatten weniger akute Exacerbationen ihres Lympödems. Der Rat wegen einem Lymphödem keine Kinder mehr hochzuheben, keine Einkaufstaschen mit dem betroffenen Arm mehr zu tragen scheint nach der Studienlage falsch. N Engl J Med 2009;361:664-73. siehe auch J Surg Oncol. 2000 Jun;74(2):95-8; discussion 98-9 und Br. J. Sports Med., January 1, 2009; 43(1): 32 – 38 J Clin Oncol 24:2765-2772. © 2006 by American Society of Clinical Oncology Journal of Clinical Oncology, Vol 24, No 18 (June 20), 2006: pp. 2765-2772 West J Nurs Res, June 1, 2009; 31(4): 437 – 461 J. Clin. Oncol., October 1, 2007; 25(28): 4396 – 4404
Stress am Arbeitsplatz
Anzeichen dafür, dass arbeitsbedingter Stress in einer Organisation möglicherweise ein Problem darstellt nach der Europäischen Agentur für Sicherheit und Gesundheitsschutz am Arbeitsplatz.
Gruppenverhalten
• gehäufte Beschwerden von den Beschäftigten, dass die Arbeit nicht zu schaffen ist, hohe Fehlzeiten, hohe Personalfluktuation, mangelhafte Einhaltung von Zeitvorgaben, disziplinäre Probleme, Mobbing, aggressive Kommunikation, Zurückziehen einzelner Personen durch Verringerung der Kontakte zu anderen Kollegen und Kolleginnen.
Arbeitsleistung
• Geringer Ausstoß oder geringe Qualität der Waren bzw. Dienstleistungen, Unfälle, unzulängliche Entscheidungen, Fehler.
Kosten
• Erhöhte Kosten durch Zuschläge bzw. gestiegene Gesundheitsausgaben, Inanspruchnahme von Gesundheitsdiensten.
individuell
Verhalten
• Tabak-, Alkohol- oder Drogenmissbrauch, Mobbing oder Schikane
Seelisch
• Schlafprobleme, Angstbeschwerden, Depressionen, Unfähigkeit zur Konzentration, Reizbarkeit, familiäre Beziehungsprobleme, Ausgebranntheit.
Körperlich
• Rückenprobleme, Herzprobleme, Magengeschwüre, Bluthochdruck, geschwächtes Immunsystem.
Stress und Multiple Sklerose
Überwiegende Schonung vermindert die Stresstoleranz und macht anfälliger. Deshalb sollte man, wenn man an einer MS erkrankt ist, gut darauf achten, wie viel Schonung, wie lange sinnvoll ist. MS-Patienten bedürfen im akuten Schub der Schonung, gehören aber nicht ins Bett – und schon gar nicht gleich in die Rente. MS- Schübe entstehen häufiger nach akutem Stress. Belastende Lebensereignisse verdoppeln nach einer neuen prospektiven Studie das Risiko eines neuen Schubes innerhalb von 4 Wochen bei MS- Kranken, Infekte verdreifachen dieses Risiko. Auch kleinere zwischenmenschliche Probleme können Schübe auslösen. Zwischenmenschliche Konflikte können durchaus einen Schub auslösen. Konflikte sind nicht immer vermeidbar, es könnte aber für MS-Patienten besonders bedeutsam sein, Stressbewältigungstechniken zu lernen und sich bei der Bewältigung psychischer Problem helfen zu lassen. Manche Studien geben Hinweise, dass verbesserte Stressbewältigungsstrategien, das Risiko eines Schubes vermindern.
- Ackermann KD et al.: Stressful life events precede exacerbations of multiple sclerosis. Psychosomatic Medicine. Vol. 64; 916-920,
- D Buljevac, W C J Hop, W Reedeker, A C J W Janssens, F G A van der Meché, P A van Doorn, and R Q Hintzen, Self reported stressful life events and exacerbations in multiple sclerosis: prospective studyBMJ 2003; 327: 646.[Abstract] [Abridged text] [Abridged PDF] [Full text] [PDF]
- D. C. Mohr, PhD, D. E. Goodkin, MD, P. Bacchetti, PhD, A. C. Boudewyn, PhD, L. Huang, BA, P. Marrietta, BA, W. Cheuk, BA and B. Dee, BA Psychological stress and the subsequent appearance of new brain MRI lesions in MS, Neurology 2000;55:55-61
- K. D. Ackerman, R. Heyman, B. S. Rabin, B. P. Anderson, P. R. Houck, E. Frank, and A. Baum, Stressful Life Events Precede Exacerbations of Multiple Sclerosis, Psychosom Med, November 1, 2002; 64(6): 916 – 920. [Abstract] [Full Text] [PDF]
- D. C. Mohr, D. E. Goodkin, S. Nelson, D. Cox, and M. Weiner Moderating Effects of Coping on the Relationship Between Stress and the Development of New Brain Lesions in Multiple Sclerosis, Psychosom Med, September 1, 2002; 64(5): 803 – 809. [Abstract] [Full Text] [PDF]
Gravierende traumatische Kindheitserfahrungen können möglicherweise Autoimmunerkrankungen im jungen Erwaschenenalter begünstigen. So jedenfalls das Ergebnis einer Nachuntersuchung von 15357 Erwachsenen die angegeben hatten als Kinder traumatisiert worden zu sein. Psychosomatic Medicine 71:243-250 (2009)

