Ab wann ist man übergewichtig?
Übergewicht und Adipositas werden anhand des BMI wie folgt klassifiziert (nach WHO):
| BMI kg/(m)2 | |
|---|---|
| Normalgewicht | 18,5 – 24,9 |
| Übergewicht | 25,0 – 29,9 |
| Adipositas Grad I | 30,0 – 34,9 |
| Adipositas Grad II | 35,0 – 39,9 |
| Extreme Adipositas Grad III | > 40 |
Die Definition von Übergewicht allein Anhand des BMI ist nicht umumstritten, da die Körperzusammensetzung (Körperfettgehalt, Anteil an Muskelmasse) nicht mit berücksichtigt wird. So kann ein sportlicher, sehr muskulöser Mensch trotz sehr niedrigem Körperfettanteil als übergewichtig gelten. Dennoch ist die Einteilung anhand des BMI für den überwiegenden Anteil der Menschen, die „Durchschnittsbevölkerung“ durchaus relevant.
Ist Übergewicht eine Krankheit?
Ebenso wie Nikotinabhängigkeit stellen Übergewicht und Adipositas zwar eine Krankheit im Sinne des ICD 10 dar, trotzdem werden sie in der deutschen Rechtsprechung nicht als behandlungspflichtige Erkrankungen angesehen. Die Behandlung dieser wichtigsten Risikofaktoren für die Gesundheit der Deutschen ist leider weiterhin überwiegend „Privatsache“.
Kostenübernahme der Krankenkassen für Behandlung und Prävention
Als Wahlleistung beteiligen sich die Krankenkassen auf Antrag manchmal an den Behandlungskosten. Warum die Vorbeugung hier, wo sie vergleichsweise effektiv eingesetzt werden könnte, aus der Leistungspflicht ausgeklammert wird, ist wenig nachvollziehbar. Nach aller Voraussicht würden eine effektive Prävention insgesamt erhebliche Krankheitskosten einsparen. Dennoch ist die therapeutische Unterstützung von Patienten mit Übergewicht – im Gegensatz zu beispielsweise einer Drogentherapie oder der Behandlung der Komplikationen des Übergewichts oder des Rauchens – weiterhin keine Regelleistung der Krankenkassen.
Wie viele Menschen sind übergewichtig?
Neben dem Rauchen zählt Übergewicht und Bewegungsmangel zu den wichtigsten Ursachen für schwere Erkrankungen in der westlichen Welt. Mehr als eine Milliarde Menschen sind übergewichtig, mindestens 300 Millionen von ihnen sind klinisch adipös (BMI über 30). In China, Japan und in manchen afrikanischen Ländern ist die Prävalenz von Adipositas deutlich geringer, in Samoa über 75%. Auch den Ländern wie China mit niedriger Adipositasrate, sind in manchen Städte fast 20% adipös. Insgesamt steigt der Anteil adipöser Menschen weltweit weiterhin an (WHO).
In Deutschland sind nach Befragungen etwas weniger als die Hälfte der Frauen (46,6%) und deutlich mehr als die Hälfte der Männer (60,5%) übergewichtig oder adipös. Die „Dunkelziffer“ könnte noch etwas höher liegen (RKI).
Ökonomische Folgen von Übergewicht und Adipositas
In den USA verursacht Übergewicht 6% der gesamten Gesundheitskosten, in Westeuropa zwischen 1% und 5% der gesamten Gesundheitskosten. In den USA geht man von 300.000 Toten durch Übergewicht pro Jahr aus. Übergewicht gilt dort als die 7. häufigste Todesursache (Wellman et al. 2022).
Mindestens 100 Milliarden US-Dollar sollen alleine die Gesundheitskosten von Übergewicht pro Jahr in den USA betragen. 33 Milliarden Dollar geben amerikanische Übergewichtige jährlich für Produkte aus, die das Gewicht reduzieren sollen. Insbesondere junge Frauen jeder Gewichtsklasse geben nicht unerheblich Geld fürs Abnehmen aufs Idealgewicht aus (Ball et al., 2003).
Weniger als 1/5 versuchen dies mit der empfohlenen Kombination von körperlichem Training und Kalorienreduktion (Serdula et al., 1999).
Bei einer Verlaufsuntersuchung bei über 19.000 Finnen über 15 Jahre führte Übergewicht bei 20 bis 64 jährigen im Durchschnitt zu 0,63 mehr Jahren an Arbeitsunfähigkeit, 0,36 mehr Jahren an koronarer Herzerkrankung und 1,68 mehr Jahren an Dauermedikation verglichen mit gleichaltrigen Normalgewichtigen. Besonders betroffen waren die, die schon im jüngeren Alter adipös waren (Visscher et al., 2004).
Eine schwedische Untersuchung zeigte, dass 10% der Krankmeldungen und Frühberentungen bei Frauen durch Übergewicht erklärt sind. Übergewichtige sind deutlich häufiger arbeitsunfähig (Narbro et al., 1996), (Belach, RKI, 1998).
In der Schweiz schätzt man die Kosten des Übergewichtes mit 2 691 Millionen Franken pro Jahr, die Kosten für medizinische Leistungen auf 1076 bis 1615 Mio Franken, entsprechen einem Anteil von 2,3-3,5% der Gesamtausgaben des schweizerischen Gesundheitswesens in 2003 ohne die Kosten für vermehrte postoperative Komplikationen, verlängerte Rehabilitation, Invalidität und Arbeitslosigkeit (Flegal et al., 2005).
Da chronische Gesundheitsprobleme (wie Typ 2 Diabetes oder Asthma) als Folge von Fettleibigkeit mit zeitlicher Verzögerung auftreten, ist in Deutschland wie in den meisten anderen OECD-Ländern mit einer Zunahme solcher Folgeerkrankungen und somit mit einem weiteren deutlichen Anstieg der damit verbunden Ausgaben zu rechnen.
Ursachen von Übergewicht
Übergewicht und Adipositas sind multifaktoriell bedingt, d.h. verschiedene Ursachen spielen bei der Entstehung von Übergewicht zusammen. Während der Lebensstil in den meisten Fällen der entscheidende Faktor ist, spielen auch andere Faktoren wie eine genetische Prädisposition, andere Erkrankungen und die Einnahme bestimmter Medikamente eine Rolle.
Auch psychosoziale und kulturspezifische Faktoren sowie Wohlstand spielen eine wesentliche Rolle.
Ernährung und Bewegungsmangel als Hauptursachen von Übergewicht
Werden mehr verwertbare Kalorien aufgenommen als verbraucht, so führt dies unweigerlich zu einer Gewichtszunahme.
Weniger Fett zu essen ist die häufigste angewandte Strategie, allerdings achten viele dabei nicht auf die tatsächliche tägliche Kalorienaufnahme. Die verminderte Fettaufnahme führt dabei entsprechend nicht immer zur verminderten täglichen Kalorienaufnahme, dann auch nicht zur erwünschten Gewichtsabnahme. Viele machen zusätzlich Sport, allerdings nur ein geringer Teil die in den amerikanischen Guidelines empfohlenen 150 min/Woche. Bewegungsmangel mit inadäquater bzw. unnötiger Nutzung von Autos ist einer der Risikofaktoren für eine Gewichtszunahme. Mehr Bewegung beginnt idealerweise im Alltag.
„Zeitmangel“ führt nicht nur zu verminderter Bewegung, sondern auch dazu, dass immer weniger Zeit für das Kochen aufgewendet wird. Fertiggerichte, zu große Portionen in Schnellrestaurants und die in Relation zu den Einkommen geringen Kosten für hochkalorische Lebensmittel sind an der Entstehung von Übergewicht beteiligt. Eine Studie an 3031 jungen Erwachsenen (18-30 Jahre alt im Jahr 1985-86 bis 2001, 15 Jahre Beobachtungszeitraum) zeigt eindrücklich, dass der regelmäßige Besuch von Fastfood-Restaurants zu Übergewicht und Insulinresistenz (beginnendem Typ 2 Diabetes) führt (Pereira et al., 2005).
Allein in den USA gibt es mehr als 200.000 Schnellrestaurants, der Konsum von Fastfood hat bei den amerikanischen Kindern von 2% des gesamten Energieverbrauchs in den späten 1970er Jahren auf 10% des gesamten Energieverbrauchs in den 1990er Jahren zugenommen und dürfte zwischenzeitlich noch weiter angestiegen sein.
In vielen wohlhabenden Ländern (in den Mittelmeerländern sieht es generell etwas besser aus) ist eine ungünstige Entwicklung der Ernährungsgewohnheiten zu beobachten. Der Energiebedarf wird zu weit mehr als der Hälfte durch Fett, niedermolekulare Kohlenhydrate, tierisches Eiweiß und Alkohol gedeckt, bedingt durch hohe Verzehrmengen von Fleisch und Wurst, Backwaren, Zucker und zuckerhaltigen Produkten sowie alkoholischen Getränken. Gleichzeitig werden zu wenig Brot und Getreideprodukte, Kartoffeln, Gemüse, Obst, Milch und Milchprodukte verzehrt.
Schon die konsequente Umsetzung einiger weniger diätetischer Basismodifikationen wie die Vermeidung kalorienhaltiger Getränke und die Reduktion des Fettanteils in der Ernährung (Streichfette, sichtbares Fett an Fleischprodukten) zugunsten komplexer Kohlenhydrate (Vollkorn-Getreideprodukte) kann zu einer erheblichen Gewichtsreduktion führen. Vollkornprodukte scheinen zumindest bei Älteren zudem auch das Herzinfarktrisiko signifikant zu senken (Mozaffarian et al., 2003).
Allerdings führt auch die Ernährungsumstellung nur dann zur Gewichtsabnahme, wenn auch die Kalorienmenge die gegessen wird, reduziert wird. Dies ist beim Austausch von Fett und Zuckern zwar einfacher, passiert aber nicht automatisch.
Führen Fernsehen, Internet und Social Media zu Übergewicht?
Fernsehen macht dick und begünstigt Diabetes, könnte eine einfache Formel lauten. In einer groß angelegten Studie (Hu et al., 2003) wurden 50.277 nicht-adipöse Frauen über einen Zeitraum von 6 Jahren beobachtet. Wer mehr Zeit vor dem Fernseher verbrachte, hatte in diesem Zeitraum ein deutlich erhöhtes Risiko, adipös zu werden. Diese Korrelation bestand auch dann noch, wenn man statistisch den Störfaktur korrigierte, dass Personen, die viel fernsahen, auch etwas weniger Sport trieben.
Entscheidend scheint zu sein, dass es sich um eine sitzende Tätigkeit handelt. Auch wer viel Auto fuhr und hauptsächlich im Sitzen arbeitete, hatte ein erhöhtes Risiko für starkes Übergewicht.
Heute kann man diese Risikofaktoren sicherlich noch um exzessiven Internetkonsum und die stundenlange Nutzung von Social Media Plattformen erweitern.
Selbst eine Person, die regelmäßig Sport macht, hat also ein höheres Risiko für Übergewicht, wenn sie zusätzlich viel fernsieht, viel im Auto unterwegs ist, viel im Sitzen arbeitet oder ähnliche hauptsächlich sitzende Tätigkeiten ausübt.
Die Faustregel für den Alltag lautet: Lieber stehen als sitzen, lieber gehen als stehen.
Genetische Ursachen von Übergewicht
Genetische (erbliche) Faktoren spielen für die Entstehung von Adipositas eine bedeutende Rolle. Mit Hilfe von Zwillings-, Adoptions- und Familienstudien konnte nachgewiesen werden, dass ein großer Teil der interindividuellen Unterschiede des BMI erblich bedingt ist (Bouchard et al., 1988; Stunkard et al., 1986).
Studien an gemeinsam oder getrennt aufgewachsenen Zwillingen ergaben, dass 60-80% der BMI-Varianz genetisch bedingt ist. Jedoch nicht nur Körpergewicht und Fettmasse, sondern auch die individuelle Gewichtszunahme bei Überernährung bzw. die Gewichtsabnahme unter Reduktionsdiät werden durch genetische Faktoren wesentlich beeinflußt.
Fast immer kann der adipöse Phänotyp als das Resultat einer Interaktion prädisponierender Erbanlagen mit Umweltfaktoren wie hyperkalorischer, fettreicher Ernährung und Bewegungsmangel interpretiert werden.
Solche Erbanlagen können beispielsweise mit einer vermehrten Nahrungsaufnahme, einem verminderten Energieumsatz oder einer bevorzugten Energiespeicherung in Form von Fett assoziiert sein. Diese Eigenschaften stellten in Zeiten limitierter Nahrungsressourcen und somit während des größten Teiles der menschlichen Evolution einen Selektionsvorteil dar und konnten so genetisch fixiert werden. Erst in der heutigen Zeit mit einer fast unlimitierten Nahrungsversorgung in einigen Regionen der Erde erweisen sich die gleichen Erbanlagen als ungünstig für Gesundheit und Überleben (Deutsche Adipositas-Gesellschaft).
Ähnliche Erkenntnisse ergeben sich auch aus entsprechenden Veröffentlichungen aus Zwillingsstudien. Bereits bei Säuglingen spielt die Ernährung allerdings eine Rolle. Stillen soll bis zu einem gewissen Grad vor Übergewicht schützen (Owen et al., 2005).
Folgen von Übergewicht
Übergewicht hat sehr viele unterschiedliche negative Auswirkungen auf den Körper und die Psyche. Einige der häufigsten Folgen von Übergewicht sind:
- Übergewicht im mittleren Alter verdoppelt etwa das Demenzrisiko im Alter unabhängig von anderen Folgekrankheiten.
- Übergewicht erhöht das Risiko für Depressionen (der Zusammenhang besteht in beide Richtungen: Depressionen begünstigen ihrerseits auch Übergewicht) (Milaneschi et al., 2019)
- Übergewicht ist einer der Hauptrisikofaktoren für Diabetes mellitus Typ 2. (Typ 1-Diabetes ist eine Autoimmunerkrankung wird nicht durch Übergewicht verursacht, allerdings kann auch bei übergewichtigen Typ 1 Diabetikern die Blutzuckereinstellung durch Gewichtsreduktion erleichtert und verbessert werden).
- Übergewicht begünstigt Bluthochdruck (arterielle Hypertonie) und Arteriosklerose: Bei Männern mittleren Alters mit mittelgradigem Übergewicht (BMI 32,5 bis 37,5 kg/m2) ist das Risiko einer arteriellen Hypertonie auf das zweifache, das Risiko eines Diabetes mellitus auf das dreifache gegenüber den Normgewichtigen erhöht.
- Unabhängig vom Blutdruck erhöht Übergewicht als eigenständiger Faktor das Risiko für Schlaganfälle und Herzinfarkte. Das Risiko ist umso höher, je früher im Leben das Übergewicht erworben wurde und je mehr Übergewicht im Verlauf des Lebens hinzugewonnen wurde.
- Übergewicht reduziert die allgemeine körperliche Fitness.
- Die Häufigkeit einer Impotenz oder erektilen Dysfunktion nimmt mit dem Übergewicht zu. Bei Gewichtsreduktion und körperlichem Training bessert sich auch die sexuelle Fitness, die Erektionsstörungen gehen zurück (Esposito et al., 2004)
- Übergewicht führt zu schlechterer Schlafqualität. Schlechter oder zu wenig Schlaf wiederum führt zu noch mehr Übergewicht.
- Übergewicht begünstigt Gallensteine In der Nurses‘ Health Study war bei Frauen das Gallensteinrisiko zwei- bis dreimal höher, wenn ein BMI > 30, verglichen mit einem BMI < 24, vorlag (Stampfer et al., 1992).
- Übergewicht führt zu mechanischen Problemen wie erhöhtem Gelenkverschleiß und Arthrose, was sich dann im mittleren bis höheren Lebensalter mit Gelenkschmerzen und Bewegungseinschränkungen bemerkbar machen kann.
- Erhöhte Tumorrate! Übergewicht erhöht das Risiko, an verschiedenen Krebserkrankungen zu erkranken (insbesondere Tumore des Dickdarms und der Gallenwege).
Weitere Folgen von Übergewicht können unter anderem sein: Fettstoffwechselstörungen, Fettleber und Fettleberhepatitis (NASH), Gicht, Lungenembolien und viele weitere.
Strategien zum Abnehmen
Dass gesunde Ernährung und mehr Bewegung die wesentlichen Komponenten sind, um Übergewicht zu reduzieren, ist den meisten Betroffenen durchaus bewusst. Diese Verhaltensänderungen werden prinzipiell von den meisten Übergewichtigen auch immer wieder angestrebt. Alleine der Erfolg ist langfristig oft bescheiden.
Die meisten Menschen, die abnehmen wollen, schaffen es nicht, sich längerfristig daran zu halten, halten sich nicht daran, sich mehrmals wöchentlich (mindestens 150min/Woche) sportlich zu betätigen und ihre Kalorienzufuhr zu reduzieren (Serdula, 1999).
Sport wirkt sich hierbei nicht nur unmittelbar durch die „verbrannten“ Kalorien auf das Gewicht aus, sondern führt auch nach dem Sport noch für Stunden bis Tage zu einer Verbesserung des Stoffwechsels (insbesondere bessere Insulinsensitivität).
Ziel einer Behandlung ist hier die Barrieren, die einer Verhaltensänderung im Wege stehen zu identifizieren und den Patienten zu helfen diese zu überwinden. Langfristige Veränderungen des Körpergewichtes widersetzen sich kurzfristigen Strategien, Langzeitinterventionen sind deshalb erforderlich.
Die Steuerung des Körpergewichtes ist komplex. Eine Vielzahl von biologischen Faktoren konnten von der Forschung in den letzten Jahren identifiziert werden. Die Umsetzung in bessere Behandlungsmöglichkeiten ist allerdings bisher nur begrenzt gelungen.
Medikamentöse Behandlung von Übergewicht
Eine Behandlung des Übergewichtes mit Medikamenten ist bisher wenig effektiv oder mit gefährlichen oder zumindest unangenehmen Nebenwirkungen assoziiert. Neuere wirksame Medikamente, die weniger Nebenwirkungen versprechen, sind teils noch unzureichend erprobt.
Medikamente, die den Verbrauch steigern, etwa mit erhöhter Thermogenese oder indem sie die Fettverbrennung anheizen, können meist auch den Blutdruck erhöhen, verursachen einen schnellen Puls und Schlafstörungen, teilweise Lungenarterienhochdruck und Herzklappenfehler (Siehe z.B. Sibutramin, Arznei-Telegramm).
Medikamente die die Fettresorption reduzieren (Orlistat), sind daran gebunden, dass auch weniger Fett konsumiert wird, sonst resultiert ein unangenehmer Durchfall, der peinlich sein kann, da oft auch die Stuhlkontrolle beeinträchtigt ist. Eine Kontrolle der Vitaminspiegel oder eine Substitution sind oft erforderlich, da fettlösliche Vitamine nicht unter Umständen nicht mehr ausreichend aufgenommen werden können.
Abnehmen mit Semaglutid (Wegovy)?
Unter dem Handelsnamen Wegovy wurde Semaglutid 2022 zur Behandlung von Adipositas zugelassen. Bereits zuvor war das Medikament in niedrigerer Dosierung als Antidiabetikum zugelassen. Die Zulassung gilt für Patienten mit einem BMI von über 30 kg/m² oder für Patienten mit einem BMI von mindestens 27, wenn bereits gewichtsbedingte Gesundheitsprobleme (Diabetes mellitus Typ 2, Bluthochdruck, ein stattgehabter Herzinfarkt u.a.) bestehen.
Das Medikament muss subkutan injiziert werden, dies erfolgt in der Regel einmal wöchentlich. Die bisherigen Studienergebnisse sind hinsichtlich des Gewichtsverlustes vielversprechend. Jedoch ist auch Medikament kein „Selbstläufer“: Zusätzlich zur Medikamenteneinnahme ist auch eine Lebensstiländerung erforderlich.
In einer Studie mit 1961 Teilnehmern, die alle den oben genannten Zulassungskriterien von Wegovy entsprechen, nahmen die Teilnehmer die das Medikament erhielten deutlich mehr ab als die Placebogruppe (-14.9% des Körpergewichts in der Semaglutid-Gruppe vs. -2.4% in der Placebogruppe. Die häufigsten beobachteten Nebenwirkungen waren Übelkeit und Erbrechen, meistens traten diese nur vorübergehend auf, wobei einige Probanden die Studie aufgrund der Nebenwirkungen vorzeitig abbrachen (Wilding et al., 2021).
Eine weitere Studie diskutiert auch potentielle schwerwiegendere Nebenwikungen von Semaglutid wie mögliche Assoziationen mit Bachspeicheldrüsen- und Schilddrüsenkrebs, die sich allerdings bisher nach den Ergebnissen der Studie nicht bestätigten (Smits et al., 2021).
Anzumerken ist auch, dass beide Studien finanzielle Mittel vom Hersteller des Präparats erhielten.
Letztenendes gilt weiterhin, dass eine medikamentöse Unterstützung des Abnehmprozesses nur dann in Frage kommt, wenn alle anderen Möglichkeiten ausgeschöpft wurden. Und auch dann selbstverständlich nur unter ärztlicher Aufsicht.
Eine möglichst frühzeitige Umstellung auf gesunde Ernährung und ausreichend Bewegung (möglichst bereits im Kindesalter) ist die beste Vorbeugung und die gesündeste Therapie von starkem Übergewicht.
Operative Behandlung von Übergewicht (bariatrische Operationen)
In seltenen Fällen, wenn sowohl durch Lebensstiländerungen, als auch durch medikamentöse Therapien bei extremer Adipositas (BMI von über 30 kg/m²) keine Gewichtsreduktion erreicht werden konnte oder gleichzeitig bereits erhebliche sekundäre Erkrankungen vorliegen, kann eine operative Behandlung der Adipositas in Frage kommen.
Diese so genannten bariatraischen OPs führen zwar oft zu sehr guten Erfolgen mit deutlicher und auch anhaltender Gewichtsreduktion, jedoch ist auch hier zu beachten, dass ernsthafte Nebenwirkungen nicht selten sind (siehe unten).
In Deutschland ist es oft schwierig ist, einen solchen Eingriff von den gesetzlichen Krankenkassen genehmigt zu bekommen, selbst wenn er tatsächlich indiziert ist. Daher werden bariatrische OPs um Kosten einzusparen oft im Ausland durchgeführt. Die Kenntnisse und Qualifikationen der Behandler sind dort oft unklar, die Komplikationsrate kann unter Umständen deutlich höher liegen als in spezialisierten Zentren in Deutschland. Auch kann es sein, dass bei Komplikationen einer auf eigene Kosten im Ausland durchgeführten bariatrischen OP die Folgekosten nicht vollständig von der deutschen Krankenkasse übernommen werden bzw. dass diese einen Teil der Kosten vom Versicherten zurückfordern.
Fett absaugen zur Gewichtsreduktion?
Das Absaugen von Fett hat zwar einen kosmetischen Effekt, hat aber gesundheitlich keine Vorteile. Die Risiken der Fettsucht bleiben nach dem (an sich bereits mit Risiken behafteten) Absaugen erhalten. Bluthochdruck, Fettstoffwechselstörung und Neigung zum Typ 2 -Diabetes lassen sich mit dem Absaugen nicht korrigieren (Klein et al., 2004).
Insbesondere lässt sich nur das oberflächliche subkutane Fett mit einer Fettabsaugung erreichen. Das besonders gesundheitsschädliche intraabdominelle Fett, das sich im Bauchraum um die Organe herumlegt, kann nicht abgesaugt werden. Tatsächlich gibt es Hinweise, dass es durch Absaugen des subkutanen Fettes kompensatorisch sogar zu einer Vermehrung des visceralen Fettes kommt (Benatti et a., 2012).
Allgemein haben auch normalgewichtige Menschen mit übergroßen Fettdepots im Bauchraum wie in den Muskeln ein erhöhtes Risiko für Folgeerkrankungen.
Magenverkleinerung, Magen-Bypass und ähnliche Verfahren
So genannte Gastroplastien, also Operationen, die den Magen verkleinern und so die Nahrungsaufnahme verringern sollen, führen oft zu guten Ergebnissen. Hierbei wird entweder ein großer Teil des Magens entfernt (Schlauchmagen-OP) oder mit einem so genannten Magenband verengt. Auch ein Magenbypass oder ein so genannter Roux-en-Y Bypass gehören hier zu den häufigeren Op-Verfahren.
Komplikationen bariatrischer Operationen
Die oben genannten operativen Verfahren zur Gewichtsreduktion führen zuverlässig zu einem Gewichtsverlust und reduzieren auch das Auftreten von Folgeerkrankungen des Übergewichts wie Typ 2 Diabetes und Bluthochdruck. Dennoch sollten solche bariatrischen OPs immer der letzte Ausweg sein, wenn alle anderen Möglichkeiter erfolglos ausgeschöpft wurden.
Nicht selten haben diese Operationen nämlich erhebliche Nebenwirkungen und Komplikationen. Je nach Art der Operation kann es in 1-7% der Fälle in den Tagen nach der bariatrischen OP zu so genannten Anastomoseninsuffizienzen oder Nahtinsuffizienzen kommen. Das bedeutet, dass die Naht an der Operationsstelle an Magen oder Darm nicht dicht ist und so Magen- oder Darminhalt in die Bauchhöhle austreten kann. Gefährliche Entzündungen (sog. Peritonitis) können die Folge sein. In vielen Fällen ist dann eine erneute OP oder zumindest die Anlage einer Drainage notwendig (Kassir et al., 2016).
In den Tagen und Wochen nach der bariatrischen Operation aber auch noch Jahre später können aufgrund von Verwachsungen und Narbensträngen (sog. Briden) oder so genannten inneren Hernien weitere Komplikationen auftreten. In bis zu 6% der Fälle kommt es hierdurch zu einer Passagestörung oder einem Magen- oder Darmverschluss (Ileus). Oft ist dann eine weitere Operation notwendig, die ebenfalls weitere Komplikationen mit sich bringen kann (Clapp et al., 2015).
Auch Vitaminmangel ist eine häufige Folge von Magenverkleinerungen und anderen bariatrischen Eingriffen. Neurologische Folgeschäden des Mangels Monate bis Jahre nach dem Eingriff sind dabei nicht ganz selten Schäden am Nervensystem. Periphere Neuropathien, Meralgia paresthetica, myotone Syndrome, posterolaterale Myelopathien und Wernicke-Enzephalopathien wurden im Bereich mehrerer Prozent der Operierten berichtet. Eine regelmäßige Versorgung vor allem mit Vitamin B1 und B12 muss deshalb besonders sorgfältig in der Nachsorge der Operation gewährleistet werden.
Der Jojo-Effekt
Beim Abnehmen von Gewicht oder Hungern reduziert sich der Grundumsatz. Wer also nach Gewichtsabnahme in seine alten Ernährungsgewohnheiten zurückfällt, gewinnt in der Regel schnell Pfunde dazu. Je mehr Diäten umso größer am Ende das Körpergewicht. Der Köper hat sich durch die Diät auf eine niedrigere Energiezufuhr eingestellt.
Unser Körper ist noch auf die Zeiten wiederkehrender Hungersnöte eingestellt, damals war die Fettspeicherung für Notzeiten überlebensnotwendig. Heute haben wir in den Industrieländern Nahrungsmittel im Überfluss, nur unsere Gene wissen nichts davon.
Diäten enden deshalb nicht selten in einer am Ende unerwünschten Gewichtszunahme. Ohne wirkliche Ernährungsumstellung und größeren Verbrauch durch mehr Bewegung lässt sich das Körpergewicht nicht dauerhaft reduzieren. Der Körper braucht für diese Umstellung Zeit. Eine Diät für wenige Wochen ist deshalb für eine dauerhafte Gewichtabnahme nicht sinnvoll und in den meisten Fällen nicht erfolgreich.
Fasten, Hungern, Heilfasten, angebliche Entschlackung und Darmreinigung münden mittelfristig regelmäßig in einer Gewichtszunahme. Überwiegend handelt es sich bei solchen „Diäten“ ohnehin um Märchen von Geschäftemachern, die an jedem Jojo-Effekt neu verdienen.
Zu den Adaptationsmechanismen des Körpers bei einer Diät („Nahrungsmangel“) gehören:
- Es kommt zu einer vermehrten Ausschüttung des Hormons Ghrelin und dadurch zu einer Anregung des Appetits und einer erneuten Zunahme des Körpergewichts.
- Zur Verminderung des Energieverbrauchs werden verschiedene Körperfunktionen gedrosselt Atmung, Herztätigkeit, allgemeiner Stoffwechsel gehen um bis zu 40% zurück.
- Die Körperzellen reagieren empfindlicher auf Insulin, der Blutzuckerspiegel sinkt nach Mahlzeiten schneller ab, wodurch schneller wieder ein Hungergefühl eintritt und die Fettverbrennung nimmt ab.
- Es wird vermehrt Wachstumshormon ausgeschüttet.
Als Faustregel gilt: Nach einer Gewichtsabnahme von 10% des Körpergewichts benötigt der Körper 500 kcal weniger pro Tag und das dauerhaft. Mit einer von Anfang an langfristig ausgelegten Strategie zum Abnehmen, kalorienreduzierter Mischkost und konsequent dauerhaft mehr Bewegung lässt sich der Jojo-Effekt vermeiden.
Körperliche Betätigung erhöht den Verbrauch und vermindert damit die Umschaltung des Körpers auf Sparflamme, sie stabilisiert außerdem den Kreislauf, der bei reinem Fasten durch Mangelerscheinungen nicht mehr richtig reguliert werden kann.
Übergewicht bei Kindern
Auch bei Kindern und Jugendlichen hat der Anteil an Übergewichtigen in den letzten Jahrzehnten zugenommen. 11% bis 19% der Jungendlichen sind krankhaft übergewichtig, nur 5% dieser Jungendlichen schaffen es später ihr Gewicht zu reduzieren. Im Gegenteil: Personen in Industrieländern nehmen zwischen dem 20. und 60. Lebensjahr durchschnittlich etwa 20 kg an Gewicht zu.
Hierbei spielt einerseits die Reduktion des Stoffwechselsumsatzes nach Beendigung des Wachstums, aber auch die meist reduzierte körperliche Aktivität durch Beruf und andere Faktoren mit zunehmendem Alter eine Rolle.
Entsprechend wichtig ist die Vorbeugung bei den Kindern und Jugendlichen. Übergewicht ist häufig vergesellschaftet mit anderen verhaltensabhängigen gesundheitlichen Risikofaktoren wie Rauchen, exzessivem Alkoholkonsum und Bewegungsmangel. Auch diese Verhaltensweisen werden nicht selten bereits im Jugendalter und jungen Erwachsenenalter „erlernt“ und nur wenigen gelingt es dann, diese später wieder abzulegen.
Ein möglichst frühes Ansetzen präventiver Maßnahmen ist hier also entscheidend und beginnt in erster Linie beim Verhalten der Eltern.
Sind ein oder beide Elternteile adipös, so steigt das Risiko für ein Kind, adipös zu werden, auf 40 % an. Neben der Vorbildfunktion der Eltern hinsichtlich ihres eigenen Gewichts, können sowohl Vernachlässigung, als auch Überbeschützung und Verwöhnung zur Entstehung von Übergewicht bei Kindern beitragen.
Sowohl bei Erwachsenen, als auch bei Kindern ist ein höheres Vorkommen von Adipositas in den unteren sozialen Schichten nachgewiesen.
Auch Komplikationen des Übergewichts können bereits im Kindesalter anfangen. Eine beeinträchtigte Glukosetoleranz findet sich bei 25% der übergewichtigen Kinder zwischen 4 und 10 Jahren und bei 21% der übergewichtigen Jugendlichen, ein latenter Diabetes bereits bei 4% der übergewichtigen Jugendlichen.
Am meisten belastet Kinder und Jugendliche das Aussehen, das Ausgelachtwerden oder -in extremen Fällen- die soziale Ausgrenzung. Dadurch können bereits schwere Schäden für das ganze Leben gesetzt werden.
Fettverteilungsmuster
Der Quotient aus Taillen- und Hüftumfang (waist-hip-ratio, WHR) ist ursprünglich als ein Parameter für die Charakterisierung der abdominalen Adipositas identifiziert worden. Er sollte bei Männern unter 1,0 und bei Frauen unter 0,85 liegen. Die übermäßige Fetteinlagerung im Bauchbereich oder zentrale Fettverteilung (zu viel viscerales Fett) gilt als besonders risikoreich für organische Komplikationen, insbesondere Herzkreislauferkrankungen und Diabetes mellitus. Diese so genannte abdominelle Fettleibigkeit ist auch eines der Merkmale eines so genannten metabolischen Syndroms.
Das Verteilungsmuster ist teilweise genetisch bedingt und geschlechtsspezifisch. Männer haben eher die ungünstigere zentrale Fettverteilung. Auch Stress soll eher die zentrale Fettverteilung begünstigen. Umgekehrt kann eine abdominelle Fettleibigkeit den Regelkreis zwischen Hypothalamus, Hypophyse und Nebennieren stören, und so ihrerseits Stressreize auf den Körper und insbesondere die Cortison-Ausschüttung erhöhten (Vicennati et al., 2000).
Manche Untersuchungen gehen sogar davon aus, dass eine schlanke Taille und kräftige Hüften unabhängig von einander einen schützenden Effekt auf das Herz-Kreislaufsystem haben (Siedelt et al., 2001).
Ein weiterer Parameter für die Klassifizierung der Adipositas ist der Taillenumfang. Ein leicht bzw. stark erhöhtes Risiko liegt vor, wenn der Taillenumfang bei Männern über 94 bzw. 102 cm und bei Frauen über 80 bzw. 88 cm liegt (Pouliot et al., 1994).
Ein Taillenumfang über 100 cm ist eine sehr gute Vorhersage für eine Insulinresistenz und damit den drohenden Diabetes bei beiden Geschlechtern (Wahrenberg et al., 2005).
Je nach Fettverteilungstyp zwei Formen der Adipositas unterschieden werden: Ist der Quotient aus Taillen- und Hüftumfang (waist-to-hip ratio) bei Männern größer als 1,0 bzw. bei Frauen größer als 0,85, spricht man von einem androiden (männlichen) oder abdominellen (Bauch) Fettverteilungsmuster (Stammfettsucht). Dieser Typ hat die höchsten Risken.
Bei einem niedrigeren Quotienten liegt eine gynoide (weibliche) oder gluteal-femorale Fettverteilung vor (periphere Adipositas) mit geringeren Risiken. Bei mäßigem Übergewicht stellt der Fettverteilungstyp ein wichtiges Kriterium zur Beurteilung des gesundheitlichen Risikos der Adipositas dar.
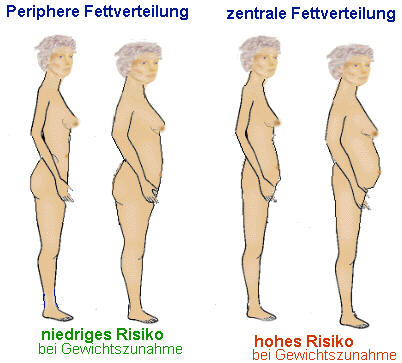
Die Beziehung zwischen BMI und Insulinresistenz/Diabetes sowie andern vaskulären Risikofaktoren ist unzweifelhaft. Unzweifelhaft ist auch, dass bei zentraler Fettverteilung dieses Risiko zusätzlich erheblich erhöht ist. Warum das so ist, ist noch nicht genau bekannt. Möglichweise ist es keine reine Ursache- Wirkungsbeziehung sondern beide Störungen haben zu Teil auch gemeinsame Wurzeln. Möglicherweise spielen die endokrinen (hormonellen) Funktionen der abdominellen Adipozyten (Bauchfettzellen) hier eine wesentliche Rolle.
Diäten-Dschungel: Welche Diäten sind sinnvoll und welche nicht?
In den letzten 50 Jahren gibt es eine ständige Zunahme von Diätempfehlungen. Es gibt eine unüberschaubare Vielzahl verschiedenster Schlankheitsdiäten, die sich von »sinnvoll« über »weniger sinnvoll« bis hin zu »gefährlich« einordnen lassen.
Nahezu jedes Lebensmittel wird irgendwann einmal als ideales Mittel zum Abnehmen propagiert. Teilweise versprechen die Erfinder der Diäten mit Anpreisungen wie »ohne Hungern schlank und fit«, »fünf Pfund in drei Tagen« wahre Wundererfolge. Kurzfristige Diäten nehmen proportional zum Übergewicht zu, und begünstigen über den JoJo-Effekt auch langfristig Übergewicht.
Besonderes Risiko ist hier besonders bei Pubertierenden die Entwicklung einer Anorexie oder Bulimie.
Die beste Diät ist eine Ernährungsumstellung mit einer bewussten, ausgewogenen Ernährung, die viel Obst, Gemüse und Vollkornprodukte, wenig Fleischprodukte und eine moderate Menge an gesunden Fetten enthält. Entgegen den allgemeinen Ernährungsempfehlungen aller damit befasster Wissenschaftler werden Mangeldiäten jeder Art empfohlen.
Generell gilt: Wenn Sie Ihr Gewicht reduzieren wollen, sollten Sie Ihre tägliche Kalorienzufuhr dennoch nicht unter 1200- 1500 Kalorien täglich reduzieren. Bei weniger als 1000 Kalorien ist in der Regel keine ausgeglichene Ernährung mehr möglich und Mangelerscheinungen sowie Eiweißabbau (Muskelverlust) drohen.
Je energieärmer und einseitiger eine Diät ist, desto höher ist der Wasserverlust in den ersten Tagen, desto größer der scheinbare Gewichtsverlust. Besonders ungünstig und gefährlich ist die Einnahme von Abführmitteln oder gar Entwässerungstabletten (auch wenn sie pflanzlichen Ursprungs sind).
Alle sehr einseitigen Diätformen sind für eine gesunde und gefahrlose Gewichtsabnahme nicht geeignet. Nur eine langfristige Ernährungsumstellung, die trotz Kaloriendefizit eine ausgewogene Ernährung gewährleistet, eignet sich zum nachhaltigen Abnehmen.
Kurzfristige Diäten führen über den regelmäßigen JoJo-Effekt meist zu einer anschließenden Gewichtszunahme, die oft über dem vorherigen Gewicht liegt.
„Low carb“ vs. „Low fat“ Diäten
Während lange Zeit die Fettreduktion als einzig sinnvolle Methode zum Abnehmen propagiert wurde und der Grundsatz „Fett macht fett“ quasi gesellschaftlicher Konsens war, haben sich inzwischen auch „Low Carb“-Diäten -also Diäten mit reduzierter Kohlenhydratzufuhr- mehr und mehr als Alternative etabliert.
Wissenschaftliche Untersuchungen kommen zu unterschiedlichen Ergebnissen, ob eine Kohlenhydrat-Reduktion oder eine Fett-Reduktion bessere Abnehmerfolge bringt. Insgesamt scheinen die Ergebnisse beider Methoden sich sehr zu ähneln, sowohl was den Gewichtsverlust angeht, als auch hinsichtlich der Auswirkungen auf kardiovaskuläre Risikofakten (Naude et al., 2022).
Alle Diäten, die wenig Kalorien enthalten führen zur Gewichtsabnahme, unabhängig von der Zusammensetzung der Ernährung.
Zu beachten ist, dass Low Carb Diäten in den ersten Tagen und Wochen einen etwas höheren Gewichtsverlust bewirken können, der sich im weiteren Verlauf dann allerdings ausgleicht. Das ist darauf zurückzuführen, dass der Körper bei einer Low Carb Diät anfangs mehr Wasser verliert: Kohlenhydratspeicher (Gylkogen) im Körper werden bei kohlenhydratarmer Ernährung abgebaut und hieran gebundenes Wasser (etwa 3 g Wasser auf 1 g Glykogen) wird ausgeschieden.
Trans-Fette: Diese Fette sollte man meiden!
Unzweifelhaft ist, dass man -egal ob man sich nun insgesamt eher fettlastig oder eher kohlenhydratlastig ernährt- so genannte Trans-Fette meiden sollte. Trans-Fettsäuren entstehen beim Härten ungesättigter Fettsäuren in Pflanzenölen oder bei der industriellen Härtung von Pflanzenölen. Transfette sind höher erhitzbar, halten länger, neigen weniger zur Oxidation, sind billiger.
Viele Margarinen, Karoffelchips, Erdnussflips und andere Snacks, manche Süßigkeitsriegel, Backwaren, Snacks, und sonstige Fertiggerichte enthalten vergleichsweise relativ hohe Konzentrationen an Transfetten. Lesen sie die Produktbeschreibungen. Je weniger Transfette umso besser, einen sicheren Transfettgenuss gibt es nicht. Die Studienlage diesbezüglich ist eindeutig.
Transfette fördern die Entstehung von Diabetes, Herz- und Gefäßkrankheiten, Krebserkrankugen und Allergien und tragen vermutlich auch zur Entstehung von Alzheimer (Ginter et al., 2016).
Speiseöle und -fette mit hohem Gehalt an ungesättigten Fettsäuren wie Sonnenblumenöl, Keimöle und Olivenöl sollten bevorzugt verwendet werden.
Schnelle Kohlenhydrate und Zucker
Bei Kohlenhydraten hingegen sollte solche bevorzugt werden, die den Blutzuckerspiegel nur langsam steigen lassen, insbesondere Kohlenhydrate mit niedrigem glykämischen Index. Insbesondere zugesetzter Zucker hat einen sehr hohen glykämischen Index, sorgt für ein schnelles Auf und Ab des Blutzuckerspiegels und sollte daher möglichst vermieden werden. Die Reduktion der Zuckeraufnahme kann – zusammen mit anderen Maßnahmen – einen wichtigen Beitrag zur Risikoverminderung der Fettleibigkeit und der klinischen Folgen der Fettleibigkeit leisten. Insbesondere mit Zucker gesüßte Getränke sollten vermieden werden (Malik et al., 2022).
Empfehlungen der Deutschen Gesellschaft für Ernährung
Die Empfehlungen der Deutsche Gesellschaft für Ernährung (DGE) werden zwar teilweise kritisch betrachtet und geben nicht immer zwangsläufig in allen Aspekten den aktuellen Stand der Wissenschaft wieder. Grundsätzlich sinnvoll sind jedoch diese an den Empfehlungen der DGE orientierten Grundsätze für eine vollwertige Kost:
- Vielseitig, aber nicht zu viel
- Nicht vollständig auf Fett oder Kohlenhydrate verzichten
- Auf ausreichende Proteinzufuhr achten, vorzugsweise pflanzliche Proteine
- Würzig, aber nicht salzig
- Wenig Süßes
- Mehr Vollkornprodukte
- Reichlich Gemüse, Kartoffeln und Obst
- Weniger tierisches Eiweiß
- Trinken mit Verstand, keine mit Zucker gesüßten Getränke
- Öfter kleine Mahlzeiten
- Schmackhaft und nährstoffschonend zubereiten
Richtwerte für die Energiezufuhr
Richtwerte für die Energiezufuhr Erwachsener mit leichter körperlicher Tätigkeit:
| Alter (Jahre) | Männer (kcal / Tag) | Frauen (kcal / Tag) |
| 19 bis 24 | 2600 | 2200 |
| 25 bis 49 | 2400 | 2000 |
| 50 bis 64 | 2200 | 1800 |
| 65 und älter | 1900 | 1700 |

