- Müssen Sie sich ständig waschen, oder müssen Sie ständig saubermachen
- Müssen Sie alles kontrollieren
- Quälen Sie Gedanken, die Sie als unsinnig empfinden, die Sie loswerden wollen, aber die nicht verschwinden wollen.
- Brauchen Sie für ihre Alltagsaktivitäten viel länger als andere
- Kommen Sie ständig zu spät
- Machen Sie sich ständig Gedanken ob alles ordentlich und symmetrisch ist
Dann sind Sie möglicherweise auf dieser Seite richtig.
Die Zwangskrankheit betrifft mehr als eine Million Menschen in Deutschland. Nur 10–15% werden irgendwann ganz symptomfrei, 50 % der Patienten leiden lebenslang unter den Symptomen. Da die Symptome den Betroffenen peinlich sind, versuchen sie lange diese zu verheimlichen, es dauert deshalb meist lange bis eine Behandlung eingeleitet wird. Die meisten Patienten finden nicht den Weg zu einer effektiven, störungsspezifischen Erfolg versprechenden Behandlung. Nicht selten wird auch immer noch unzureichend behandelt. Je früher behandelt wird, um so eher kann die Behandlung auch helfen. Dass jemand auf der Treppe noch einmal umkehrt um zu sehen, ob er seine Tür wirklich abgeschlossen hat, dass jemand alles etwas genauer nimmt als andere, mehr grübelt, zweifelt, mal über seine Gedanken erschrickt, oder abergläubisch ist, gehört noch zu den häufigen kleinen Unterschieden zwischen gesunden Menschen. Erst wenn dies alles exzessiv wird und auch bei bestem Willen gar keinen Sinn mehr macht, Alltagstätigkeiten und die Funktionsfähigkeit beeinträchtigt sind, spricht man von einer Zwangsstörung. Da werden dann nicht vor dem Essen oder nach dem Besuch der Toilette besonders intensiv die Hände gewaschen um die Bakterien oder den Schmutz loszuwerden, viele Betroffene verbringen Stunden damit, sich immer wieder die Hände zu waschen, oft bis die Haut an den Händen völlig ruiniert ist. Sie verbringen Stunden damit die Konservendosen in der Speiskammer genau an den richtigen Platz zu stellen um ihre Ängste einzudämmen. Sie fahren abends noch 4x die Runde um den Block um zu sehen, dass sie wirklich keinen Unfall verursacht haben, und dennoch kann sie der Zweifel aus dem Haus treiben lieber nochmals 4 Runden zu drehen, um nur sicher sein zu können. Sie geraten in Panik, wenn sie ihre Rituale nicht genauestens einhalten können, befürchten ständig, dass sie die Kontrolle über sich verlieren könnten. Manche müssen ständig beten, um „verbotene“ Gedanken ungeschehen zu machen, andere befürchten ständig, dass sie anderen Menschen etwas schlimmes antun könnten. Man sieht z.B. einen roten Fleck und hat die Vorstellung, es könnte Blut sein. Man fasst eine Türklinke an, oder gibt jemandem die Hand und befürchtet, sie sei mit Bakterien verseucht. Man meint sich unbedingt waschen zu müssen. Es entstehen innere Unruhe, und Angst. Die Hände müssen gewaschen werden, um die Unruhe zu verringern. Manchmal kann die Unruhe und Anspannung scheinbar nur durch gedankliche Rituale, wie z.B. Zählen, oder gedankliches Widerholen von Wörtern vermindert werden. Werden solche Rituale nun häufiger ausgeführt, kommt es zwar kurzfristig zur Beruhigung, aber leider auch zur Verfestigung und Chronifizierung der ursprünglichen Befürchtung: ,,Wenn ich die Hände nicht gewaschen hätte, hätte ich mich mit Aids infiziert“, oder: ,,Nur wenn ich bis 13 zähle, kann ich mich beruhigen“. Auf diese Weise verschlimmert sich die Situation von Mal zu Mal, der Zwang nimmt zu und ein Teufelskreis von zwanghaften Ritualen beginnt. Oft werden diese dann schon „vorbeugend“ eingesetzt. Viele Menschen mit einer Zwangsstörung sind extrem in ihrer Lebensgestaltung eingeschränkt. Menschen mit einer schweren Zwangsstörung sind meist nicht arbeitsfähig und auch nicht in der Lage Partnerschaften aufrecht zu erhalten. Oft ist der ganze Tagesablauf von den Zwängen bestimmt. Kontrollzwänge, Waschzwänge, Rituale verschiedenster Art und Ängste sowie sekundäre Depressionen bestimmen nicht selten den ganzen Tagesablauf und manchmal noch die Nacht. Die Patienten sind oft Gefangene ihrer Ängste und Rituale, zu kaum etwas anderem mehr fähig. Bei Panikkrankheit und Zwangskrankheit entwickelt sich gehäuft eine komorbide Depression (Punktprävalenz ca.30% bzw.40%, Lebenszeitprävalenz 50 –60% bzw.ca.70%). Es besteht eine 50%ige Komorbidität von Persönlichkeitsstörung und Zwangsstörung dabei handelt es sich nicht nur um zwanghafte Persönlichkeiten, sondern auch vermeidende, abhängige und passiv-aggressive, sehr selten histrionische und Borderline-Persönlichkeiten. Cluster C Störungen überwiegen also. Diese Störungen zeigen vor allem die Eigenschaften ängstlich und furchtsam. Bei einem Mangel an Selbstvertrauen besteht ein ausgeprägtes Bedürfnis nach sozialer Anerkennung und Akzeptanz, und aufgrund der Angst vor Alleinsein und Verlassenwerden werden eigene Bedürfnisse denen des sozialen anderen untergeordnet. Es gibt Ähnlichkeiten zwischen Zwängen und Abhängigkeiten bei beidem besteht ein starker Drang zur Wiederholung immer des gleichen Vorgangs, obwohl bewusst ist, dass er zu einer Schädigung der eigenen Person führt. Bei beidem besteht Krankheitseinsicht mit einem Wissen um Schadhaftigkeit. Im Unterschied wird Sucht wird stärker als zur eigenen Person gehörig empfunden (Ich-synton) Zwang wird häufiger als sinnlos wahrgenommen. Zwangsrituale können viele Stunden des Tages in Anspruch nehmen, oft bleibt dann wenig Zeit und Energie für die Verrichtungen des täglichen Lebens und den Broterwerb. Unsicherheit und Entscheidungsschwierigkeiten behindern im Kontakt, in Schule und Ausbildung wie im Berufsleben.
Bei fast der Hälfte der Kranken beginnt die Störung in der Kindheit. Im Durchschnitt wird die Diagnose erst nach 9 Jahren gestellt, erst nach 17 Jahren wird nach Studien, wenn überhaupt, eine Behandlung aufgenommen. Eine möglichst frühzeitige Behandlung mit bestimmten Antidepressiva in Kombination mit einer Verhaltentherapie kann oft, aber leider nicht immer, helfen. In der Psychotherapie können die Patienten lernen, dass sie ihre Ängste aushalten können ohne die Rituale auszuüben. Die Medikamente normalisieren bei Wirksamkeit den Hirnstoffwechsel. Leider begeben sich viele Patienten aus Scham nicht in Behandlung, oft wird immer noch falsch oder zuwenig intensiv behandelt.
Meist beginnt die Störung harmlos. Leichte Symptome ohne dass die Diagnose gestellt werden muss sind sehr häufig, auch bei Gesunden.
Zwangkranke <-> zwanghaften Persönlichkeit
Bei einer zwanghaften Persönlichkeit werden die Kontrollhandlungen als zur Person und zum Charakter zugehörig (ichsynton) erlebt, d.h. die Betroffenen sind stolz auf ihr Verhalten und können oftmals nicht verstehen, warum andere Menschen die betreffenden Dinge anders handhaben.Die zwanghafte Persönlichkeitsstörungen sind bei Patienten mit Zwangsstörung eher selten. Es handelt sich um unterschiedliche Störungen. Zwangkranke dagegen leiden unter ihren Gedanken und Handlungen. Bei einer zwanghaften Persönlichkeit handelt es sich um eine Persönlichkeitsstörung, die durch Gefühle von Zweifel, Perfektionismus, übertriebener Gewissenhaftigkeit, ständigen Kontrollen, Halsstarrigkeit, Vorsicht und Starrheit gekennzeichnet ist. Es können beharrliche und unerwünschte Gedanken oder Impulse auftreten, die nicht die Schwere einer Zwangsstörung erreichen. Meist leidet bei einer zwanghaften Persönlichkeit (im Gegensatz zur Zwangsstörung) eher die Umgebung als der Betroffene.
Hier soll es um Zwangskranke gehen
Die häufigsten Inhalte von Zwängen und Beispiele zugehöriger Zwangsgedanken und -handlungenVerunreinigung bzw. Kontamination (Vorstellung, durch den Kontakt mit als gefährlich betrachteten Substanzen wie z.B. Schmutz, Keime, Urin, Kot, Blut, Strahlung, Gifte Schaden zu erleiden) – dazugehöriger Zwangsgedanke z.B.: Der Kamm des Frisörs war mit dem AIDS-Virus infiziert- dazugehörige Zwangshandlungen z.B.: Arzt aufsuchen; den Körper nach AIDS-Symptomen absuchen; Hände und Haare waschen; alles sterilisieren, was andere Personen berühren könnten. Diese Ängste verschieben sich nicht selten auch, so berichtet ein Patient früher sei es die Angst vor Bakterien gewesen, inzwischen sei es die Angst vor Nanoteilchen. Er wisse dass das unsinnig sei, wisse auch, dass im Prinzip im Wasser genauso viele Nanoteilchen seien, wie sonst, wenn er etwas anfasse, dass es gar kein ganz sauberes Wasser ohne Teilchen im Nanobereich gebe. Dennoch müsse er das Hände waschen durchführen, um sich zu beruhigen.
Physische Gewalt (gegen einen selbst oder gegen andere, verursacht durch einen selbst oder durch andere)-dazugehöriger Zwangsgedanke z.B.: Ich werde meinem Baby etwas antun-dazugehörige Zwangshandlungen z.B.: Nicht mehr mit dem Kind allein sein;- Rückversicherung suchen; Messer oder Plastiktüten verstecken
Tod dazugehöriger Zwangsgedanke z.B.: Mein Partner könnte tot sein-dazugehörige Zwangshandlungen z.B.: Vorstellung dieser Personen als lebendig-
Zufälliges Unglück z.B. Unfall, Krankheit- dazugehöriger Zwangsgedanke z.B.: Ich könnte jemand mit dem Auto angefahren haben- dazugehörige Zwangshandlungen z.B.: Krankenhäuser oder Polizei anrufen; Strecke nochmals abfahren; das Auto auf Spuren eines Unfalls absuchen
Symmetrie/Präzision Alles muss exakt sein, Patienten verbringen oft Stunden damit ihren Schreibtisch oder Schlafzimmerschrank zu ordnen, genau richtig auf Pflastersteinen zu gehen,
Sozial unangepasstes Verhalten (z.B. Ausrufen peinlicher Sachen, Verlust der Kontrolle)- dazugehöriger Zwangsgedanke z.B.: Ich werde gleich etwas Obszönes rufen- dazugehörige Zwangshandlungen z.B.: Versuche, »die Kontrolle zu behalten«; Vermeidung sozialer Situationen; dauerndes Fragen anderer, ob das Verhalten in bestimmten Situationen akzeptabel war
Sex (übermäßige Beschäftigung mit Sexualorganen unakzeptables sexuelles Verhalten)- dazugehöriger Zwangsgedanke z.B.: Ich werde jemanden vergewaltigen- dazugehörige Zwangshandlungen z.B.: Versuch, nicht mit potentiellen Opfern allein zu sein; Versuch, derartige Gedanken aus dem Kopf zu verbannen
Religion (z.B. blasphemische Gedanken, religiöse Zweifel)- dazugehöriger Zwangsgedanke z.B.: Ich werde meine Speisen dem Teufel anbieten- dazugehörige Zwangshandlungen z.B.: Gebete; Aufsuchen religiöser Hilfe Beichte; Gott als Ausgleich etwas anderes anbieten
Ordentlichkeit (z.B. Dinge müssen am richtigen Platz sein, Handlungen auf die richtige Art (nach einem bestimmten Muster oder mit einer bestimmten Häufigkeit) ausgeführt werden)- dazugehöriger Zwangsgedanke z.B.: Wenn ich meine Zähne nicht auf die richtige Art und Weise putze, muss ich noch mal von vorne anfangen, solange bis ich es richtig mache -dazugehörige Zwangshandlungen z.B.: Wiederholung einer Handlung mit einer »guten« Häufigkeit; Wiederholung, bis es sich »richtig anfühlt«. In diese Kategorie gehören auch Wiederholungen, wenn bei einer Handlung etwas „Böses oder Schlechtes“ gedacht wurde. So berichtet ein Patient, dass er immer wieder die Treppe rauf und runter gehen müsse, wenn er etwas böses gedacht habe beim Treppen gehen, so lange bis er das wieder gut gedacht habe. Bei einem anderen tritt dies eher beim durch eine Türe in der Wohnung gehen auf, dieser kann die Zwangshandlung auch an seine Ehefrau delegieren, die dann nicht selten stundelang durch die Tür geht. Die Kontrolle von Gegenständen kann sich auf alles mögliche beziehend wie Wasserhähne, Türen, Küchengeräte, Bilder, Schreibutensilien Konservendosen, …die alle kontrolliert werden müssen, bevor alltägliche Aktivitäten in Angriff genommen werden können.
Etwas verlieren schon für Gesunde ist die Angst etwas wichtiges zu verlieren oder die Kontrolle ob der Geldbeutel wirklich noch in der Handtasche oder Hosentasche ist, nichts außergewöhnliches. Manche Zwangskranke können solche Gedanken und die daraus folgenden Kontrollen bis zu Stunden bei Kleinigkeiten beschäftigen. So berichtet ein Patient, dass er große Schwierigkeiten habe seine Kleidung in die Waschküche zu bringen, da er diese bis zu 30x ausschütteln müsse um sicher zu sein, dass er nichts wichtiges darin vergessen habe. Ein anderer kann Geldscheine nur dann abgeben, wenn er diese mehrfach geschüttelt hat um sicher zu sein, dass kein anderer Schein daran klebt, einkaufen sei ihm damit fast unmöglich und wenn überhaupt nur mit großen Vorbereitungen möglich.
Unsinn (z.B. bedeutungslose Phrasen, Bilder, Melodien, Wörter, Ziffern)- dazugehöriger Zwangsgedanke z.B.: Hören der Titelmelodie einer Fernsehserie »im Kopf« während einer anderen Tätigkeit (z.B. beim Lesen)- dazugehörige Zwangshandlungen z.B.: Wiederholtes Durchlesen der Passage, solange bis die Melodie nicht mehr auftaucht.
Datenschutz: wie andere öffentlich diskutierte Ängste wird auch die Angst vor Missbrauch mit den persönlichen Daten nicht selten zu einem Thema der Zwangsgedanken mit entsprechenden darauf folgenden Zwangshandlungen. So berichtet ein Patient, er müsse einen großen Aufwand betreiben, damit sein privater Briefwechsel nicht in fremde Hände gelange, man könne nie wissen, ob es nicht Menschen geben könnte, die irgendein Wissen über ihn ausnützen würden. So brauche er beispielsweise viel Zeit um seine private Post so zu vernichten, dass nichts darauf mehr lesbar sei und es auch nicht mehr zusammensetzbar sei. Er wisse zwar dass die unsinnig sei, dass er gar nicht so wichtig sei, dass sich jemand so für ihn interessieren würde, dass dieser den Aufwand betreiben würde zerrissene Papierstücke aus seiner Mülltonne wieder zusammen zu setzen, dennoch werde er die Beunruhigung nicht los, wenn er nicht stundenlang damit beschäftigt sei, alles so klein gerissen zu haben, dass nicht mehr als ein Buchstabe auf einem Papierfetzen sei, den er wegwerfe. Alleine die Beseitigung der Werbung koste Stunden.
Aufbewahren und Sparen die Angst etwas wichtiges zu verlieren, kann dazu führen dass Abfälle, alte Zeitungsartikel, defekte Elektrogeräte….. gesammelt werden, was bis zum Messie- Syndrom gehen kann.
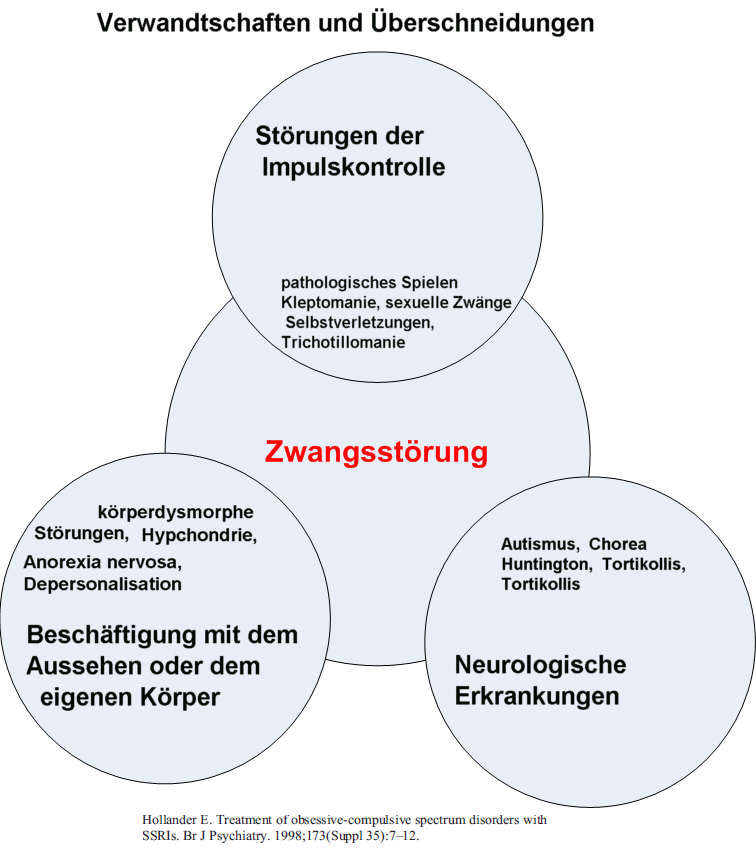
Verwandte und dem Zwangsspektrum zugehörige Störungen: Ticstörung , Tourette-Syndrom, selbst zugefügte Kratzwunden, Trichotillomanie, Messie- Syndrom, Dysmorphophobie, Hypochondrie, Nägelkauen. Organische Schädigungen die Zwangssymptome auslösen können: jede Schädigung der Basalganglien, Enzephalitis, Manganintoxikation, Schädelhirntraumen, Neuroakanthozytose, Chorea CO- Vergiftung, frühkindliche Hirnschädigung.
Einige Patienten haben zwanghafte Befürchtungen, dass das Sprechen über den Zwang ihn noch schlimmer oder noch realer macht oder sogar dazu führen kann, dass sie ihre Gedanken ausführen. Hier ist es wichtig, zwischen Denken und Handeln zu unterscheiden. Wir können unsere spontanen Gedanken nur sehr begrenzt steuern. Wenn wir versuchen, einen Gedanken zu unterdrücken, bekommen wir ihn nicht mehr aus dem Kopf. Wir können aber lernen, mit unseren Gedanken umzugehen. Dies geht umso einfacher je mehr wir alle unsere spontanen Gedanken akzeptieren lernen. Sie geben oft nur mehr oder weniger bildhafte Auskunft über unsere Gefühle. Die Gedanken können als sehr peinlich empfunden werden, z. B. wenn sie die Verunreinigung durch Kot oder Sperma betreffen. Patienten mit sehr schweren Problemen, insbesondere wenn umfangreiche Zwangshandlungen eine Rolle spielen, können wegen dem Ausmaß beschämt sein, in dem ihre Zwangsgedanken außer Kontrolle geraten sind, v. a. da viele Patienten ihre eigenen zwanghaften Gedanken als an sich völlig sinnlos betrachten
Patienten haben oft die Befürchtung, dass die Zwangsgedanken ein Zeichen von Schizophrenie darstellen (was vielleicht zur Folge hat, dass sie jederzeit in die Psychiatrie zwangseingewiesen werden könnten). Wenn die Gedanken oder Impulse Gewalt oder andere illegale oder moralisch verwerfliche Dinge betreffen, fürchten Patienten häufig, dass die Therapeuten veranlassen könnten, dass sie eingesperrt werden. Bei Geisteskrankheiten wie bei der Schizophrenie können die Patienten, im Gegensatz zu Zwangsgedanken, nicht mehr zwischen ihren Gedanken und der Realität unterscheiden. Jemand mit einer unbehandelten, akuten Schizophrenie kann es z.B. für ganz real halten, dass er vom Nachbarn durch die Steckdose bestrahlt wird, oder andere seine Gedanken lesen können und auch direkt beeinflussen können. Bei Zwangsgedanken wissen Sie zumindest überwiegend, dass es sich um übertriebene Befürchtungen handelt.
Die Inhalte von Zwangsgedanken und Zwangshandlungen sind offensichtlich nicht kulturspezifisch. Jedenfalls findet eine Studie bei japanischen Betroffenen die selben Symptomcluster, die man zuvor in westlichen Gesellschaften gefunden hat. Das Ergebnis dieser Studie an asiatischen Betroffenen weist auf eine psychobiologische Erklärung der Symptome hin. (Am J Psychiatry 2008 165: 251-253 [Abstract] )
Charakteristische Merkmale von Zwangserkrankungen: nach Dr. Nicolas Hoffmann (Berlin) durchgeführten verhaltenstherapeutischen Fortbildung bei der Gesellschaft für Angewandte Psychotherapie und Verhaltensmedizin (APV) in Münster, 22.3.96 Thema: Therapie von Zwangsstörungen
1) Häufig wird der Zwang nicht von einem Gefühl der Angst begleitet, sondern der Betroffene berichtet ein Gefühl von Ekel. Oftmals herrscht bei den Erkrankten eine Stimmung der Gereiztheit oder eine leichte Katastrophenstimmung vor. Auf die Frage, was könnte passieren, wenn sie das Zwangsritual nicht ausführen würden, können die Patienten in der Regel keine konkreten Angaben machen. Wenn sie solche Vorstellungen haben, wie z.B. die Angst, sich mit einer Krankheit zu infizieren, dann sind es eher Rationalisierungen ihres Handelns (=sekundäre Rationalisierung), d.h. der Versuch, sich selbst gegenüber für das gezeigte ungewöhnliche Verhalten einen plausiblen Grund zu geben.
2) Das Problem verschwindet, wenn jemand dabei ist, dem man die Verantwortung zuschieben kann.
3) Die Patienten berichten häufig, in der betreffenden Situation ein Unvollständigkeitsgefühl zu empfinden oder auch eine Art Trance, die alles vor den Augen verschwimmen lässt, z.B. würde die Hand sich wie automatisch bewegen.
4) Patienten geben das Gefühl an, dass alle Kriterien, die sie anwenden könnten, um z.B. eine Handlung als abgeschlossen zu bewerten, ihnen zu schwammig vorkommen.
5) Gestörtes Handlungsgedächtnis. Die Patienten können schlecht zwischen durchgeführten und vorgestellten Handlungen unterscheiden, was ein Hinweis auf das Vorliegen einer tief greifenden kognitiven Störung sein dürfte. Das sich von der Situation lösen können bzw. aus dieser heraus zu gehen, fällt dem Zwangspatienten sehr schwer und dauert unter Umständen so lange wie die Handlung selbst.
6) Die Patienten entwickeln Hilfestellungen, wie z.B. Sprache, Rhythmen oder auch Pfeile an der Wand, um mit ihrem Zwang zurechtzukommen, d.h. das Zwangsritual so perfekt und vollständig wie möglich ausführen zu können.
7) Nach Ausführen der kritischen Handlung bleibt noch eine beträchtliche Restspannung bestehen: „Vielleicht ist es doch nicht richtig abgelaufen“. Zur innerlichen Klärung auf Korrektheit einer Handlung wiederholt der Zwangspatient oftmals noch einmal die Körperposition, in der er die Handlung ausgeführt hat oder er nimmt eine mentale Rekonstruktion der ausgeführten Handlung vor. Er befindet sich dabei auf der Jagd nach dem Gefühl der Sicherheit, dass er die Handlung wirklich und auch richtig ausgeführt hat, was sich jedoch nicht so recht einstellen will.
Häufig muss jemand aus der Umgebung helfen, dieses Gefühl von Sicherheit herzustellen, indem er die Fragen des Zwangspatienten auf stereotype Weise beantwortet. Unter Umständen wählt der Patient auch das Mittel einer leichten Selbstverletzung, um sich einen Stimulus zu geben, der ihn empfindungsmäßig und auch gedanklich aus der den Zwang hervorrufenden Reizkonstellation herausführt.
8) Das Kontrollverhalten des Zwangspatienten ist nicht quantitativ, sondern qualitativ anders. Ein Zwangserkrankter, der seine Umgebung kontrolliert, tut dies nicht, um konkrete Gefahren von sich und anderen abzuwehren, sondern um ein diffuses Gefühl der Gefahr zu überwinden.
9) Zwangspatienten drehen die Beweispflicht um, d.h. wir müssen ihnen unsere Sichtweise beweisen, d.h. z.B. begründen, warum es nicht nötig ist, sich über hundertmal am Tag die Hände zu waschen.
10) Kontrollzwänge weisen in der Regel einen schleichenden Beginn auf, Kontaminationsängste mit den dazugehörenden Reinigungsritualen haben einen schlagartigen, genau benennbaren Beginn, der von den Betroffenen häufig als ein brutaler Ausbruch der Erkrankung erlebt wurde.
Zwangserkrankung sind leider keine seltenen Störungen, immerhin sind etwa 1 bis 2% der Bevölkerung davon betroffen. Bedauerlicherweise sind die meisten nicht oder nicht in einer adäquaten Behandlung. Epidemiologische Studien schätzten, dass die Lebenszeitprävalenz bei 2,5% der Allgemeinbevölkerung liegt, die 1-Jahresprävalenz bei 1,5-2,1%. Der Beginn liegt bei Männern meist im 6.-15. Lebensjahr, bei Frauen meist zwischen 20 und 29 Jahren. Unbehandelt haben die meisten einen chronisch schwankenden Verlauf mit Symptomverschlechterung. Es gibt Hinweise auf eine erbliche Komponente. Manchmal treten gleichzeitig andere psychische Störungen wie Angsterkrankungen Tics oder Depressionen auf.
3 Fragen die Helfen die Diagnose zu stellen:
- Haben Sie immer wieder Gedanken, die Ihnen Angst machen und die Sie nicht los werden, obwohl Sie es versuchen?
- Waschen Sie sehr häufig Ihre Hände, sind sie bei Ihren persönlichen Dingen auf extreme Sauberkeit bedacht?
- Müssen Sie Dinge in übertriebenem Maße überprüfen?
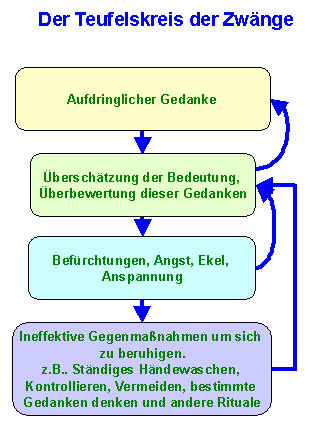
Wenn ein aufdringlicher Gedanke eine negativ bewertete Bedeutung erhält, wird er so zum zwanghaft sich aufdrängenden Gedanken, Zwangsgedanken (Definition siehe unten). (Gedanken kann man nur sehr bedingt kontrollieren, man kann nicht etwas nicht denken. Unser Gehirn ist kein Computer, wir können nichts von der Festplatte löschen. Wenn wir angestrengt versuchen einen Gedanken zu vermeiden, kommt er gerade deshalb). Sie sind fast immer quälend, der Patient versucht häufig erfolglos, Widerstand zu leisten. Die Gedanken werden als zur eigenen Person gehörig erlebt, selbst wenn sie als unwillkürlich und häufig abstoßend empfunden werden. Dies versetzt den Betroffenen in Unruhe und Erregung und erzeugt Handlungsbedarf, der aber nur kurzfristig durch ein Handlungsritual zu neutralisieren ist. Zwangshandlungen beenden also die Exposition gegenüber Zwangsgedanken, führen aber nur zu einer kurzfristigen Erleichterung im Sinne einer Befindlichkeitsverbesserung. Sie treten um so eher auf, wenn sie zu einer Verbesserung der Befindlichkeit führen (Reinforcement). Ferner lernt der Patient im Verlauf der Störungsentwicklung, Situationen zu vermeiden, die Zwangsgedanken oder Zwangshandlungen auslösen (Vermeidungsverhalten). Zwangshandlungen oder -rituale sind Stereotypien, die ständig wiederholt werden. Sie werden weder als angenehm empfunden, noch dienen sie dazu, an sich nützliche Aufgaben zu erfüllen. Der Patient erlebt sie oft als Vorbeugung gegen ein objektiv unwahrscheinliches Ereignis, das ihr Schaden bringen oder bei dem sie selbst Unheil anrichten könnte. Im allgemeinen wird dieses Verhalten als sinnlos und ineffektiv erlebt, es wird immer wieder versucht, dagegen anzugehen. Angst ist meist ständig vorhanden. Werden Zwangshandlungen unterdrückt, verstärkt sich die Angst deutlich.
Seit den 60er Jahren ist eine erfolgreiche Behandlung mit Verhaltenstherapie möglich Marks I.M. (1975) Behavioral treatments of phobic and obsessive-compulsive disorders: a critical apprasial. In: Hersen J. et al. (eds.) Progress in Behaviour Modification. New York: Academic Press 1975. Marks I.M. (1978) Exposure treatments: conceptual issues. In: Agras W.S. (eds.) Behaviour Modification: Principles and Applications. Boston: Little, Brown & Co 1978. In etwa zeitlich parallel zur Entwicklung der Verhaltenstherapie der Zwangstörung wurde die Wirksamkeit des Antidepressivums Clomipramin bei Zwangskranken nachgewiesen.Lopez-Ibor J.J.Jr., Fernandes-Cordoba E. (1967) La monoclorimipramina en enfermos resistentes a otros tratamientos. Actas Uso Ep Neurol Psiquiatr 1967; 16: 119-147. Die Wirksamkeit dieser Substanz war dabei unabhängig von der antidepressiven Wirkung, aber zeitlich verzögert im Vergleich zur depressionslösenden Wirkung. Häufig stellt sich eine weitere Verbesserung noch viele Wochen nach dem ursprünglichen Wirkungseintritt ein (z.B. nach 16-20 Wochen)
Wichtig zu wissen für jede Behandlung ist: Gedanken und Tatsachen müssen unterscheiden werden. Das Unterlassen der Rituale führt nicht dazu, dass die Zwangsbefürchtungen wahr werden, die Unruhe nimmt nur kurzfristig zu, schon bald wird sie weniger. Die Verhaltenstherapeuten nennen diesen Effekt ,,Habituation“ oder zu deutsch Gewöhnung. Hierdurch verlieren die beunruhigenden Situationen allmählich Ihre Bedrohlichkeit zwanghafte Gedanken und Rituale müssen nicht mehr eingesetzt werden. Von großer Bedeutung für die Generalisierung des therapeutischen Effektes ist, dass die Konfrontation mit nachfolgender Reizverhinderung so bald als möglich in das Verhaltensrepertoire des Patienten selbst übernommen wird, so dass der Patient zwischen den therapeutischen Sitzungen zu Hause vorher vereinbarte Situationen üben kann (Ziel des Selbstmanagement). Notwendige Ergänzungen der Behandlung bestehen im begleitenden Ausbau vorher vernachlässigter Alltagsaktivitäten und der Normalisierung sozialer Beziehungen. Die Therapieziele des Patienten werden sowohl symptombezogen als auch bezüglich der Veränderungen in anderen Problembereichen erfasst. Die Ziele sollen möglichst konkret und nachprüfbar formuliert werden. Es genügt also nicht, als Therapieziel „Ich will meine Zwänge loswerden“ zu definieren. Globale Therapieziele müssen in kleine, überschaubare Therapieziele unterteilt werden. Um die Therapiemotivation zu fördern, ist eine Unterteilung in kurz- und langfristige Ziele hilfreich, bei der symptombezogenen Zielanalyse auch die Festlegung von Wochenzielen. Hierbei sind direkte Zeitangaben (z.B. Duschzeiten) oder Angaben von Häufigkeiten (z.B. des Herd-Kontrollierens) sinnvoll. Im Grunde geht es bei dieser Zielfestlegung um eine Unterstützung in der Normklärung des Patienten. Patienten, die beispielsweise mehrere Jahre lang an einem Waschzwang litten, berichten über eine ausgeprägte Normunsicherheit („Wo beginnt zwanghaftes Händewaschen? Wie häufig seift man normalerweise dabei die Hände ein?“). Bei der Zielanalyse ist von großer Bedeutung, dass die Ziele des Patienten, und nicht die Vorstellungen des Therapeuten maßgeblich sind. Der Therapeut muss eventuell bei einem Waschzwang Hygienestandards akzeptieren, die nicht die seinen sind. Im Einzelfall muss mit dem Patienten diskutiert werden, ob das von ihm angegebene Ziel therapeutisch vertretbar ist oder ob es noch im Bereich des Zwangsverhaltens liegt. Dr. Nicolas Hoffmann (Berlin) durchgeführten verhaltenstherapeutischen Fortbildung bei der Gesellschaft für Angewandte Psychotherapie und Verhaltensmedizin (APV) in Münster, 22.3.96 Thema: Therapie von Zwangsstörungen
- Zwangsstörungen begleiten die Patienten in der Regel den größten Teil ihres Lebens
- Verhaltenstherapie und bestimmte Antidepressiva sind die Mittel der Wahl in der Behandlung
- Bei Kindern sollte die Verhaltenstherapie vor den Antidepressiva versucht werden.
- Bei Erwachsenen ist meist schon zu Beginn, bei schweren Fällen immer, eine Kombinationsbehandlung sinnvoll
- Im Rahmen der Verhaltenstherapie sollte definitiv ein Konfrontationstraining stattfinden.
Zur Verhaltenstherapie
Die in vivo-Exposition gilt als therapeutische Intervention der Wahl bei Zwangshandlungen (50-80% Erfolg bei Wasch- oder Kontrollzwängen,( Klepsch, R., Wlazlo, Z. & Hand, I. (1991) Zwänge. In: R. Meermann & W. Vandereycken: Verhaltenstherapeutische Psychosomatik in Klinik und Praxis. Stuttgart: Schattauer.). Zunächst werden die Situationen therapeutenbegleitet aufgesucht. Kommt es bei einem Patienten mit Waschzwang beim Berühren einer Türklinke zur Angst, sich zu kontaminieren und damit zum Drang, sich in ritualisierter Form die Hände zu waschen, so übt dieser Patient im Expositionstraining, Türklinken zu berühren. Er wird dabei einen Spannungsanstieg verspüren, aber gleichzeitig die Erfahrung machen, dass die Anspannung auch ohne Ausübung des Waschrituals von selbst wieder abfällt. Er wird also am eigenen Erleben lernen, dass es sich bei dem Spannungsanstieg um eine erschöpfliche physiologische Reaktion handelt, die im Verlaufe der Expositionsübung immer schwächer auftritt, bis es bei Berührung der Türklinke kaum noch zu Angst kommt (Habituation). Hat er diese Situation erfolgreich gemeistert, wird er die nächstschwierigere Situation in Angriff nehmen (graduierte Exposition). „Im Gegensatz zur kognitiven Verhaltenstherapie mit Reizkonfrontation ist die Wirksamkeit psychoanalytischer Therapieverfahren sowie von Gesprächstherapie bei primären Zwangsstörungen nicht belegt. Die klinische Erfahrung zeigt, dass Psychoanalyse und andere Therapieformen bei Zwangsstörungen kaum wirksam sind, insbesondere bezüglich einer Verminderung der Zwangssymptomatik. Bei gleichzeitig vorhandener Psychose oder schwerer Depression sollte der medikamentösen Behandlung der Vorzug gegeben werden, hier ist oft keine Belastbarkeit für eine Exposition vorhanden.“ U. Voderholzer, Zwangsstörungen; Fortschr Neurol Psychiatr 2005; 73: 526-547
Scheint der Betroffene das Therapierational verinnerlicht zu haben, soll möglichst bald ins Selbstmanagement übergegangen werden, d.h. der Patient übt die zwangsauslösende Situation allein und bespricht Erfolge und Probleme mit dem Therapeuten in der nächsten Sitzung. Ebenso ist es bei einer stationären Therapie wichtig, frühzeitig Auslösesituationen in dem natürlichen Umfeld des Patienten aufzusuchen (Expositionstraining Zuhause, am Arbeitsplatz).
Die wichtigsten Komponenten des Expositionstrainings sind:
1) die Erfahrung, auch ohne Zwangsritual eine Spannungsreduktion als natürliche physiologische Reaktion zu erreichen;
2) eine realistische Wahrnehmung der ausgelösten (meist negativen) Gefühle und Kognitionen; die Korrektur verzerrter Kognitionen und Selbstbilder (z.B.: „es gibt keine hundertprozentige Sicherheit“, „auch ich kann und darf Wut verspüren“); ;
3) eine Intensivierung der therapeutischen Beziehung durch die emotionsreiche Zusammenarbeit an realen Problemfeldern der Patienten (bei Übungen in privater Umgebung sollte allerdings stets auf Anwesenheit einer dritten Person geachtet werden);
4) die direkte Symptomreduktion, wobei zur Stabilisierung der Fortschritte häufige Wiederholungen notwendig sind.
Um einen guten Übungseffekt zu erreichen und die kognitive Meidung durch Abgeben der Verantwortung an den Therapeuten zu verhindern, wird vor jeder Übung die Entscheidung der Patienten erneut eingeholt. Zudem versucht der Therapeut durch Ansprechen des gedanklichen und emotionalen Zustandes eine vollständige Beteiligung der Patienten zu gewährleisten und eine kognitive Meidung (wie z.B. an etwas anderes denken, in gedanklichen Ritualen „alles wiedergutmachen“ etc.) zu umgehen.
Etwa 50 bis 70% der Zwangskranken Patienten, die zu einer Verhaltenstherapeutischen Behandlung motiviert werden können, erreichen dadurch eine ganz wesentliche Verbesserung ihrer Symptome (Hand I. (1995) Ambulante Verhaltenstherapie bei Zwangsstörungen. Fortschr Neurol Psychiat 1995; 63 (Sonderheft 1): 12-19. ).
| Häufig anzutreffende Problembereiche bei zwangserkrankten Patienten |
|---|
| Hohe Verletzbarkeit und Kommunikationsstörungen in engen Zweierbeziehungen |
| Hohe Norm- und soziale Unsicherheit |
| Soziale Überanpassung |
| Risikoangst (mit gleichzeitigem Streben nach Hundertprozentigkeit der Vorhersagbarkeit von Ereignissen) und Entscheidungsschwäche |
| Existentielle Angst |
| Angst vor sozialen Lebensanforderungen und Selbstverantwortung |
| Sexuelle Störungen, oft mit Angst vor der vermeintlichen eigenen Triebhaftigkeit |
| Ausgeprägte Hyperflexion der eigenen Person und Krankheitssymptomatik |
Nicht zu unterschätzen ist die interaktionelle Funktionalität der Zwänge, zumal die direkten Angehörigen häufig als Handlanger der Zwänge fungieren, indem sie z. B. Kontrollen für den Erkrankten übernehmen müssen. Dieser kann durch die Unterwerfung aller unter den „Zwang der Zwänge“ (Hand, I. (1992) Verhaltenstherapie der Zwangsstörungen. In: I. Hand, W.K. Goodman & U. Evers (Hrsg.) Zwangsstörungen: Neue Forschungsergebnisse. duphar med communication, Band 5. Berlin, Heidelberg etc.: Springer Verlag) latent aggressiv Kontrolle über sein soziales Umfeld ausüben. Der Zwang kann im partnerschaftlichen oder familiären Machtkampf zur Waffe werden. Häufig dient er als Schutzwall zur Distanzierung vor übergriffigen Bezugspersonen, wenn im Familiensystem keine anderen Modi der Abgrenzung gelernt oder toleriert wurden. Menschen, die unter Zwangsstörungen leiden sind häufig selbstunsicher und von ihren Bezugspersonen abhängig. Depression treten im Verlauf häufig als Komplikation auf. Benzodiazepin- und Alkoholabhängigkeit treten gehäuft auf und erschweren die Behandlung. In der krankheitsbedingten sozialen Isolation gewinnen Angehörige deshalb eine große Bedeutung. Ein wichtiger Bestandteil symptombezogener Interventionen sind deshalb Angehörigengespräche über die Zwangserkrankung. Nach einer Krankheitsaufklärung geht es gerade bei Zwangshandlungen häufig darum, die Angehörigen zu motivieren, sich nicht mehr in die Ausübung der Zwänge einbinden zu lassen (z.B. Kontrollen zu übernehmen, Rückversicherungen zu geben, oder selbst den auferlegten Hygienestandards des Zwangssystems zu entsprechen). Eine klare Distanzierung von den Zwangsverhaltensweisen ist die beste Unterstützung des Betroffenen für die weitere Zukunft. Strategien zur Unterstützung im Expositionstraining zu Hause werden besprochen, wenn im individuellen Fall der Angehörige vom Betroffenen als Kotherapeut ausgewählt wurde. Die Einbeziehung von Angehörigen als Kotherapeuten beim Expositionstraining muss jedoch im Einzelfall unter Berücksichtigung interaktioneller Probleme sehr sorgfältig überlegt werden, da eventuell die Krankenrolle des Patienten festgeschrieben wird oder die „Machtverhältnisse“ in der Familie zuungunsten des Patienten beeinflusst werden.
Die Behandlung hat viele Ähnlichkeiten zur Behandlung von Angststörungen dies gilt auch für die oft zur Psychotherapie zusätzlich nötige pharmakologische Behandlung.
Dass Expositionsverfahren in der Therapie von Zwangsstörungen das Mittel der Wahl sind, ist unbestritten. Das sehen alle Leitlinien so. Nach einer aktuellen Studie geben etwa 91% der Verhaltenstherapeuten in ihren Kassenanträgen an, Konfrontationsverfahren zu planen. In der Studie werden nun Patienten zur Realität der Behandlung befragt. Das Ergebnis ist erschreckend. Von bisher 24 in der Studie befragten Patienten in verhaltenstherapeutischer Behandlung berichteten 87%, dass keine Expositionsübungen stattgefunden habe. Auch bei den Vorbereitungen einer Konfrontationsbehandlung gaben die befragten Patienten überwiegend an, diese nicht gemacht zu haben. So geben 83% an, keine Selbstbeobachtungsprotokolle erstellt zu haben und 87% berichteten, keine Zwangshierarchie erstellt zu haben. Das Wissen um die wirksame Behandlung wird daher meist nicht umgesetzt, weniger strukturiertes Vorgehen scheint bequemer- zum Leidwesen der Patienten. Man darf auf die endgültige Veröffentlichung der Studie gespannt sein. Drum prüfe wer sich an den Therapeuten bindet. Nicht zuletzt wegen der schlechten Versorgungsrealität in der Psychotherapie sind Medikamente in der Behandlung der Zwangsstörung oft unverzichtbar. Böhm, Karsten, Versorgungsrealität der Zwangsstörungen: Werden Expositionsverfahren eingesetzt? PS-030-0315 DGPPN 2005.
Die Veränderungen des Hirnstoffwechsels bei Verabreichung von Antidepressiva scheint spezifisch für die Erkrankung zu sein und hängt auch vom Erfolg der Behandlung ab.
Medikamente gegen Zwänge zusammengefasst:
- SSRI sind die Mittel der Wahl,- ansonsten ist Clomipramin wirksam. Trizyklika sind ansonsten unwirksam, ebenso unwirksam sind MAO- Hemmer, Lithium, Benzodiazepine (mögliche Ausnahme Clonazepam) als Dauerbehandlung, Buspiron oder Elektrokrampf Therapie. In der Kombinationsbehandlung kann es bei einzelnen Patienten sinnvoll sein zusätzlich atypische oder typische Antipsychotika zu verordnen.
- Clomipramin ist Mittel der Wahl für Patienten, die SSRI nicht vertragen.
- Eine Langzeitbehandlung mit wirksamen Antidepressiva verhindert Rückfälle
- Bei Wirkungslosigkeit sollten die Medikamente ausgeschlichen und nicht abrupt abgesetzt werden
- Komorbidität und Ängste der Patienten vor Nebenwirkungen entscheiden über die Anfangsdosis
- Mögliche Suizidalität muss vor Beginn der medikamentösen Behandlung besprochen werden.
- Die Dosis wird im Behandlungsverlauf langsam gesteigert, bei Zwangsstörungen sind oft hohe Dosen erforderlich
- Vor über die Wirksamkeit geurteilt wird sollte bei Zwangsstörungen mindestens 12 Wochen bei hoher Dosis abgewartet werden. Auch im weiteren Verlauf nimmt die Wirkung im ersten Jahr zu
- Bei Kindern und Jugendlichen wird mit einer niedrigeren Dosis angefangen
- Patienten müssen wissen, dass die Medikamentenwirkung bei Zwangsstörungen deutlich langsamer kommt als bei Depressionen, und dass die Nebenwirkungen im Laufe der Behandlung nachlassen
- Eine Remission oder deutliche Besserung wird bei vielen betroffenen Menschen durch eine medikamentöse Behandlung erreicht